Что такое нейроваскулярный конфликт и чем поможет МРТ в диагностике?
Нейроваскулярный конфликт – что это такое? Как диагностируют нейроваскулярный конфликт? Какие симптомы характерны для данного заболевания?
Для того, чтобы рассказать нашим читателям о специфике нейроваскулярного конфликта, с этими и другими вопросами мы обратились к Юрию Андреевичу Подлевских – исполнительному директору ООО «Клиника Эксперт Оренбург».
— Что скрывается за термином «нейроваскулярный конфликт»?
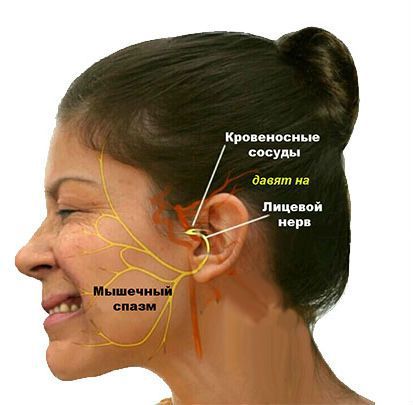
Если говорить простым языком, то нейроваскулярный конфликт описывает ситуацию, при которой на уязвимый участок нервного корешка оказывает воздействие рядом проходящий с ним сосуд. То есть это – взаимодействие нерва и сосуда, конечно же нарушенное, почему и мы говорим о конфликте.
Важна дифференциация между нейроваскулярным конфликтом и нейроваскулярным контактом. Некоторые специалисты объединяют два этих разных состояния в единое значение. На самом деле, просто близко расположенный сосуд может быть вариантом нормы и не вести к возникновению конфликта.
— Нейроваскулярный конфликт лицевого нерва и тройничного нерва – это одно и то же или разное?
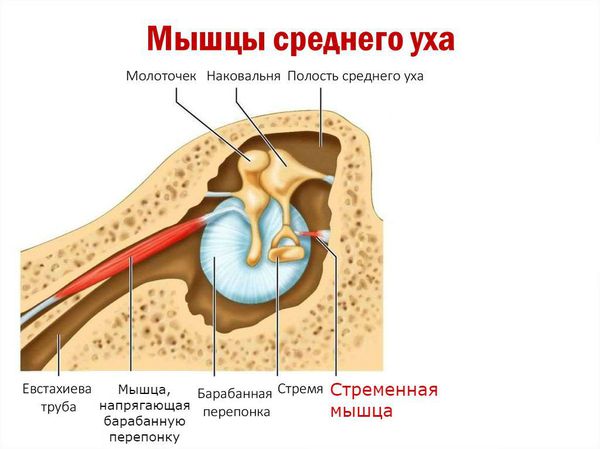
В быту принято говорить о нейроваскулярном конфликте тройничного нерва и гемифациальном (лицевом) спазме. На самом деле, нейроваскулярный конфликт может затронуть разные нервы, поэтому корректно говорить о нейроваскулярном конфликте различной локализации. В клинической практике встречаются: нейроваскулярный конфликт преддверно-улиткового (слухового), лицевого, тройничного, языкоглоточного, глазодвигательного нервов.
— Какими симптомами проявляет себя нейроваскулярный конфликт?
Симптомы нейроваскулярного конфликта напрямую зависят от локализации самого конфликта.
— Почему возникает нейроваскулярный конфликт?
Этиология нейроваскулярного конфликта до сих пор мало изучена. Медицине известен факт, согласно которому заболевание чаще поражает женщин, чем мужчин. Так частота заболевания нейроваскулярного конфликта тройничного нерва у женщин составляет 6 случаев на 100 тысяч, а у мужчин – 3,5 соответственно. Нейроваскулярные конфликты иной локализации встречаются реже.
Современная медицина полагает, что причины возникновения нейроваскулярного конфликта могут быть врождёнными и приобретёнными. Например, человек родился с врождённой петлёй сосуда вокруг какого-то нерва – нам сложно объяснить, почему так произошло, таким его сделала природа, ему просто не повезло. При этом врождённый нейроваскулярный конфликт может долгое время себя не проявлять и тогда мы говорим о бессимптомном течении заболевания. Но с возрастом, за счёт хронического механического воздействия сосуда на нерв у больного появляются симптомы, оказывающие влияние на качество жизни. Некоторые врождённые аномалии, например сочетание малых размеров задней черепной ямки и Арнольда-Киари.
Нейроваскулярный конфликт может быть и приобретённым – в этом случае смещение происходит за счёт какого-то объёмного образования или иных причин.
— Какие методы диагностики применяют при подозрении на нейроваскулярный конфликт?
Бывает, что диагноз ставится уже в процессе оперативного вмешательства. Тем важнее, не прибегая к гипердиагностике, установить диагноз правильно при помощи неинвазивных методов. С другой стороны, учитывая, что лечение нейроваскулярного конфликта проводится оперативным путём, важно снизить риски необоснованного хирургического лечения.
При подозрении на нейроваскулярный конфликт часто назначают МРТ. Магнитно-резонансная томография позволяет определить – есть ли нейроваскулярный конфликт или речь идёт о нейроваскулярном контакте. При наличии первого, проведение МРТ-диагностики позволяет выявить причины нейроваскулярного конфликта.
Узнать стоимость МРТ-исследования на нейроваскулярный конфликт можно здесь
Статистика свидетельствует – 80% пациентов с сильным болевым синдромом, наличие нейроваскулярного конфликта у которых было доказано при помощи МРТ-исследования, полностью излечивались. Это позволяет утверждать важность МРТ-диагностики при установке диагноза «нейроваскулярный конфликт».
МРТ-исследование на нейроваскулярный конфликт занимает по времени около 15 минут, проводится без контрастного усиления и не доставляет неприятных ощущений пациенту.
Иногда для уточнения диагноза требуется проведение трактографии.
— Что делать пациенту, если исследование выявило нейроваскулярный конфликт? К врачу какого профиля обращаться?
Решение о выборе тактики лечения нейроваскулярного конфликта в каждом конкретном случае применяется нейрохиругом и неврологом, совместно.
Узнать стоимость приёма невролога и записаться к врачу в вашем городе можно здесь
МРТ при нейроваскулярном конфликте
МРТ при нейроваскулярном конфликте
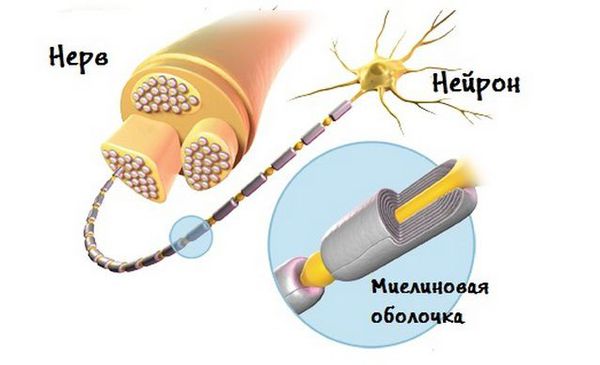
Нейроваскулярный конфликт представляет собой компрессию уязвимого безмиелинового участка корешка черепномозгового нерва, расположенного тотчас после его выхода из моста, каким либо близко расположенным сосудом.
Наиболее часто встречается конфликт черепномозгового нерва с артерией, реже с венозным сосудом. Среди артерий это может быть базилярная артерия, верхняя мозжечковая артерия, передняя или задняя нижняя мозжечковые или позвоночная артерия.
Учитывая опыт большого количества наблюдений, таким сосудом чаще оказывается верхняя мозжечковая артерия, которая петлей обвивается вокруг безмиелинового участка корешка тройничного нерва.
Развитие патологической активности спинномозгового нерва при нейроваскулярном конфликте связано с механическим воздействием пульсирующего сосуда и дальнейшим распространением импульсации по ходу компремированного нерва.
Долгое время диагностирование нейроваскулярного конфликта было возможный только при оперативном вмешательстве.
Появление магнитнорезонансной томографии высокого разрешения с применением специальной программы 3D TSE дало возможность четко визуализировать черепномозговые нервы и располагающиеся рядом сосуды, а значит быстро, точно и достоверно выявлять причину пароксизмальной активности черепномозговых нервов.
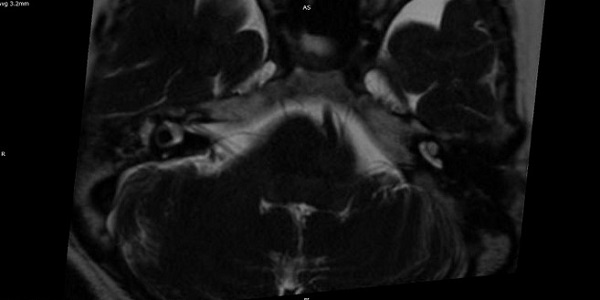
На корональной томограмме с обеих сторон хорошо видны тройничные нервы
На аксиальной и сагиттальной томограммах четко визуализируется правый тройничный нерв и прилегающая к его верхнему контуру правая верхняя мозжечковая артерия
Наиболее часто компрессии близко расположенными сосудистыми структурами подвергаются тройничный и лицевой нервы, являясь одной из причин таких тяжелых и мучительных заболеваний, как невралгия тройничного нерва и гемифациальный спазм.
Невралгия тройничного нерва.
Данное заболевание проявляет себя так называемой «лицевой болью». Характер боли – острая, внезапная, кратковременная и чаще всего односторонняя, соответственно зоне иннервации поврежденного нерва.
Первый приступ боли настолько болезненный и неожиданный, что пациенты, придя к врачу, всегда точно описывают все обстоятельства и время возникновения пароксизма.
Иногда заболевание дебютирует неприятным чувством подергивания или «наэлектризованности» в определенной области лица и лишь спустя время, при возникновении типичной пароксизмальной боли, возникает возможность назначить необходимое обследование и поставить правильный клинический диагноз.
Приступы лицевой боли характеризуются триггерной активностью, т.е. возникают при наличии определенных раздражителей (триггеров). Это могут быть жевание, пребывание на ветру или на холоде, разговор или чистка зубов.
Пароксизмы повторяются днем и ночью обычно несколько недель, затем ослабевают. Через некоторое время приступы возникают снова, а спустя несколько лет заболевание приобретает постоянный характер.
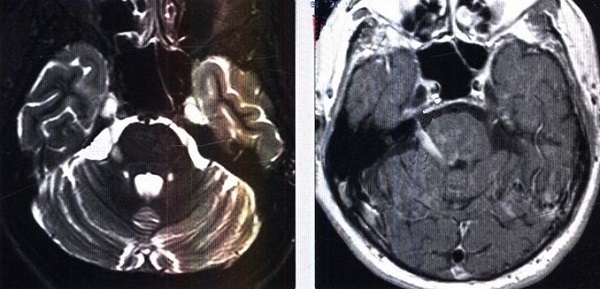
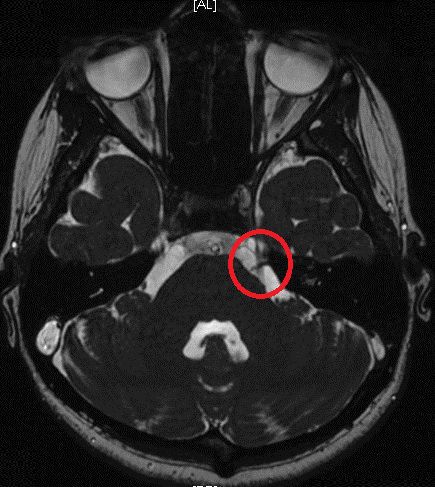
Аксиальный срез (А, Б), сагиттальная проекция (В). Определяется нейроваскулярный конфликт между артерией и тройничным нервом. Компрессия тройничного нерва прилежащей к нему артерией обозначена стрелкой.
У места выхода тройничного нерва из ствола головного мозга (обозначено кругом) определяется крупный артериальный сосуд, компремирующий указанный нерв. На противоположной стороне визуализируется корешок V нерва, на расстоянии от которого проходит аналогичный артериальный сосуд.
Гемифациальный спазм.
Для данного заболевания характерно возникновение периодических безболезненных судорог в круговой мышце глаза, постоянно усиливающихся по частоте и силе. Судороги распространяются вниз по лицу, затрагивая мимическую мускулатуру, находящуюся в зоне иннервации лицевого нерва.
Пароксизмы возникают или усиливаются при разговоре, эмоциональном возбуждении, во время еды.
Выделяют типичный и атипический лицевой гемиспазм.
Типичный характеризуется началом судорог с круговой мышцы глаза и дальнейшим распространением на всю нижележащую мимическую мускулатуру соответствующей половины лица.
Атипический гемифациальный спазм начинается с мышц щеки и далее распространяется на всю вышележащую мимическую мускулатуру.
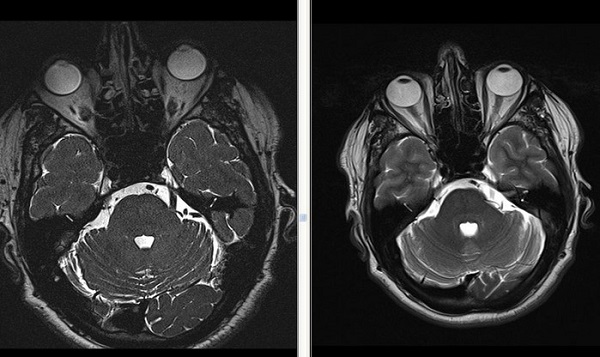
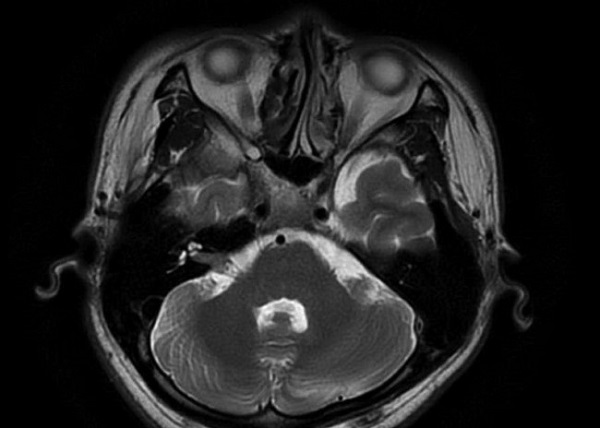
Определяется близкое расположение артериального сосуда и лицевого нерва (указано стрелкой), что может являться причиной гемифациального спазма
Определяются признаки компрессии лицевого нерва около ствола головного мозга крупным артериальным сосудом – позвоночной артерией (указано стрелкой).
Визуализируется близкое расположение артериального сосуда и лицевого нерва (указано стрелкой), что может являться причиной гемифациального спазма
Компрессия сосудом зоны выхода из ствола головного мозга вестибулярного нерва приводит к появлению жалоб на головокружение. При нейроваскулярном конфликте в области кохлеарного нерва возникают жалобы на шум в ушах и снижение слуха.
МРТ головного мозга на вазоневральный конфликт
Магнитно-резонансная томография позволяет оценить состояние внутренних структур, в том числе и элементов центральной (ЦНС) и периферической (ПНС) нервных систем, безболезненным и безопасным для пациента способом. МРТ головного мозга на вазоневральный конфликт дает возможность диагностировать нарушения и выявить причины патологических изменений.
Метод основан на явлении магнитного резонанса, суть которого заключается в колебаниях ядер водорода в ответ на влияние индукционного поля. Под действием направленного высокочастотного импульса молекулы воды, содержащейся в клетках, обеспечивают ответную реакцию. Чувствительные датчики, установленные на томографе, считывают информацию, поступающую на монитор компьютера в виде монохромных фотографий тонких срезов сканируемой зоны.
Снимки МРТ головного мозга при подозрении на вазоневральный конфликт (аксиальный срез)
Исследование отличается большей информативностью в отношении насыщенных жидкостью рыхлых структур. МРТ головного мозга и нервных стволов визуализирует состояние изучаемого участка и строение окружающих анатомических образований.
Что такое вазоневральный конфликт и его симптомы
Основным признаком поражений нервной системы является интенсивный болевой синдром. Распространение дискомфортных ощущений зависит от локализации и характера процесса.
Вазоневральный (нейроваскулярный) конфликт (НВК) – компрессия нервного корешка у ствола головного мозга (ГМ). Патология, согласно статистике, чаще встречается у женщин, основную массу заболевших составляют лица старше 50 лет.
Классический НВК развивается при давлении вен и артерий на корешок нерва. Причинами патологического взаимодействия анатомических структур служат врожденные и приобретенные аномалии развития сосудистой системы:
Симптоматический вазоневральный конфликт возникает при развитии патологического процесса в месте ответвления корешка от ствола головного мозга. В этом случае причиной развития заболевания служат новообразования:
По мере роста новообразования усиливается компрессия расположенного рядом корешка, что приводит к появлению болей и развитию нарушений неврологического типа.
Патогенез процесса заключается в демиелинизации нервных волокон в зоне компрессии. Пульсация сосуда вызывает постепенное разрушение оболочек в месте входа чувствительной порции. В головном мозге начинает формироваться особая система реагирования с низким болевым порогом.
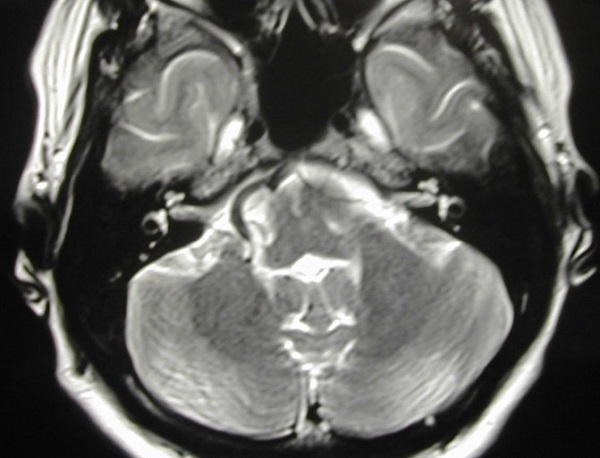
Гемифациальный спазм, снимок МРТ головного мозга
Клиническая картина вазоневрального конфликта:
Поводом для появления боли может стать легкое прикосновение к коже в зоне иннервации. Продолжительность приступа составляет около 2 минут.
Виды вазоневральных конфликтов
НВК классифицируют в зависимости от участка поражения. Компрессия затрагивает разные черепно-мозговые нервы, вызывая характерные симптомы, отличающиеся локализацией болевого приступа.
В зависимости от зоны поражения выделяют следующие виды вазоневральных конфликтов:
Типы НВК соответствуют наименованиям черепно-мозговых нервов, которые подверглись компрессии со стороны кровеносных сосудов.
Невралгия тройничного нерва возникает при сдавлении корешка верхней мозжечковой артерией. Возможно дополнительное травмирующее воздействие при контакте с другими сосудами, проходящими рядом.
Признаки невралгии тройничного нерва на МРТ
Симптоматическую невралгию тройничного нерва диагностируют при обнаружении органического поражения в области ответвления от ствола головного мозга (опухоль, рассеянный склероз и пр.).
Основной симптом патологии – приступы тригеминальных болей, затрагивающих зоны иннервации. Причиной возникновения служит раздражение кожи лица и слизистой оболочки полости рта в процессе умывания, разговора, приема пищи.
Гемифациальный спазм (болезнь Бриссо) является следствием сдавления корешка лицевого нерва в непосредственной близости от ствола головного мозга передней, реже задней, нижней мозжечковой артериями. Основным симптомом служит приступообразное непроизвольное одностороннее сокращение мышц лица.
НВК лицевого нерва и передней нижней мозжечковой артерии на МРТ
Для невралгии языкоглоточного нерва характерны боли в области миндалин, ниже угла челюсти, возможна иррадиация в ухо. Приступ начинается при глотании, жевании, разговоре, зевании, кашле.
Поражение преддверно-улиткового нерва сопровождается вестибулярными нарушениями. Пациент отмечает нарушение равновесия, головокружения, во время приступа возможны тошнота, рвота.
НВК глазодвигательного нерва проявляется опущением верхнего века, диплопией, отсутствием реакции зрачка на свет. Возникает паралич мышц орбиты, пациент не может сфокусировать взгляд.
Что показывает МРТ при нейроваскулярном конфликте
Магнитно-резонансное исследование визуализирует расположение и состояние внутричерепных структур, позволяя выявить патологические очаги малого диаметра. Сканирование проводят в трех взаимно перпендикулярных проекциях. Послойные снимки показывают перемежающиеся светлые и темные участки, контуры которых соответствуют границам анатомических образований.
МРТ является наиболее результативным видом диагностики нейроваскулярного конфликта. Волокна аксонов имеют среднюю интенсивность сигнала на Т1- и Т2-взвешенных изображениях, для подтверждения заболевания чаще используют сканирование в особом режиме с жироподавлением.
Томограммы отражают изменения в топографии черепно-мозговых нервов, сосудистые патологии и новообразования. МРТ показывает признаки компрессии корешка, на снимках видны участки демиелинизации волокон в местах сдавления.
Компрессия лицевого нерва на МРТ
В протоколе исследования врач указывает:
МРТ показывает степень поражения нервной ткани, выявляет этиологию заболевания и помогает выбрать эффективный метод лечения.
Применение контрастного вещества
В диагностике вазоневрального конфликта применяют МРТ с усилением. В кровеносное русло больного вводят контрастное вещество, которое на снимках «окрашивает» сосуды, позволяя детально изучить строение рассматриваемых структур.
В качестве усиливающего раствора применяют препарат на основе хелатов гадолиния. Металл относится к классу парамагнетиков, нетоксичен, гипоаллергенен, выводится из организма через 24-72 часа с калом и мочой.
Инъекцию раствора делают при помощи катетера, установленного в вену пациента. Подача препарата производится автоматически (болюсное усиление), что позволяет сохранять постоянную скорость поступления вещества в кровь.
Заполняя сосудистое русло в зоне исследования гадолиний «подсвечивает» сеть вен и артерий, визуализируя аномалии строения и расположения. При контрастном усилении на снимках МРТ хорошо видны патологические изгибы, петли, анастомозы, которые могут служить причиной нейроваскулярного конфликта.
Новообразования способны накапливать вещество на основе гадолиния, что помогает диагностировать опухоли размером от 3 мм. При развитии неопластических процессов в тканях, окружающих корешки черепно-мозговых нервов в непосредственной близости от ствола ГМ, магнитно-резонансная томография с усилением позволит определить причину НВК на ранних стадиях.
Противопоказанием к применению контраста служат:
Детям до 12 лет контрастную МРТ головного мозга проводят в условиях стационара.
Послойные изображения МРТ головного мозга
Васкулярная декомпрессия лицевого нерва
Данная операция выполняется при лечении гемифациального спазма
Васкулярная (микроваскулярная) декомпрессия лицевого нерва является единственным, известным современной науке, методом эффективного лечения гемифациального спазма, воздействующим непосредственно на причину мучительного недуга.
Доказано, что причиной заболевания является прямое сдавление (компрессия) нерва прилежащим артериальным или венозным сосудом. Таким образом, первые попытки хирургического лечения сопровождались пересечением лицевого нерва, что неизбежно приводило к уродующей асимметрии лица вследствие необратимого нарушения функции нерва. В настоящее время с целью устранения нейроваскулярного конфликта, используется микрохирургическая техника, позволяющая свести возможные осложнения к минимуму.
Технически, данная операция очень схожа с васкулярной декомпрессией при невралгии тройничного нерва, однако конечной целью хирурга является не корешок тройничного нерва, а лицевой нерв.
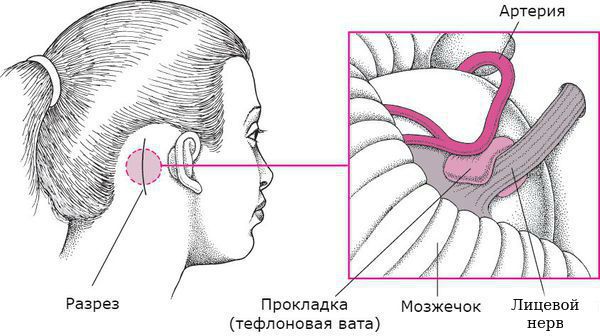
Для осуществления доступа к области нейроваскулярного конфликта производится небольшой разрез в заушной области на пораженной стороне. После выпиливания небольшого костного фрагмента у хирурга появляется возможность слегка сместить полушарие мозжечка и в образовавшемся пространстве между мозгом и основанием черепа свободно оценить картину и устранить обнаруженную компрессию. С целью лучшего обзора труднодоступных «потаённых» мест в дополнение к интраоперационному микроскопу используются эндоскопы с различными углами обзора. При обнаружении точного места компрессии, сосуд аккуратно отделяется от нерва и между ними укладывается специальный биологически инертный материал — тефлоновая вата (муфта). После того как костный лоскут уложен на место и крепко фиксирован, производится герметичное закрытие раны и косметический внутрикожный шов.
При условии гладкого течения послеоперационного периода, выписка пациента под наблюдение врачей поликлиники возможна на 4-6 сутки после операции.
Что такое гемифациальный спазм (лицевой гемиспазм)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кошкарёва Максима Александровича, невролога со стажем в 20 лет.
Определение болезни. Причины заболевания
Чаще всего встречается первичный гемифациальный спазм. Он возникает, когда корешок лицевого нерва в зоне выхода из ствола головного мозга сдавливается артериальным сосудом (передней или задней нижними мозжечковыми артериями, позвоночной или базилярной артериями, добавочной артерией). Компрессия (сдавление) нерва происходит из-за примыкания сосуда к нерву в связи с их близким расположением друг к другу.
К вторичному гемифациальному спазму могут приводить патологические процессы в области ядра и начальной части корешка лицевого нерва:
При некоторых заболеваниях гемифациальный спазм может предшествовать развитию невропатии лицевого нерва.
Симптомы гемифациального спазма
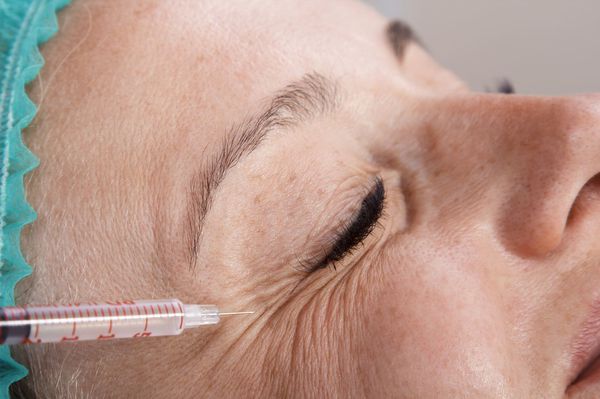
Гемифациальный спазм характеризуется повторяемостью клинических проявлений, носит пароксизмальный, т. е. приступообразный характер и проявляется одиночными или серийными, короткими, частыми мышечными подёргиваниями, наиболее выраженными в круговой мышце глаз. Многократно повторяясь, эти подёргивания переходят в тонический спазм (длительное напряжение) мимических мышц поражённой половины лица продолжительностью до нескольких секунд-минут. При этом отмечется зажмуривание (прищуривание) глаза (т. е. пациент не может видеть этим глазом), подтягивание угла рта вверх, сокращение мышц подбородка и подкожной мышцы шеи.
Болевой синдром не характерен. Могут быть синкинезии (содружественные подёргивания) на другой стороне лица. Между пароксизмами лицевых гиперкинезов (избыточных непроизвольных движений) отмечаются признаки гипертонуса вовлечённых мимических мышц: сужение глазной щели; углублённая, чётче контурирующая носогубная складка; приподнятый угол рта и крыло носа, обеднение мимики. В то же время при исследовании произвольной сократительной активности мимических мышц имеются субклинические признаки недостаточности ипсилатерального (на стороне поражения) лицевого нерва: симптом «ресниц» (когда при зажмуривании глаз на стороне поражения ресницы не погружаются в глазную щель и полностью видны), слабое оттягивание угла рта при оскале.
Периоды, свободные от гиперкинеза, обычно продолжаются не более нескольких минут, при этом нет пареза (ослабления) мышц, нарушения их электровозбудимости, боли. Пациентам не удаётся волевым усилием сдерживать подёргивания мышц лица. Для гемифациального спазма не характерны парадоксальные кинезии (нетипичные движения, которые были недоступны больному и вдруг совершаются свободно и быстро ), нет движений, способных прервать или предотвратить гиперкинез. Этим гемифациальный спазм отличается от другого расстройства двигательной активности — дистонии, которая характеризуется длительными или часто повторяющимися мышечными сокращениями. Лишь иногда приступ можно прервать при надавливании на надбровную дугу или другую часть лица.
В литературе описаны случаи вовлечения других черепных нервов: слухового или тройничного.
Симптомы при вовлечении слухового нерва:
Симптомы при вовлечении тройничного нерва:
Патогенез гемифациального спазма
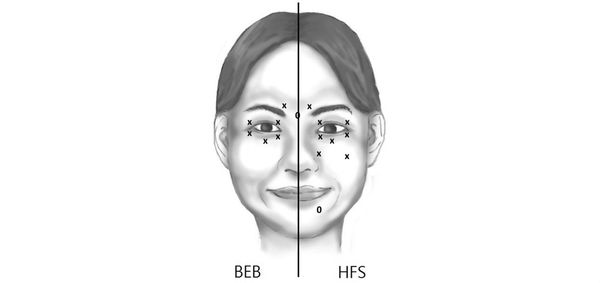
Классификация и стадии развития гемифациального спазма
Принято выделять клинические формы гемифациального спазма:
Возникновение той или иной клинической формы ГФС зависит от уровня и степени компрессии, у каждого пациента клиника индивидуальная.
Осложнения гемифациального спазма
Диагностика гемифациального спазма
Алгоритм диагностики гемифациального спазма состоит из нескольких этапов.
Клиническая оценка — выявление синдрома гемифациального спазма и оценка его клинических характеристик. Проводится неврологом во время осмотра.
Инструментальное исследование — применение методов нейровизуальной (структурной) диагностики для уточнения варианта гемифациального спазма (первичный или вторичный). Выполняются КТ головного мозга, высокопольное (с магнитным полем 1,0-1,5 Тесла) или сверхвысокопольное (с магнитным полем 3,0 Тесла и выше) МРТ головного мозга, дающие более детализованные и высокоточные изображения. Дополнительно при МРТ могут применяться специальные режимы (FIESTA, 3D-T2-FSE, STIR), позволяющие уточнить наличие нейроваскулярного конфликта. При наличии или подозрении на сосудистую патологию проводят КТ-ангиографию, МР-ангиографию.
Лечение гемифациального спазма
При вторичных гемифациальных спазмах эффективным будет устранение причины (удаление опухоли, выключение из кровотока аневризмы, лечение основного заболевания и т. д.).
Лечение препаратом должно проводиться специалистами (неврологами, нейрохирургами), имеющими опыт в диагностике и лечении подобных состояний и прошедших подготовку по проведению лечения.
Прогноз. Профилактика
Специфической профилактики не существует. Для предупреждения заболевания и во избежание его рецидива следует проводить лечение фоновых сосудистых заболеваний, признанных факторами риска его развития — гипертонической болезни и атеросклероза.