Что такое потница? Причины возникновения, диагностику и методы лечения разберем в статье доктора Дудник К. Д., педиатра со стажем в 2 года.
Определение болезни. Причины заболевания
Краткое содержание статьи — в видео:
Причины и факторы риска развития потницы
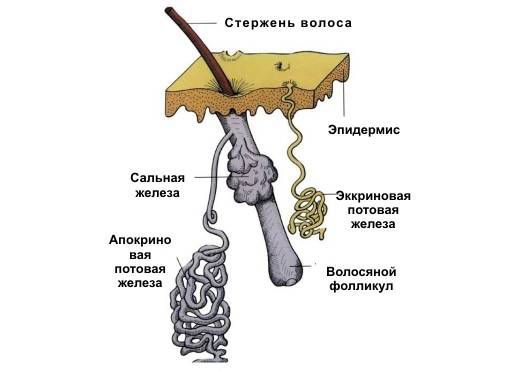
Причиной потницы является закупорка протоков эккринных желёз. Не всегда понятно, почему это происходит, но есть некоторые предрасполагающие внутренние и внешние факторы :
1. Потоотделение, которое может быть вызвано:
2. Незрелость эккринных протоков. Формирование эккринных желёз завершается только к 5-ти годам. С этим связано несовершенство потоотделения у детей до этого возраста. Незрелые эккринные протоки легко разрываются при потоотделении, и этот разрыв приводит к потнице.
3. Бактерии. Стафилококки могут вызвать потни цу. Эта бактерия безвредно живёт на коже, однако она выделяет липкое вещество, которое в сочетании с избыточным потом и омертвевшими клетками кожи может перекрыть потовые железы.
Распространённость
Диагноз «потница» внесён в МКБ-10:
Глубокая потница встречается редко и в большинстве случаев у взрослых. Это осложнение повторяющихся эпизодов красной потницы.
Симптомы потницы
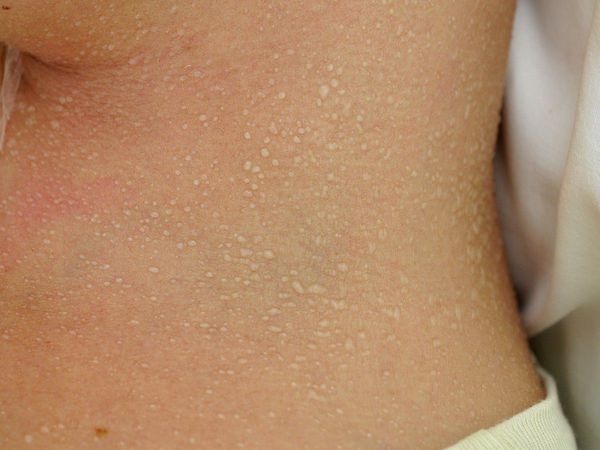
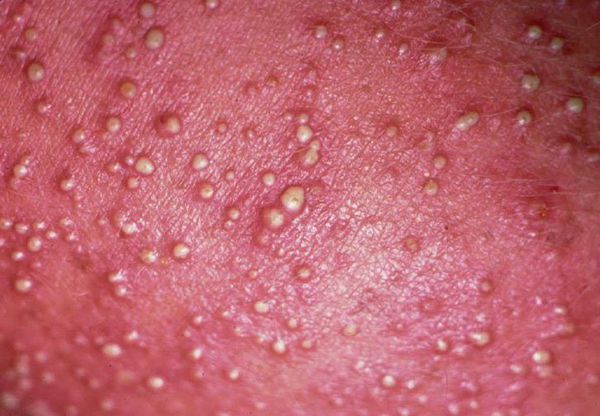
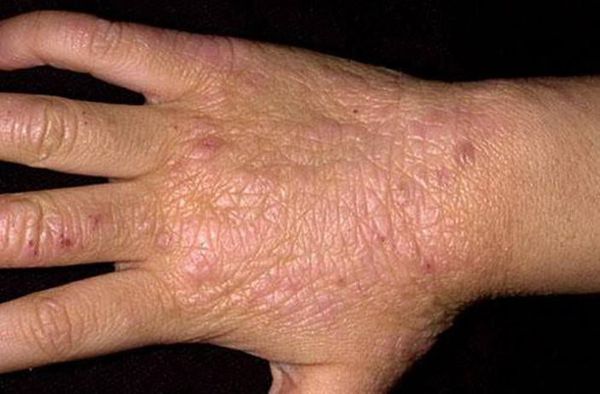
Кристаллическая потница характеризуется появлением прозрачных пузырей размером 1-2 мм, которые легко разрываются. Волдыри могут выглядеть как капли пота. Воспалений при этом типе не бывает, так как пузырьки возникают в поверхностном слое кожи. Волдыри обычно находятся на голове, шее и верхней части туловища. Сыпь проходит бесследно, когда прекращается действие провоцирующего фактора.
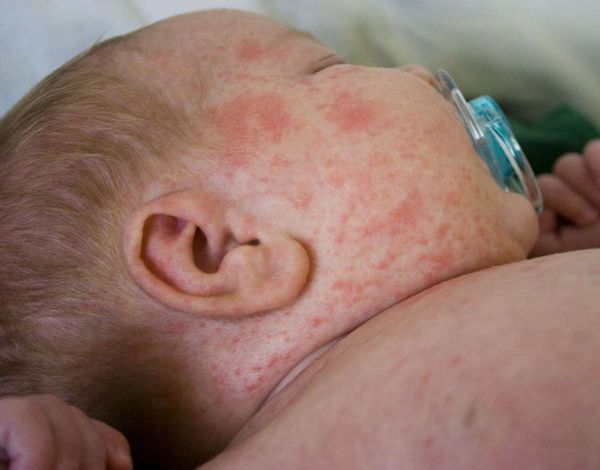
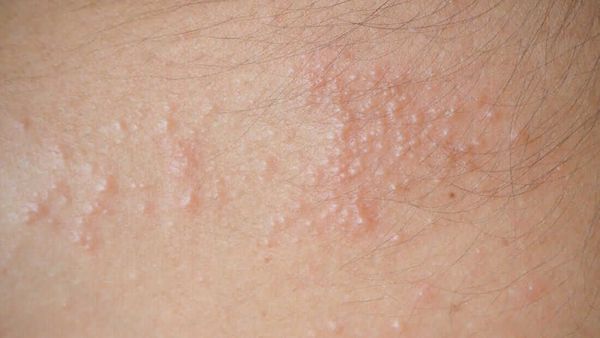
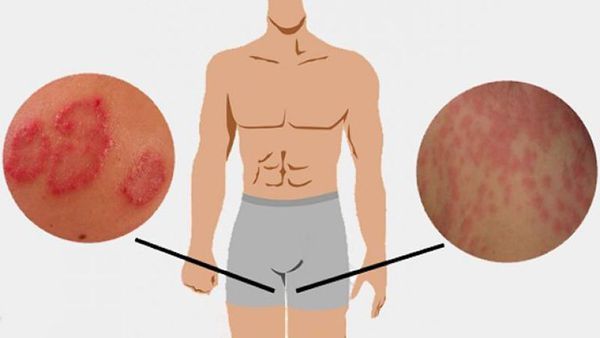
Красная потница затрагивает более глубокие слои кожи, поэтому сопровождается воспалением, что проявляется красной сыпью, болью и зудом. Часто присутствует фоновая эритема — ограниченное покраснение кожи. У детей потница поражает кожные складки шеи, подмышек или паха. У взрослых потница часто затрагивает верхнюю часть туловища, волосистую часть головы, шею и изгибы, особенно области трения кожи с одеждой.
Патогенез потницы
Перегревание кожи, в том числе при лихорадочном состоянии, и повышенная влажность окружающей среды увеличивают образование пота.
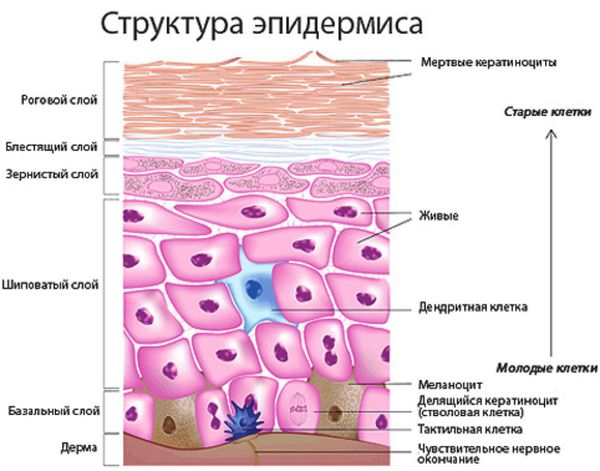
Гистологическая картина кожных проявлений характеризуется перекрытием отверстий протоков эккринных желёз кератиновыми пробками, растяжением этих протоков в эпидермисе и иногда в дерме. Кератиновые пробки формируются, когда из-за повышенного потоотделения нарушается ороговение наружного слоя кожи.
Классификация и стадии развития потницы
В зависимости от того, на каком уровне происходит закупорка протоков эккринных желёз, выделяют три типа потницы: кристаллическая, красная и глубокая.
Осложнения потницы
1. Везикулопустулёз (перипорит, остеопорит) — гнойное воспаление устьев эккринных потовых желёз. Возбудителем является золотистый стафилококк. Везикулопустулёз развивается как вторичная бактериальная инфекция на фоне потницы. Часто встречается у новорождённых.
Заболевание развивается с 3-5 суток жизни либо позднее, чаще к концу периода новорождённости (к концу 4-й недели). Вначале появляется красная потница в виде красных точечных пятен. Затем образуется множество гнойничков величиной до просяного зерна, хотя бывают и единичные высыпания. В следующие несколько дней на неизменённой коже могут возникать свежие высыпания. Затем они постепенно подсыхают в корочки, под которыми образуется новый слой кожи. Сыпь располагается преимущественно на туловище, в складках кожи и на волосистой части головы.
3. Гипергидроз (повышенное потоотделение) на участках, где нет закупорки протоков. Чтобы избежать перегревания, организм выделяет больше пота. Однако из-за непроходимости протоков, пот выходит на поверхность не по всему телу, а только на непоражённых участках кожи.
Диагностика потницы
Если на коже ребёнка появились любые высыпания, необходимо обратиться к педиатру или дерматологу.
Чтобы поставить правильный диагноз, нужно расспросить пациента. Если болен ребёнок, то задать вопросы родителям. Затем внимательно осмотреть поражённую кожу и оценить характер и расположение сыпи.
Сбор анамнеза
При сборе анамнеза нужно узнать:
Осмотр
При кристаллической потнице появляются прозрачные пузырьки размером 1-2 мм, которые заполнены жидкостью и похожи на каплю воды. Так как поражается самый поверхностный слой эпидермиса (роговой слой), у пузырьков очень тонкая стенка, поэтому они легко разрываются. Обычно сыпь расположена на верхней части туловища, шее и голове.
При глубокой потнице врач видит твёрдые высыпания телесного цвета. У взрослых сыпь чаще появляется на туловище, но также могут поражаться руки и ноги.
Потница диагностируется на основании типичных клинических проявлений. Лабораторные и инструментальные методы применяются редко.
Лабораторная диагностика
Лабораторные тесты, как правило, не проводятся, так как часто они неэффективны. При везикулопустулёзе может выполняться цитологическое исследование пустулёзного содержимого — лабораторная оценка морфологии клеток. При этом выявляются воспалительные клетки.
Инструментальная диагностика
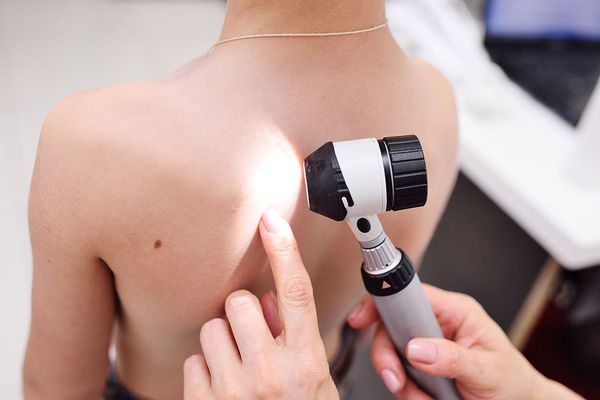
Людям с тёмной кожей могут назначить дерматоскопию — исследование кожи с помощью специального прибора. В этом случае сыпь выглядит как большие белые шарики с окружающими их более тёмными ореолами.
Если есть сомнения в диагнозе, может применяться кожная пункционная биопсия. При кристаллической потнице под роговым слоем полученного участка кожи обнаруживаются пузырьки. Гистология красной потницы показывает скопление жидкости (пота) между клетками шиповатого слоя. Также видно пузырьки, заполненные потом, и воспаление вокруг протоков потовых желёз. Глубокая потница отличается от красной дальнейшим разрывом эккринных протоков и более значительным воспалением.
Дифференциальная диагностика
Потницу следует отличать от других заболеваний, протекающих с кожной сыпью: ветряной оспы, скарлатины, кори, сыпи при герпесе 6 типа (внезапная экзантема), опоясывающего лишая, крапивницы, грибковых инфекций кожи, акне или токсической эритемы новорождённых, атопического дерматита, укусов насекомых и т. д.
Лечение потницы
Обычно у потницы доброкачественное течение — она проходит самостоятельно за несколько дней.
Лечение нужно начинать с устранения главного фактора потницы — усиленного потоотделения. Для снижения потоотделения необходимо:
Медикаментозные методы лечения потницы подбирают в зависимости от её типа:
Прогноз. Профилактика
Чтобы не допустить развития потницы у ребёнка:
Что такое паховая эпидермофития? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапова Сергея Анатольевича, венеролога со стажем в 38 лет.
Определение болезни. Причины заболевания
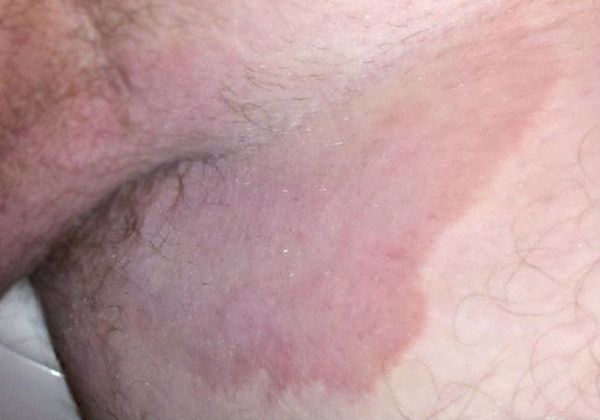
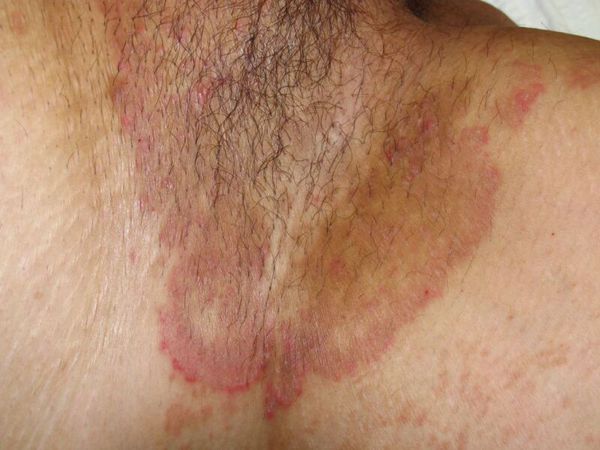
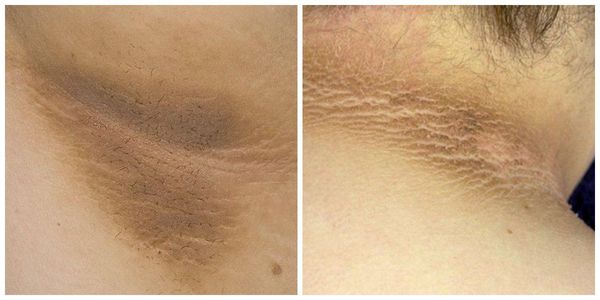
Паховая эпидермофития — грибковое заболевание кожи, характеризующееся зудом и сыпью в области крупных складок кожи, преимущественно паховых.
Пути инфицирования:
Факторы риска:
Симптомы паховой эпидермофитии
Для паховой эпидермофитии характерно:
Патогенез паховой эпидермофитии
При наличии благоприятных условий патогенный гриб внедряется в кожу и начинает размножаться. Важное значение придаётся продуцируемому грибами ферменту кератиназе, который позволяет им проникать в клетки эпидермиса.
Определённую роль имеют ненасыщенный трансферрин плазмы (подавляет дерматофиты, связывая их ветвящиеся тонкие трубочки ), комплемент, опсонизирующие антитела (распознают чужие молекулы) и фагоцитоз нейтрофилами. Все эти механизмы препятствуют вовлечению в процесс глубоких тканей, поэтому дерматофиты никогда не проникают дальше базальной мембраны эпидермиса. В типичных случаях скорость разрастания мицелия значительно превышает как десквамацию эпителия, так и время на формирование иммунного ответа. В результате образуются кольцевидные очаги с периферической зоной активного размножения грибов и с центральной зоной, где кожа выглядит здоровой, так как здесь процесс частично или полностью подавлен средствами местного иммунитета.
Классификация и стадии развития паховой эпидермофитии
Общепринятой классификации заболевания не существует. Международная классификация болезней 10-го пересмотра (МКБ-10) в российской редакции определяет заболевание как «эпидермофития паховая», код — В35.6. В оригинальной редакции болезнь называется Tinea inguinalis (Tinea cruris) — микоз складок.
В развитии заболевания можно выделить несколько стадий:
В дальнейшем патологический процесс может развиваться по различным сценариям:
Без лечения заболевание может продолжаться годами, обостряясь летом или во время пребывания в областях с тёплым и влажным климатом.
Осложнения паховой эпидермофитии
Другим осложнением является присоединение вторичной бактериальной инфекции, что ведёт к эрозированию очагов поражения, появлению пустул (гнойничков), мокнутию, резкой болезненности. В запущенных случаях возможно появление обширных язв.
В некоторых случаях происходит вторичное инфицирование дрожжеподобными грибами Candida, что утяжеляет течение заболевания и его лечение.
Диагностика паховой эпидермофитии
Во всех случаях диагноз заболевания должен быть подтверждён лабораторными методами исследования.
Паховую эпидермофитию следует отличать от следующих заболеваний:
Лечение паховой эпидермофитии
Лечение паховой эпидермофитии должно включать в себя:
Для лечения применяются препараты группы имидазолов, триазолов и аллиламинов. Перспективным и эффективным является новый азоловый антимикотик люликоназол, обладающий более сильным фунгицидным действием против различных видов дерматофитов, чем тербинафин. Применяется в форме 1 % крема один раз в день в течение 1-2 недель. Одобрен US Food and Drug Administration ( Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов) для лечения микозов паховой области.
При наличии острых воспалительных явлений применяют примочки [14] :
В последующем назначают пасты и мази, содержащие противогрибковые и глюкокортикостероидные лекарственные средства:
При выраженном мокнутии (в острой фазе) и присоединении вторичной инфекции назначают противовоспалительные растворы в качестве «примочки» и комбинированные антибактериальные препараты [14] :
В большинстве случаев для лечения достаточно местного применения лекарственных средств. В отдельных случаях при распространённом процессе и наличии осложнений возможно назначение системной терапии:
При выраженном зуде рекомендуется назначение антигистаминных и седативных препаратов.
Прогноз. Профилактика
Прогноз при паховой эпидермофитии благоприятный. При вовремя и правильно назначенном лечении быстро наступает выздоровление. Однако, если факторы риска не устранены, возможно повторное инфицирование, так как иммунитет после перенесённого заболевания не формируется. Поэтому во избежание нового заражения необходимо исключить все факторы риска и соблюдать профилактические меры:
Пятна сухой кожи на теле: основные причины
Сухие пятна на коже — распространенный дерматологический симптом, который может говорить как о временном сбое и нарушении барьерных функций эпидермиса, так и о кожном заболевании. Все зависит от размера пятен, четкости их границ, а также от длительности присутствия на коже.
Причины сухости можно разделить на две большие группы:
Иногда человек может сам заметить, что на его коже появляются сухие пятна после наступления определенного события, например, после стирки белья руками. Тогда причина очевидна и ее легко ликвидировать. Но если сухие пятна на коже не проходят, чешутся, шелушатся, следует обратиться к врачу.
Сухие пятна с чешуйками
Розовые приподнятые сухие пятна на теле и голове могут говорить о псориазе. При этой дерматологической патологии у человека на коже возникают приподнятые бляшки — псориатические папулы. Они выступают над поверхностью кожи, вызывают интенсивный зуд и шелушатся, имеют тенденцию к распространению и слиянию.
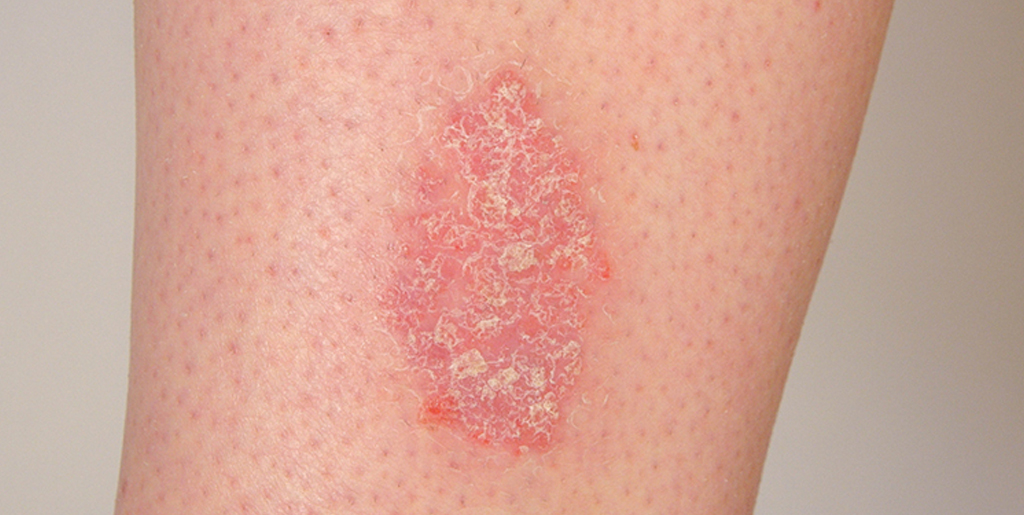
Псориаз — хроническое аутоиммунное заболевание, при котором высыпания чаще всего локализуются на локтях, голове, коленях и в паху. Сухие розовые пятна, покрытые белыми чешуйками, — очаги хронического воспаления. Под влиянием внутренних аутоиммунных процессов клетки эпидермиса делятся в несколько раз быстрее, чем нужно. В результате постоянно отделяются мелкие чешуйки из отмирающих клеток кожи.
Атопический дерматит и его отличия от псориаза
При атопическом дерматите также могут появляться сухие пятна на теле. И как и в случае с псориазом, они вызывают зуд. Из-за повышенной чувствительности кожи к факторам окружающей среды нарушаются механизмы ее саморегуляции, в том числе страдает барьерная функция. То есть триггером к атопическому дерматиту служит аллергия, но вот склонность к такой кожной реакции закладывается генетически.
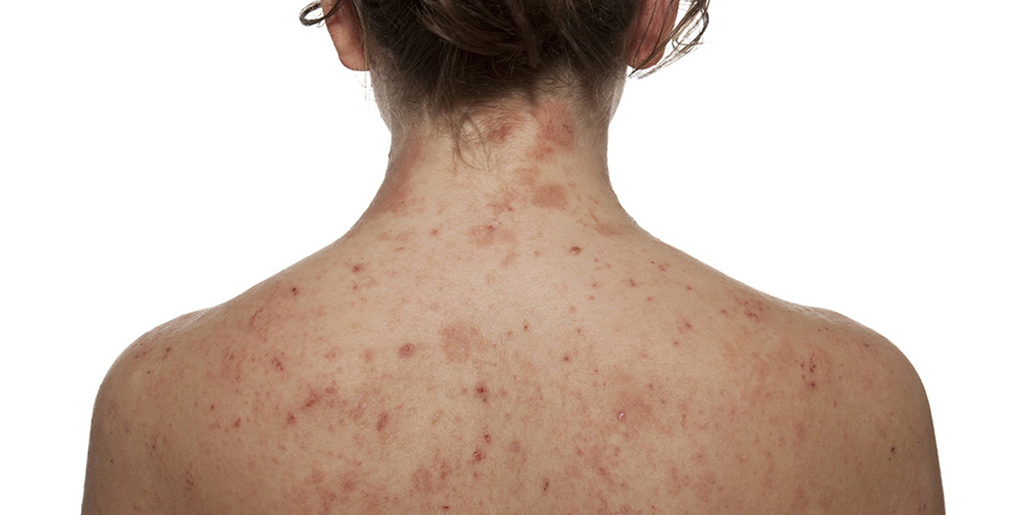
Чаще всего атопический дерматит возникает у детей. Болезнь имеет хроническое течение, когда обострения сменяются периодами ремиссии. Вот типичные признаки атопического дерматита:
Человеку, не имеющему медицинского образования, сложно отличить псориаз от атопического дерматита, но врач легко сможет провести дифференциальную диагностику. Есть несколько отличий, которые могут говорить в пользу той или иной патологии. Атопический дерматит чаще поражает детей, псориаз может дебютировать во взрослом возрасте. Псориатические бляшки приподняты над кожей, при этом можно разглядеть чешуйки. Сухие пятна при атопическом дерматите плоские. Также важно учитывать типичную локализацию.
Сухая экзема
Иногда белые сухие шелушащиеся пятна на коже ног могут говорить о сухой экземе. При этом заболевании сначала возникает сухость и стянутость кожи, затем присоединяется шелушение и нестерпимый зуд, могут возникать трещины. Кроме ног часто поражаются кисти рук, пространство между пальцами и даже лицо.
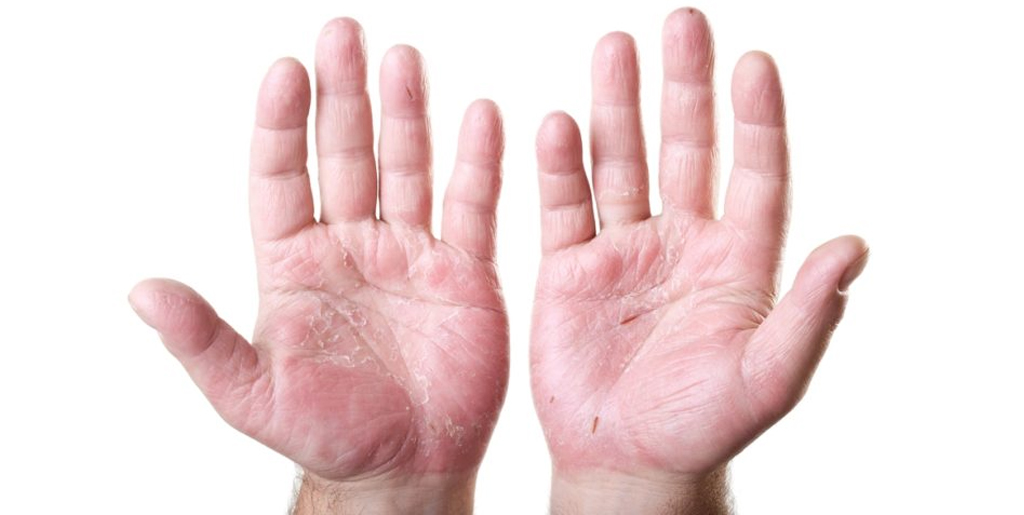
Причинами сухой экземы могут быть бактериальные и грибковые инфекции, аллергены, синтетическая одежда, несоблюдение гигиены и другие факторы.
Как вы видите, появление на коже сухих пятен может быть обусловлено самыми разными причинами. Большую роль играют особенности работы иммунитета и склонность к аллергическим реакциям. Но в любом случае при появлении сухих пятен важно обратиться к дерматологу и установить причину такого состояния кожи.
Потница у взрослых
Потница — это раздражение кожи, которое возникает из-за того, что у человека сильно выделяется пот и при этом он медленно испаряется. В результате потовые железы закупориваются — и начинается раздражение. Чаще всего такое заболевание встречается у детей, но и у взрослых оно тоже иногда наблюдается — поэтому о нем нужно знать.
Симптомы
Говоря о симптомах потницы, необходимо сразу затронуть такой момент, как виды раздражения, потому что у каждого типа свои проявления.
Наиболее простой и безопасной формой является кристаллическая потница. Она проявляется небольшими (до миллиметра) безболезненными высыпаниями — это мелкие пузырьки, которые расположены рядом друг с другом и могут сливаться. Локализуются такие высыпания на шее, лице, лбу, туловище, а также в местах сгиба ног, рук. Часто эта потница возникает ненадолго и быстро исчезает при соблюдении привычной гигиены.
Более опасен такой вид потницы, как красная (воспалительная). Ее признаки, следующие:
Обычно красная разновидность недуга локализуется подмышками, на животе и коже между ягодицами, а также на сгибах локтя, предплечьях. У людей, страдающих ожирением, она часто появляется в паху. В отличие от предыдущего варианта, этот не проходит самостоятельно и всегда требует целенаправленного лечения.

Еще один вариант потницы у взрослых — апокринная. Она связана с работой специальных желез, которые находятся на ареоле соска, в области анального отверстия, подмышками, а также у женщин в области больших половых губ. В этих местах появляется мелкая сыпь, а также специфические скопления в области желез. Эти образования часто лопаются прямо внутри кожи и к ним присоединяется инфекционный процесс. В данном случае также требуется помощь специалистов.
Причины
Причины потницы у взрослых людей выглядят так:
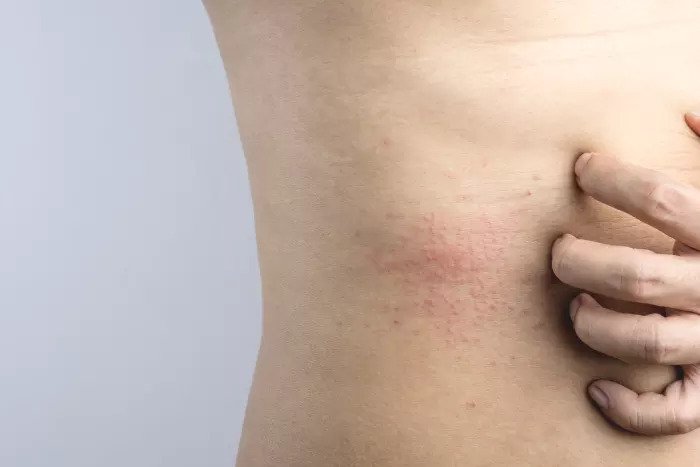
Вызвать проблему может как одна причина, так и совокупность нескольких — все зависит от конкретного организма.
Диагностика
Лечение
Если речь о простой форме, лечение потницы будет заключаться в том, чтобы устранить негативный фактор (например, перегревание), соблюдать гигиену и обрабатывать пострадавшие участки кожи антисептическими средствами.
В сложных случаях пациентам выписывают антигистаминные препараты, антибиотики (не всегда), антибактериальные, противовоспалительные и подсушивающие средства.

Сложные случаи требуют обязательной консультации у врача, в такой ситуации самостоятельное лечение потницы у взрослых невозможно. Если у вас возникла подобная проблема, мы рекомендуем незамедлительно обратиться в АО «Медицина». В нашей клинике вы получите квалифицированную помощь опытных дерматологов и сможете избавиться от недуга настолько быстро, насколько это возможно.
Профилактика
Чтобы понять, какая профилактика нужна в данном случае, нужно обратиться к причинам потницы и исключить все негативные факторы. Важно поддерживать тело в оптимальной температуре, носить хорошую дышащую одежду, постоянно следить за здоровьем организма, поддерживать оптимальный вес. Обязательным условием является правильное и регулярное соблюдение личной гигиены.
Вопросы-ответы
Чешется ли потница?
В том случае, если к ней присоединяется дополнительная инфекция и речь идет уже об осложненном состоянии, могут наблюдаться зуд и неприятные ощущения.
Можно ли заразиться потницей?
Нет. Это заболевание не передается бытовым или другим путем.
Как избавиться от потницы?
Простая форма может пройти сама, а в остальных случаях требуется помощь специалистов, которые подберут специальные таблетки, мази и процедуры, необходимые конкретному пациенту.
Натер ремень живот чем мазать
Санкт-Петербургская государственная медицинская академия им. И.И. Мечникова
Дерматозы крупных складок: диагностика, клиника, рациональная наружная терапия
Журнал: Клиническая дерматология и венерология. 2010;8(1): 40-44
Грибанова Т. В. Дерматозы крупных складок: диагностика, клиника, рациональная наружная терапия. Клиническая дерматология и венерология. 2010;8(1):40-44.
Gribanova T V. Large fold dermatoses: diagnosis, clinical features, and rational external therapy. Klinicheskaya Dermatologiya i Venerologiya. 2010;8(1):40-44.
Санкт-Петербургская государственная медицинская академия им. И.И. Мечникова
Санкт-Петербургская государственная медицинская академия им. И.И. Мечникова
Дерматозы крупных складок (ДКС) представляют собой группу заболеваний, объединенных по принципу избирательной локализации на коже. В эту группу входят дерматозы, имеющие различные этиологию и патогенез, но имеющие черты клинического сходства, создающие сложности для своевременной диагностики и выбора рациональной терапии.
По течению эти дерматозы могут быть разделены на острые и хронические, при некоторых из них избирательно поражены крупные складки, тогда как в большинстве случаев такие дерматозы могут проявляться сочетанным поражением различных участков кожного покрова и слизистых оболочек.
ДКС нередко протекают с утратой тех черт индивидуальности, которая характерна для локализации процесса на гладкой коже, волосистой части головы, слизистых оболочках и т.д., что создает обманчивое сходство клинических проявлений кожных заболеваний различной этиологии. Усугубляют сложность своевременной диагностики локализация процесса на закрытых, иногда трудно доступных участках, ложная стыдливость пациентов или невнимательный осмотр врача [1].
Кожа крупных складок имеет следующие индивидуальные особенности:
1. Постоянно подвергаются трению и мацерации.
2. Гиперсекреция потовых желез способствует повышению pН кожи складок (среда становится щелочной), что влияет на микробную флору, приводя к активизации, в первую очередь условно-патогенных микроорганизмов [2].
3. Недостаточная аэрация создает предпосылки для перехода условно-патогенной флоры в патогенную (в первую очередь это касается дрожжевой инфекции, а также гноеродной кокковой флоры). Наибольшую группу риска при этом составляют больные сахарным диабетом, пациенты, страдающие нарушением функции щитовидной железы, и т.д. [3].
4. Анатомическое строение и функции сальных и потовых желез в крупных складках также отличаются своеобразием, зависящим от необходимости создания более легкого скольжения, растяжения соприкасающихся поверхностей, чтобы избежать трения, сухости ограничения подвижности.
5. Апокриновые потовые железы крупных складок имеют относительно короткие и широкие протоки, а их клубочки, дополнительно соединенные волокнистыми структурами, глубоко погружены в рыхлую подкожно-жировую клетчатку.
6. Архитектоника коллагеновых и эластических волокон сообщает большую способность к растяжению кожи складок по сравнению с другими участками кожного покрова.
7. Сальные железы функционируют с меньшей нагрузкой, так как здесь железы имеют лишь 1—2 дольки в отличие от 3-дольчатых желез на волосистой части головы, коже лица в области кончика носа и подбородка [4].
Перечисленные факторы усиливают десквамацию, слущивание рогового слоя эпидермиса, с одной стороны, истончая его и делая более эластичным, с другой, обнажая и лишая возможности служить барьером на пути патогенных микроорганизмов и вредных химических веществ. Следует отметить влияние различных химических веществ, обладающих водо- и жирорастворимыми свойствами. Смешиваясь с кожным салом и потом, меняя их химический состав, как при наружном контакте, так и при проникновении аллергена в кожу, химические вещества создают условия для дополнительного раздражения кожи крупных складок, что особенно наглядно проявляется при аллергических дерматитах, токсикодермиии, экземе [5].
Подход к лечению ДКС обусловливает необходимость учитывать особенность локализации, этиологию и характер течения заболевания: сочетание отека, мацерации с экссудацией при островоспалительных процессах, сухости, инфильтрации с возможным растрескиванием кожи в глубине складки при хроническом течении дерматоза, легкое присоединение вторичной инфекции. Все это заставляет врачей использовать поэтапно наружные средства подсушивающего противовоспалительного, эпителизирующего и смягчающего действия. При этом назначение разнообразных форм, контроль за их правильным использованием, неудобства, связанные с использованием средств, красящих белье и одежду, создают трудности для врача и пациента.
В настоящее время разработаны и широко используются в наружной терапии кортикостероидные препараты компании «Шеринг-Плау» (США): элоком и тридерм в различных лекарственных формах. Терапевтическая эффективность и безопасность этих препаратов очень высоки, разнообразен и перечень дерматозов, при которых целесообразно применение указанных препаратов.
В настоящее сообщение мы включили дерматозы, отличающиеся друг от друга по этиологии и патогенезу, но со сходной клинической картиной, поэтому представляется вполне оправданной наружная терапия кремами элоком и тридерм.
Элоком содержит в качестве активного компонента мометазона фуроат, который представляет собой синтетический кортикостероид, обладающий противовоспалительными, противозудными и сосудосуживающими свойствами. Мометазона фуроат является одним из наиболее безопасных топических глюкокортикостероидов (ТГКС) с минимальной системной биодоступностью (0,4% для крема и 0,7% для мази). Данные качества обусловлены наличием у мометазона фуроата преимущественно внегеномного механизма действия. Если геномный эффект, преобладающий у большинства других ТГКС, заключается в образовании комплекса глюкокортикоид—глюкокортикоидный рецептор, который в свою очередь активирует экспрессию генов, отвечающих за синтез противовоспалительных антигенов, то недавно открытый исследователями внегеномный механизм включает непосредственное ингибирование комплексами глюкокортикоид—глюкокортикоидный рецептор факторов транскрипции провоспалительных антигенов. При этом противовоспалительный эффект развивается быстрее, а влияние на геном сведено к минимуму, что и определяет высокий профиль безопасности препарата элоком.
Тридерм содержит ТГКС бетаметазона дипропионат 0,05%, антибиотик гентамицина сульфат 0,1% и клотримазол 1% в качестве антимикотического вещества. Следует отметить, что клотримазол, кроме собственно противогрибкового действия, способен оказывать антимикробное действие в отношении ряда микроорганизмов, позволяя потенцировать действие гентамицина.
Простой контактный дерматит, вызванный такими физическими факторами, как трение, давление, реже облигатными химическими веществами — очень частые заболевания. Дерматит может возникнуть у детей, особенно раннего возраста как вариант опрелости или так называемого пеленочного дерматита. Клинически заболевание проявляется яркой воспалительной эритемой с четкими границами, реже с присоединением экссудативного компонента в виде отека и мацерации. Особенно важным фактором является то, что в настоящее время утратили свое значение присыпки, водно- и масляно-взбалтываемые кремы, которые раньше использовались для лечения таких проявлений. Сейчас, использовав в течение 2—3 дней крем элоком (топический стероид, разрешенный для применения без возрастных ограничений), можно быстро погасить воспалительные изменения и при соблюдении необходимых гигиенических мероприятий избежать рецидивов.
Аллергический ДКС, возникающий чаще при действии факультативных раздражителей химической природы (косметические и парфюмерные средства, бытовые химические препараты и т.д.), обычно сопровождается значительно более выраженной по остроте клинической картиной по сравнению с таковой при дерматозах других участков кожного покрова. Эритема, отек, везикуляция при аллергическом дерматите, сходные с экзематозным процессом или медикаментозной токсикодермией, формируют торпидное течение заболевания при локализации в крупных складках (рис. 1). 
Поражения крупных складок дрожжевыми грибами имеют достаточно разнообразную клиническую картину. Возникая на коже под молочными железами, под животом, в пупочной и паховых складках, поражения, вызванные грибами рода Candida и др., могут проявляться разлитой эритемой микропапулезными и микровезикулезными элементами. В последнем случае по периферии очага в результате слияния отдельных микровезикулезных элементов и их вскрытия образуется мелкофестончатый край отслоившегося эпидермиса, выходящий за пределы складки, на гладкую кожу, а в глубине складки можно увидеть белесоватый творожистый налет узкой полоской, располагающейся на эрозивной поверхности (рис. 2). 
Избирательное поражение паховых складок характерно для истинной (паховой) эпидермофитии. Это заболевание, относящееся к группе дерматофитий, характеризуется первоначальными клиническими проявлениями в виде гиперемированного отечного пятна в глубине паховой складки или на боковой поверхности бедра, ближе к складке. Процесс может начинаться как односторонний, в дальнейшем принимая симметричный характер и тенденцию к распространению на сопредельные участки кожного покрова вблизи от паховых складок. Периферический рост вначале яркого, затем приобретающего застойный характер отечного пятна сопровождается в дальнейшем шелушением в его центральной части, с отеком, гиперемией и микровезикуляцией в периферической зоне — в зоне роста. Это придает очагу фестончатый, нередко гирляндоподобный вид. Выраженный зуд нередко трансформируется в чувство жжения, болезненности, особенно при трении одеждой или мытье с мылом. Именно эти болевые ощущения в острой стадии заболевания снижают возможность использовать традиционные наружные фунгицидные средства, вызывающие дополнительный дискомфорт. Использование легко впитывающихся крема или мази тридерм, обладающих нежной констистенцией, сочетанное действие противоспалительного фунгицидного и антимикробного компонетов позволяют в течение 2 дней уменьшить воспалительную реакцию, избавиться от неприятных ощущений и предоставить возможность использовать раздражающие концентрированные фунгицидные средства или сочетать дальнейшее использование мази тридерм с системными противомикотическими препаратами вплоть до полного излечения.
Сходную с паховой эпидермофитией картину имеет микоз гладкой кожи, вызванный грибом Тr. rubrum (рис. 3). 
Устойчивость и капризность течения заболевания при рубромикозе обусловливают необходимость упорного лечения местными и системными противомикотическими средствами, однако при экссудативной форме или в случае осложнения экзематизацией возможно использование крема тридерм, который снизит риск трансформации процесса в микробную (микотическую экзему).
Стрептококковое интертриго — относительно редкая разновидность острой стрептодермии, поражающей крупные складки. Возникает преимущественно у детей, реже у взрослых, излюбленной зоной являются заушные сладки, складки боковой поверхности шеи у новорожденных. Возможно присоединение стрептококкового импетиго к зудящим дерматозам (чесотка). Поражение стрептококковой инфекцией крупных складок у взрослых развивается на фоне соматической отягощенности — при нарушении углеводного обмена, снижении функции иммунной системы. Возникающее при стрептококковом интертриго крупных складок фликтены быстро вскрываясь в результате трения, образуют эрозивные очаги полициклических очертаний. С поверхности эрозий отделяется значительное количество серозного экссудата, дополнительно мацерирующего эрозивную поверхность и кожу вокруг очага. Влажно-высыхающие повязки с дезинфицирующими растворами можно с успехом заменить кремом тридерм с дальнейшим переходом на мази с антибиотиками и сульфаниламидами.
Псориаз крупных складок имеет свои клинические особенности. Эта разновидность вульгарного или экссудативного псориаза чаще возникает у больных с ожирением, сахарным диабетом, патологией щитовидной железы. В складках нередко симметрично возникают четко отграниченные от здоровой кожи бляшки ярко-красного цвета с блестящей, словно лакированной поверхностью, в глубине складки по линии натяжения кожи часто появляются болезненные глубокие трещины, указывающие на инфильтрацию в очаге поражения. Шелушения кожи в области высыпаний, как правило, нет, так как чешуйки легко отторгаются за счет экссудативных изменений и трения соприкасающихся поверхностей (рис. 4). 
Лечение буллезных дерматозов в значительной мере определяется сочетанием общей терапии, включающей в первую очередь глюкокортикоидные гормоны, с наружной терапией. С момента внедрения в практику дерматологов ТГКС лечение больных истинной пузырчаткой (рис. 5), 



В настоящее время в качестве начальной, а в отдельных случаях базовой наружной терапии могут применяться крем и мазь тридерм или элоком. Так, на протяжении длительного времени можно вполне успешно сохранять стойкую ремиссию у пациентов с доброкачественной семейной пузырчаткой Гужеро—Хейли—Хейли, рекомендуя им прием общеукрепляющих средств в сочетании с наружным использованием крема тридерм.
Таким образом, внедрение в практику дерматологов различных лекарственных форм тридерма и элокома с уникальными свойствами молекул ГКС и сбалансированным составом активных веществ позволило определить выбор наружных средств для лечения ДКС в пользу этих препаратов. Их фармакологические свойства и терапевтический профиль позволяет практикующему врачу сделать оправданный выбор в решении проблемы «эффективность или безопасность?», которая всегда возникает при необходимости назначения терапии ТГКС, в том числе у детей.