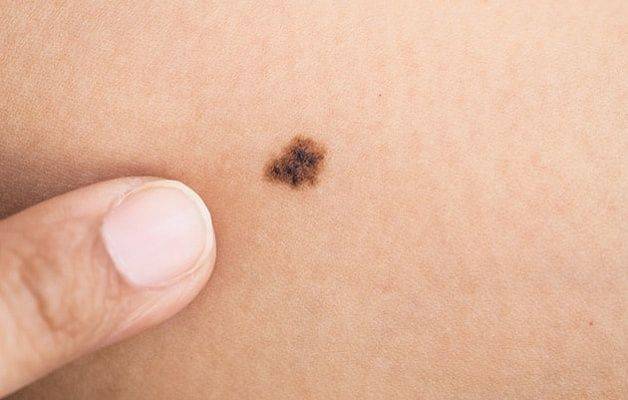
Чем отличается подошвенная бородавка от мозоли?
Что такое подошвенная бородавка?
Бородавки на теле, в том числе и на стопах, появляются из-за наличия вируса папилломы человека в крови пациента. Заразиться таким вирусом легко, он может передаваться через общие предметы быта и гигиены, в общественных местах (бассейнах, банях, саунах, массажных кабинетах и т.д.), в некоторых случаях простое рукопожатие может стать причиной заражения.
Бородавки могут появиться на любом участке тела. Подошвенные бородавки выглядят как плотные твердые бугорки, белого или телесного цвета. Их можно обнаружить на тех участках стопы, которые больше всего подвержены трению. Именно поэтому их легко спутать с мозолью. При пальпации, они также болят, как мозоли, и могут кровоточить. При ходьбе доставляют дискомфорт. Сверху нарост покрыт толстым слоем огрубевшей кожи, из-за этого невозможно рассмотреть структуру и точно определить, что же это такое.
Опытный специалист знает, что нужно сделать в таком случае. Необходимо снять верхний слой кожи, для того чтобы увидеть есть ли там небольшие розовые папулы, плотно расположенные друг к другу. А также черные точки, которые сразу выдают бородавку. Новообразование имеет корень, который уходит вглубь кожи. После того, как точно поставлен диагноз, необходимо удалить бородавку.
Как выглядят подошвенные бородавки смотрите на фотоподборке ниже.


Что такое мозоль?
Кожная мозоль появляется в результате длительного трения и внешнего давления, к примеру, тесной обувью или твердым предметом. Различают мокрую и сухую мозоль. Каждому знаком водянистый пузырь, наполненный лимфой, который появляется при натирании – это и есть мокрая мозоль.
Сухая или стержневая мозоль появляется из-за сильного повреждения или трения кожи. Чаще всего причиной становится неправильно подобранная обувь. Внешне нарост выглядит как ороговевший участок кожи, белого или желтоватого цвета. В середине небольшое углубление с черной точкой – это и есть стержень. При надавливании и ходьбе вызывает боль. Именно поэтому ее сложно отличить от бородавки.
Что из себя представляет стержневая мозоль на ноге смотрите на фотоподборке ниже.


Очевидно, что мозоли и бородавки имеют схожую симптоматику, внешний вид и локализацию.
Как отличить стержневую мозоль от подошвенной бородавки?
1. Узнать что это за образование можно при помощи простого распаривания кожи стоп, эту процедуру проводят большинство врачей. Аккуратно очистив верхний слой кожи, покрывающий нарост, можно увидеть гладкую или немного бугристую поверхность, без кровотечений, с одной черной точкой посередине – это мозоль. В том случае если под кожей оказались маленькие розовые сосочки, обильное покраснение и небольшие кровоизлияния – это бородавка.
2. Еще один способ узнать, что перед нами, это сильно нажать пальцем около образования и проанализировать свои ощущения. Если вы ничего не почувствовали, то это скорее всего мозоль. Если же вас поразила сильная боль, то это подошвенная бородавка.
3. Несмотря на, всю схожесть, есть небольшие внешние различия между двумя наростами. Так бородавку можно определить по дочерним отросткам, внимательно посмотрите на стопу, возможно рядом с основной бородавкой вы можете заметить и другие маленькие точки. В свою очередь мозоль можно выявить по небольшому углублению в середине и одной черной точке.
Однако все эти методы не могут дать 100% гарантии на определение вида новообразования. Самый надежный метод – это обратиться к специалисту дерматологу. С помощью специального соскоба и УЗИ можно поставить точный диагноз и начать правильное лечение.
Удаление мозолей и бородавок
При определении вида нароста на стопе, его категории сложности и разрастанию врач выбирает методы лечения. Справиться с сухой мозолью, если она небольшая и появилась недавно, помогут консервативные методы, например, мази, скрабы, пластыри, специальные процедуры, ванночки с лекарственными препаратами.
Если мозоль достаточно большая и доставляет сильный дискомфорт пациенту, назначают удаление. Сегодня, специалисты в основном рекомендуют удалять сухие мозоли и подошвенные бородавки с помощью лазера. Это наиболее эффективный и надежный метод лечения.
Лазер выжигает патологические клетки образования полностью, насколько бы глубоко под кожу не уходил корень или стержень. Но при этом здоровая кожа не травмируется, именно поэтому и заживление происходит достаточно быстро.
Что делать после процедуры?
После удаления врач накладывает повязку на рану. Снять ее можно будет уже через несколько часов. Для того чтобы ранка быстрее зажила и при этом не возникло никаких осложнений, необходимо соблюдать несколько простых рекомендаций:
На стопе черное пятно что это
а) Пример из истории болезни. У 15-летнего мальчика наблюдаются болезненные разрастания на правой пятке, беспокоящие его уже в течение 6 месяцев. Пациент испытывает боль при наступании на пятку, в связи с чем он хотел бы избавиться от этих образований. В данном случае был установлен диагноз множественных подошвенных бородавок, которые называются мозаичными. Лечение включало осторожное удаление очагов скальпелем с лезвием №15 и воздействие жидким азотом в течение нескольких сеансов. Мальчику и его матери объяснили, как применять салициловый пластырь для устранения оставшихся очагов.
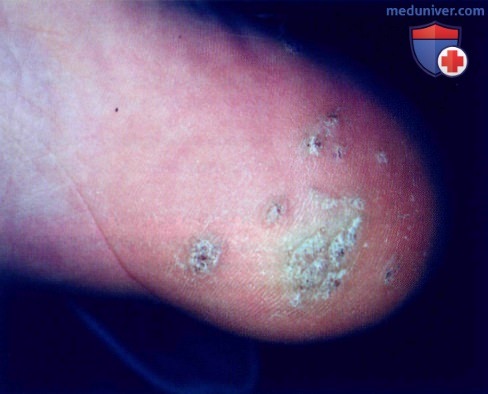
б) Распространенность (эпидемиология):
• Подошвенные бородавки (verruca plantaris) представляют собой очаги, вызванные вирусом папилломы человека (ВПЧ), развивающиеся на подошвах стоп и ладонных поверхностях кистей.
• Подошвенные бородавки встречаются в основном у подростков и молодых взрослых, распространенность плантарных бородавок в этой возрастной категории достигает 10%.
в) Этиология (причины), патогенез (патология):
• Подошвенные бородавки вызываются вирусом папилломы человека.
• Они обычно развиваются в местах максимального давления, например, на пятках или над головками метатарзальных костей, но могут появляться на любом участке подошвенной поверхности.
• В ответ на давление, возникающее по мере роста очага, формируется толстая болезненная омозолелость, при этом даже небольшая бородавка может причинять значительную боль.
• Скопление нескольких бородавок, которые постепенно сливаются, называется мозаичной бородавкой.
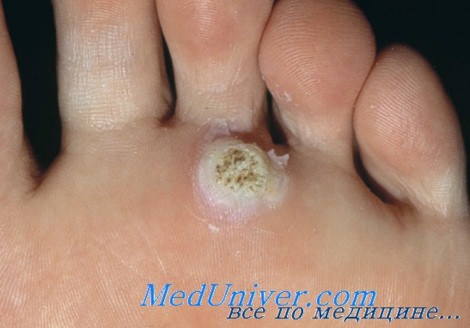
г) Клиника. Подошвенные бородавки представляют собой толстые, болезненные, эндофитные бляшки, расположенные на подошвах и/или ладонях. Они имеют следующие признаки:
• По поверхности бородавок не проходят кожные линии.
• При осмотре под ручной лупой на поверхности бородавок заметен четко организованный мозаичный рисунок.
• При надавливании сбоку бородавки болезненны.
• В центре бородавок наблюдаются черные точки (тромбированные сосуды), которые могут кровоточить при снятии роговых наслоений.
д) Типичная локализация на теле. Подошвенные бородавки встречаются на подошвах и ладонях.
е) Анализы при заболевании. Если диагноз вызывает сомнение, показана биопсия методом тангенциального иссечения.
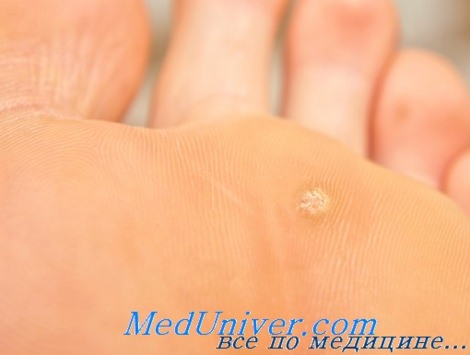


ж) Дифференциальная диагностика подошвенных бородавок:
• «Черная пятка» представляет собой скопление сине-черных точек, образовавшихся в результате разрыва капилляров. Такие точки появляются на подошвенной поверхности пятки после травм в тех видах спорта, где необходимы внезапные повороты или смены позиций. При осмотре видны нормальные кожные линии, а отделение рогового слоя не вызывает дополнительного кровотечения. Это состояние разрешается самостоятельно через несколько педель.
• Плоскоклеточную карциному следует подозревать в случае неравномерного роста или пигментации очагов, наличия изъязвлений или устойчивости к терапии, особенно при иммуподефицитных состояниях.
• Амелонотическая меланома, хотя и встречается очень редко, может внешне напоминать очаг ВПЧ. Очаги, которые устойчивы к терапии или имеют атипичный внешний вид, особенно на ладонях и подошвах, требуют пристального контроля. Для установления диагноза необходима биопсия.
Видео этиология, патогенез, диагностика ВПЧ инфекции
Редактор: Искандер Милевски. Дата обновления публикации: 5.5.2021
Меланома стопы: симптомы и лечение
Меланома — представляет собой злокачественное образование темно-коричневого оттенка, которое появилось вследствие определенных изменений и увеличения синтеза меланина. Опасная опухоль может располагаться на ногах и вызывать болезненность и другие неприятные ощущения. Анатомические и функциональные особенности стоп требуют срочного закрытия дефектов после обязательного иссечения образования при развитии данного заболевания. Трудоемкость проведения пластической хирургии и прочих реконструктивных процедур в этой зоне связаны с возрастными патологиями.
Меланома стопы выступает наиболее агрессивной из онкогенных новообразований. Опухоль способна метастазировать, после чего считается неизлечимой. С целью предупреждения данного недуга нужно строго контролировать имеющиеся родинки и пигментные пятна на ногах. Данное онкологическое заболевание даже в случае малых размеров очень опасно для жизни человека. Через несколько месяцев онкогенный процесс распространяется на внутренние органы.
Если диагностировать меланому на ранней стадии, то удалить образование на стопах не представляет сложности. Если очаг больше одного сантиметра и характеризуется неравномерным окрашиванием с ассиметричными краями, разрабатывается план лечения, включающий помимо оперативного вмешательства химиотерапию.
Симптоматика меланомы стоп
Заболевание имеет основные и дополнительные признаки. К первым относится следующее:
Среди дополнительной симптоматики развитие воспалительного процесса по краю пигментного пятна, а также ощущение зуда и кровоточивость кожного образования. В нередких случаях патология встречается на стопах у женщин. Чем раньше будет поставлен диагноз, тем больше шансов на благоприятный исход. Лечение поверхностных меланом на стопах при отсутствии выпуклых участков обычно имеет положительный результат.
Узловатые образования, которые приподняты над поверхностью эпидермиса, характеризуются агрессивным течением. Они поражают примерно 15 процентов больных. Нередко встречается подногтевая меланома на ноге. В основном она развивается на больших пальцах ног.
Причины меланомы стопы
Многие, столкнувшиеся с таким заболеванием, ищут причины его развития. К таковым можно отнести следующее:
1. Облучение кожи лучами ультрафиолета (отдых на юге до 1-2 раз в год, посещение солярия, получение солнечных ожогов) в особенности у обладателей светлой кожи и волос.
2. Врожденные или приобретенные диспластические пигментные невусы (увеличивающиеся в размерах родинки).
3. Хроническое травмирование родинки – это случается, если постоянно носить неудобную обувь, подвергать невус трению предметами одежды, задевать родинку в ходе бритья или во время эпиляции.
4. Генетическая предрасположенность (синдром множественных диспластических невусов кожи, наличие в анамнезе меланомы стопы у близкого родственника)
5. Во время беременности и менопаузы происходит перестройка гормональной сферы, что ведет к перерождению обыкновенных родинок в злокачественные.
Хотя в действительности перечисленные факторы лишь запускают в действие механизм, изначально заложенный на генетическом уровне в организме человека.
Диагностика заболевания
Своевременная диагностика выступает залогом окончательного излечения меланомы стопы. Важно, самостоятельно периодически осматривать кожные покровы, в особенности, если на коже имеются родинки. Должно насторожить изменение их формы, оттенка, краев и динамика роста. В общепринятой практике идентифицировать болезнь помогает международное правило АВСDE которое переводится с английского, как: – асимметрия новообразования:
В случае возникновения вышеуказанных проявлений необходимо как можно скорее посетить врача-онколога, специалиста по диагностике и лечению онкологических заболеваний.
Онколог проводит осмотр пациента, его кожных покровов, и самой меланомы на ноге, осматривает и пальпирует регионарные лимфатические узлы, собирает анамнез. После чего назначает узи периферических лимфоузлов, брюшной полости и забрюшинного пространства, малого таза, а также грудной клетки на момент отсутствия или развития метастазов.
При необходимости проводят компьютерную томографию (КТ) органов и систем с контрастированием, магнитно-резонансную томографию (МРТ) головного мозга с внутривенным контрастом или позитронно-эмиссионную томографию «всего тела». В случае выявления увеличенных периферических лимфоузлов (при подозрении на метастазы) требуется назначить больному тонкоигольную аспирационную пункционную биопсию с применением цитологического исследования.
Важный диагностируемый критерий называется толщина Бреслоу, она отображает скорость деления онкогенных клеток. Онколог исследует степень поражения и разрабатывает план лечения. Чем тоньше толщина Бреслоу, тем больше шансов выздороветь. Показатель обнаруживается и вычисляется после выполнения гистологического исследования образцов тканей. Если показатель меньше 1 мм, то опухоль считается доброкачественной и не требует оперативного удаления пигментации. Если показатель от 1 мм, то рекомендовано неотлагательное удаление образования.
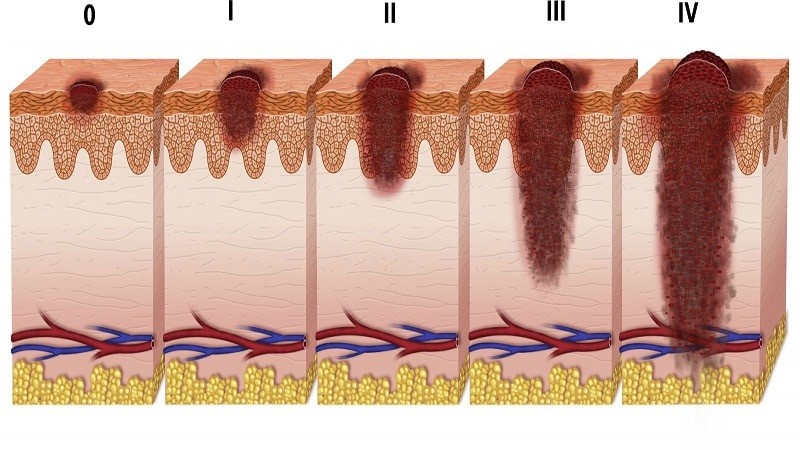
Стадии развития меланомы стопы
Заболевание протекает и развивается постепенно, различают следующие стадии:
Методы лечения
Меланома стопы быстро развивается, всего за несколько месяцев формируются метастазы. Вылечить аномалию сложно, это многоэтапный процесс, включающий:
Повторная меланома на ноге лечится тщательно подобранной химиотерапией. На долю злокачественных образований, которые формируются из меланоцитарных клеток на нижних конечностях, приходится половина случаев. Они появляются из доброкачественных опухолей. Бывают случаи, когда недуг развивался из единичного меланоцита.
Прогноз и профилактика развития меланом
Дальнейший прогноз обусловлен стадией болезни. На начальном этапе меланома на ноге поддается излечиванию. В сложной стадии, когда образование вросло в ткань и патология затронула лимфосистему, опасность рецидива заметно возрастает, поэтому гораздо легче предупредить заболевание, чем потом бороться с ним.
Серьезно относясь к состоянию здоровья, вы избежите большинства проблем, в том числе и тех, лечение которых сопряжено с не всегда благоприятным прогнозом.
Для профилактики развития меланом рекомендовано с осторожностью загорать на солнце, в особенности обладателям белой чувствительной кожи. Помогут солнцезащитные средства и ношение закрытой одежды из дышащих натуральных тканей в солнечные дни. Рекомендуется регулярное посещение врача-онколога, чтобы своевременно выявить развитие патологического процесса.
Важно контролировать состояние родинок и пигментных пятен, следить за происходящими изменениями и не травмировать их. Помогут специальные кремы для их осветления. Удачным профилактическим средством, которое не позволит пигментному образованию переродиться в злокачественную опухоль, выступает отбеливающий крем Lakshma Maxxi. Это один из наиболее востребованных продуктов в Соединенных Штатах, рекомендованный Американской ассоциацией дерматологов. Он позволяет устранить признаки гиперпигментации на коже легко, надежно и безопасно для здоровья. По результатам проведенных клинических исследований препарат показал высокий стабильный результат.
Доброкачественные и злокачественные кожные образования – как их отличить
Бородавки, невусы, пигментные пятна, гемангиомы – любые изменения на коже вызывают тревогу. Многие из них неопасны для жизни. Но некоторые свидетельствует о том, что в организме произошел сбой. Главная опасность – развитие онкологии.
Причины и виды изменений
Механизм возникновения изменений кожных покровов не достаточно изучен в медицине. Есть мнение, что появление образований имеет наследственную предрасположенность. Выделяют также несколько провоцирующих факторов:
По природе и степени риска для человека выделяют:
Доброкачественные изменения
Данная группа новообразований не несет опасности для жизни. Это косметический дефект, с которым можно смириться или удалить его. Если образование находится на теле, где постоянно трется об одежду или травмируется ювелирными украшениями, стоит проконсультироваться с врачом. Чтобы избежать перерождения в раковую опухоль, его стоит иссечь. Еще один фактор риска – солнечные лучи. Лучше не подвергать ультрафиолетовому излучению участки, где есть изменения.
Чаще всего встречаются доброкачественные изменения:
Злокачественные новообразования
Как отличить опасные изменения кожи
Поставить точный диагноз может только врач. Определить на глаз, есть риск раковых изменений, сложно. Но имеется ряд моментов, которые должны насторожить:
К какому врачу обратиться
Первый шаг – консультация у дерматолога. Опытному специалисту хватит визуального осмотра, чтобы исключить опасность. Дополнительно проводится лабораторное исследование. Для удаления кожных образований применяют методы:
Выбор метода будет зависеть от размеров образований, их количества, расположения, от формы (выпуклое или утопленное), общего состояния организма. После операции удаленные ткани отправляют на гистологию, чтобы окончательно исключить или подтвердить онкологию.
В медицинском центре «Гармония» прием ведет опытный дерматолог. В клинике есть собственная лаборатория, где проведут нужные исследования для уточнения диагноза. При благоприятном прогнозе образование на коже удалят.
Пигментация кожи
Главное не пускать всё на самотёк!
Часто больных настораживает образование темных пятен на коже ног. Первоначально их наличие не доставляет беспокойства. Со временем положение существенно ухудшается, появляется покраснение, зуд. Затем через уплотнившуюся кожу начинает сочиться жидкость. Это уже начало образования трофической язвы. О прогрессировании заболевания свидетельствует появившаяся рельефность вен, усиливающаяся отечность. Наблюдается появление пятен, что свидетельствует о трофических изменениях кожи.
Возникновение гиперпигментации связано с запущенностью болезни, и проявляется на ее четвертой стадии. Пигментация вызывается застоем крови, который обусловлен расширением венозных сосудов. При истончении стенки сосуда она может лопаться под воздействием давления, вызывая появление красных пятен. Если такие пятна имеют внушительные размеры может потребоваться хирургическое вмешательство. Без лечения красные пятна приобретают коричневый оттенок. Коричневые пятна имеют локализацию в районе лодыжек. Кожа приобретает сухость, становится плотной на ощупь, больного донимает зуд.
Поздние стадии варикоза
На более поздней стадии варикоза пятна приобретают синий цвет. Он является результатом недостаточного обогащения крови кислородом. Темные пятна говорят о переходе болезни в хроническую форму. Терапия варикозной пигментации будет эффективной только при параллельном лечении основного заболевания. Возврат коже нормального цвета возможен после восстановления стабильного кровообращения, то есть нужно избавиться от варикоза. Иногда пятна не исчезают после излечения, тогда применяют лазерную терапию. Для полного удаления пятен понадобится пять и более сеансов, в зависимости от выраженности пигментации.
Своевременное обращение к врачу избавляет пациента от множества проблем. Выполнение рекомендаций врача и здоровый образ жизни помогут избежать появления пигментации, связанной с венозными заболеваниями.