Удаление буллы в носу
Аномалии строения костей внутреннего носа – достаточно часто встречающаяся ЛОР-патология. В некоторых случаях она не доставляет какого-либо дискомфорта и считается индивидуальной особенностью. Иногда же изменение строения, формы или положения костей становится причиной нарушения проходимости носовых ходов и предрасполагает к развитию риносинуситов, полипоза и других заболеваний.
Вариантов аномалий достаточно много. И одной из них является булла носовой раковины («Concha bullosa»), обусловленная дистопией ячеек решетчатой кости. Единственный действительно результативный вариант лечения такой патологии – резекция. Эта операция позволяет быстро восстановить проходимость носового хода и устранить причину хронического воспаления слизистой носа.
Общее определение
Про буллу носа говорят при наличии у человека пневматизированной средней или (реже) верхней носовой раковины. При этом на ее переднем конце образуется пузырек, относящийся к системе воздухоносных ячеек решетчатой кости. Стенки такой буллы носа имеют костный остов, выстланный слизистой оболочкой. Внутри пузырька нередко скапливается продуцируемый железистыми клетками секрет, который может нагнаиваться. Не исключены и другие патологические изменения слизистой оболочки буллезного ядра.
Булла носа может быть врожденной анатомической особенностью, в этом случае возможно наличие и других аномалий строения лицевого скелета. Иногда образование и рост пузырька на носовой раковине вызваны хроническим этмоидитом – длительно существующим воспалением слизистой оболочки решетчатой кости. Такой процесс приводит к увеличению объема ее ячеек и может осложняться буллезной трансформацией верхней или средней раковины.
Чем опасны буллы
Небольшие буллы носа могут стать случайной диагностической находкой при обследовании пациента по поводу какого-либо ЛОР-заболевания, если они ранее не приводили к функциональным нарушениям и не воспалялись.
Образования значительных размеров могут вдавливаться в латеральную стенку внутреннего носа и оттеснять вбок носовую перегородку. Это приводит к нарушению нормальной циркуляции вдыхаемого воздуха, затруднению оттока и аэрации придаточных околоносовых пазух и тем самым способствует развитию в них воспаления. Поэтому удаление буллы носа больших размеров является профилактикой хронических риносинуситов.
Воспаление слизистой оболочки и нагноение содержимого буллы является фактором риска развития этмоидита. Поражение решетчатого лабиринта чревато вовлечением в патологический процесс периорбитальной клетчатки и оболочек мозга, генерализацией инфекции и тромбофлебитом вен головы.
Когда проводят операцию по удалению буллы в носу?
Буллы носа не способны самопроизвольно уменьшаться в размерах. Единственный способ устранить имеющееся нарушение дыхания – это удаление пузырька вместе с частью измененной раковины. Показаниями для резекции буллы являются:
Удаление буллы в носу проводится лишь при наличии показаний. Во всех остальных случаях врач выбирает выжидательную тактику, оценивая в динамике размер и состояние буллезной раковины.
Как проводят удаление буллы носа?
В классическом варианте операции по резекции буллы проводится механическое разрушение стенок пузырька и иссечение измененной носовой раковины с помощью хирургических инструментов. При этом используется трансназальный доступ и требуется общая анестезия.
После нанесения дугообразного или контурного разреза по краю измененной раковины и отслаивания слизистой оболочки вместе с надкостницей производится резекция буллы. Рану прикрывают лоскутом слизистой оболочки, аккуратно удаляя избыток тканей. Обязательно осуществляют плотную тампонаду. Это необходимо не только для профилактики послеоперационных кровотечений, но и для улучшения приживаемости слизистой оболочки. Буллы носа относительно небольших размеров удаляются полностью, а очень объемные образования резецируют частично. Во время операции стараются избегать повреждения слизистой оболочки верхней части носовой полости, что необходимо для сохранения обонятельной функции.
Такая классическая подслизистая резекция буллезной носовой раковины достаточно травматична и восстановительный период после нее может занимать несколько недель.
Удаление буллы в Клинике доктора Коренченко
В клинике доктора Коренченко предпочтение отдается современному малоинвазивному методу удаления буллы. При этом манипуляция по удалению буллы в носу проводится в амбулаторных условиях, под местной анестезией и под контролем эндоскопа. Врач имеет возможность точно контролировать глубину и размер производимых с использованием хирургического лазера разрезов.
Грамотно проведенная операция не приводит к образованию синехий и позволяет максимально восстановить носовое дыхание, а использование высокотехнологичного оборудования позволяет значительно сократить восстановительный период и улучшить качество жизни пациента.
Опытные, сертифицированные и высококвалифицированные специалисты владеют всеми необходимыми навыками и осуществляют манипуляции максимально щадящим способом. Специалисты Клиники доктора Коренченко ведут прием по предварительной записи, которуя можно осуществить с помощью формы обратной связи или по указанным на сайте телефонам.
Клетки галлера что это такое
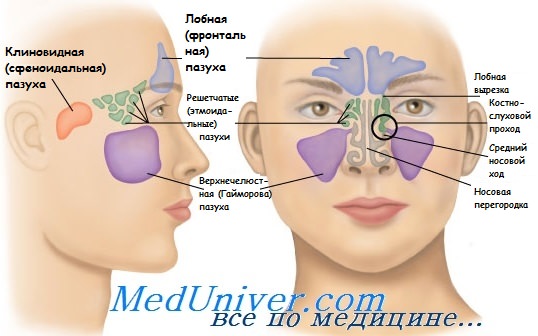
Анатомию околоносовых пазух следует рассматривать, акцентируя внимание на путях их дренирования: ости-омеатальный комплекс является местом дренирования верхнечелюстной и лобной пазух, а также передних клеток решетчатого лабиринта; в клиновидно-решетчатое углубление осуществляется отток от клиновидной пазухи и пазух решетчатой кости. В состав остиомеатального комплекса входят: естественное соустье верхнечелюстной пазухи, крючковидный отросток, решетчатая воронка, полулунная расщелина с дренажем в средний носовой ход.
Ток слизи в верхнечелюстной пазухе биением ресничек направляется в сторону естественного соустья, расположенного сверху на медиальной стенке пазухи. Крючковидный отросток, небольшое костное образование, направляется кверху от медиальной стенки пазухи. Латеральнее крючковидного отростка расположена полулунная расщелина, в которую, в свою очередь, открывается решетчатая воронка. Слизь из верхнечелюстной пазухи сначала попадает в решетчатую воронку, затем в полулунную расщелину, средний носовой ход и далее в носоглотку.
Костные части остиомеатального комплекса лучше всего видны на КТ во фронтальной проекции. Костные анатомические ориентиры хорошо визуализируются на рутинной КТ околоносовых пазух.
Место крепления средней носовой раковины к медиальной стенке глазницы называется основной пластинкой и является границей между передними и задними клетками решетчатого лабиринта. Воздухоносная клетка, лежащая сразу над решетчатой воронкой, носит название решетчатой буллы. Отток из лобной пазухи осуществляется напрямую в средний носовой ход посредством лобного кармана. Также в средний носовой ход дренируются передние решетчатые клетки. Отток из клиновидной пазухи и задних решетчатых клеток осуществляется в верхний носовой ход и клиновидно-решетчатое углубление.
Из всех клеток решетчатого лабиринта особого внимания заслуживают клетки валика носа, клетки Оноди и клетки Галлера. Клетки agger nasi расположены спереди и латерально от лобного кармана, они могут затруднять отток из лобной пазухи.
Клетками Оноди называют решетчатые клетки, распространяющиеся в задние отделы глазницы и клиновидную кость. Клетки Галера представляют собой передние решетчатые клетки, расположенные под глазницей и проникающие в верхнечелюстную пазуху, они также могут затруднять отток из нее.
В полости носа выделяют нижнюю, среднюю и верхнюю носовые раковины. Визуализация полости носа сложностей не представляет. Всегда следует помнить о существовании носового цикла, обусловленного разницей в кровенаполнении слизистой разных половин полости носа. Забыв об этом факте, неопытный интерпретатор способен обнаружить несуществующие опухоли.
Иногда полезно использовать следующее эмпирическое правило: если на всем протяжении полости носа можно отследить наличие воздухоносного пути (даже если его ширина будет крайне незначительна), то наличие опухолевого процесса крайне маловероятно, а проявляющаяся асимметрия является лишь проявлением носового цикла. Под нижней носовой раковиной, в области нижнего носового хода, находится устье носослезного канала, через который слезная жидкость из слезного мешка оттекает в полость носа.
Костные стенки носослезного канала могут быть визуализированы на фронтальных КТ. Перегородка делит нос на правую и левую половины, в ней выделяют хрящевую и костную части.
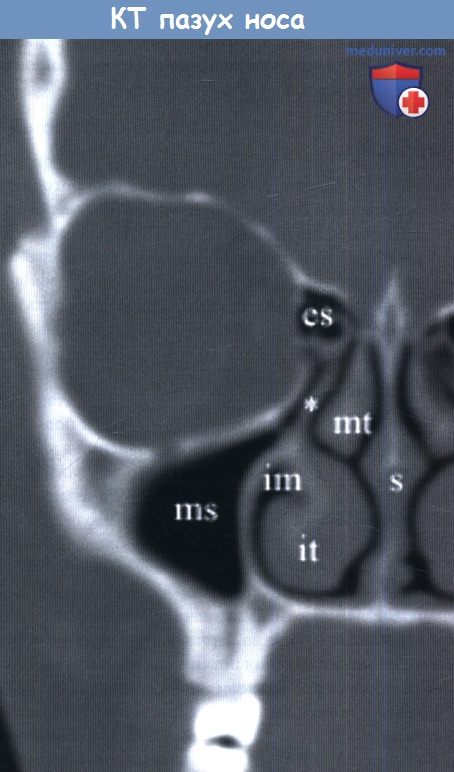
отмечены нормальные анатомические образования: верхнечелюстная пазуха (ms), нижняя носовая раковина (it),
перегородка носа (s), крючковидный отросток (звездочка), нижний носовой ход (im).
Средний носовой ход расположен между крючковидным отростком и средней носовой раковиной.
Решетчатый лабиринт находится латеральнее крючковидного отростка.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Магнитно-резонансная томография (МРТ) в Санкт-Петербурге
Запишитесь на МРТ по телефону (812) 493-39-22 или заполните форму
Расписание приема МРТ:
ЦМРТ «Нарвский»
(812) 493-39-22
в четверг прием с 8-00 до 23-00
и воскресенье прием с 8-00 до 23-00
ул. Ивана Черных,29
МРТ аппарат 1,5 Тл
суббота :
ЦМРТ «Старая деревня»
(812) 493-39-22
прием 8-00 до 23-00
ул. Дибуновская,45
МРТ аппарат 1,5 Тл
Прием в “РНХИ им. проф. А.Л. Поленова” прекращен по техническим причинам и
перенесен в ЦМРТ
Лучевая диагностика синуситов
Острый синусит – это воспаления околоносовых пазух. Обычно процесс захватывает и слизистую полости носа, поэтому, процесс правильно называть риносинуситом.
Синуситы относятся к частым заболеваниям с четкой сезонной предрасположенностью. Экономический ущерб от нетрудоспособности и затрат на лечение исчисляется миллиардами.
Риносинусит может классифицироваться по анатомической области: гайморит, фронтит, этмоидит и сфеноидит; и по типу возбудителя: бактериальный, вирусный и грибковый.
Острый синусит – это клинический диагноз. Принципиально важно дифференцировать его с аллергическим и вазомоторным ринитом, а также с банальной инфекцией верхних дыхательных путей. Повторные эпизоды острого синусита в течение года с промежутками не меньше 8 недель рассматриваются как рецидив. Длительность процесса от 4 до 12 недель позволяет говорить о подостром синусите, больше 12 недель уже о хроническом процессе.
Анатомия и функция
Околоносовые пазухи представляют собой костные полости, заполненные воздухом, простирающиеся от основания черепа до альвеолярного отростка и латерально от полости носа до нижнемедиального края орбиты и скулового отростка. Полости синусов выстланы ворсинчатым эпителием, переходящим через отверстия в эпителий полости носа. Эпителий содержит субмукозные и серомукозные железы, вырабатывающие поверхностную слизь.
Передние и задние решетчатые синусы состоят из множества воздушных клеток, отделённых друг от друга тонкими костными перегородками. Каждая клетка дренируется самостоятельным отверстием диаметром 1-2 мм, которые легко перекрываются слизью или отёчной слизистой. Основная (клиновидная) пазуха расположена сразу позади клеток решетчатой кости и граничит сзади с турецким седлом.
Артериальное кровоснабжение придаточных пазух идёт из ветвей наружной и внутренней сонных артерий. Венозный и лимфатический отток идёт в сплетение полости носа, а также через безклапанные сосуды непосредственно в артериальное русло.
Все отверстия синусов дренируются в полость носа под средней и верхней носовыми раковинами через несколько анатомических структур, объединяемых в остиомеатальный комплекс. Отверстия верхнечелюстных пазух, передние клетки и лобные пазухи дренируются в общее место в среднем носовом ходе. Это место называется полулунной расщелиной, и представляет собой узкий промежуток между крючковидным отростком и большим пузырьком решетчатой кости. Единое место дренажа для синусов приводит к относительно легкому распространению инфекции даже при локальном воспалении. Задние клетки и основной синус дренируются в сфеноэтмоидальный карман, расположенный в верхнем носовом ходе ниже верхней носовой раковины.
Процесс эффективного дренажа состоит из сложного взаимодействия движений ворсинок эпителия, определенной вязкости слизи и диаметра отверстий.
Функция придаточных пазух многообразна: уменьшение веса черепа, выравнивание давления, увлажнение и согревание вдыхаемого воздуха, поглощение тепла и предотвращение перегрева мозга, звуковой резонанс, увеличение обонятельной площади.
КТ.Передний остиомеатальный комплекс в норме. КТ. Фронтальная плоскость. Обозначения: сплошная линия – вход в решетчатый синус, точечная линия – полулунная расщелина, звездочка – отверстие верхнечелюстной пазухи, 1- средний носовой ход, 2- крючковидный отросток.
КТ.Полулунная расщелина (лобный карман) в норме. КТ. Фронтальная плоскость. Обозначения: 1 – лобный карман, 2 – клетки носа.
КТ.Сфеноэтмоидальный карман (задний остиомеатальный комплекс). КТ. Фронтальная плоскость. Обозначения: 1 – отверстие клиновидного синуса, 2 – пневмотизированный сошник.
КТ.Анатомия пазух. КТ. Сагиттальная реконструкция. Обозначения: точечные линии верхняя – воронка решетчатого синуса, нижняя – полулунная расщелина, 1- слизистая средней раковины, 2- слизистая нижней раковины, 3- лобный карман, 4- отверстие клиновидной пазухи, 5- сфеноэтмоидальный карман, 6- клиновидный синус.
Патофизиология
Благодаря однонаправленному (в сторону полости носа) току секрета слизистой придаточные пазухи остаются стерильными. Отёк слизистой носа в месте вхождения дренирующих отверстий приводит к застою слизи и легкому её инфицированию. При застое развивается вторичная гипоксия ворсинтчатого эпителия и нарушение его функции, а также повышение вязкости слизи. Нарушение функции ворсинтчатого эпителия также может быть генетически обусловленным при синдроме Картагенера (situs inversus, хронический синусит и бронхоэктазия), вызываться прямым токсическим действием бактерий и вирусов, а также аллергическими заболеваниями.
Нарушению оттока могут также способствовать анатомические предпосылки. Наиболее часто встречается удлиненный крючковидный отросток. Это приводит к перекрытию полулунной расщелины. То же наблюдается и при латеральном отклонении верхушки крючковидного отростка. Пневмотизированные раковины среднего носового хода (concha bullosa) могут сдавливать крючковидный отросток и перекрывать средний носовой ход. Инфраорбитальные воздушные клетки Галлера в норме распространяются вниз на пузырь решетчатой кости и крышу верхнечелюстной пазухи. При больших размерах они переходят в клетки решетчатой кости и сдавливают средний носовой ход. Такое же функциональное значение имеет и увеличенный этмоидальный пузырь (булла). Искривление носовой перегородки и её шипы, парадоксальная кривизна раковин, увеличенный этмоидальный пузырь способствуют нарушению оттока. Нарушение дренажа также может быть связано с механической обструкцией полипом, опухолью или инородным телом.
КТ.Удлинененный в сторону дна решетчатой кости крючковидный отросток. КТ. Фронтальная плоскость. Обозначения: 1- удлиненный крючковидный отросток, 2- concha bullosa средней раковины, 3- норманый крючковидный отросток, 4- воронка решетчатой кости.
КТ.Отклоненный латерально крючковидный отросток. КТ. Фронтальная плоскость. Обозначения: 1- крючковидный отросток отклонен в сторону орбиты, 2- нормальный крючковидный отросток.
КТ.Concha bullosa средней раковины. КТ. Фронтальная плоскость. Обозначения: 1- крючковигый отросток доходит до дна решетчатой пазухи, 2- сужена этмоидальная воронка, 3- concha bullosa, 4- отсутствует крючковидный отросток справа.
КТ.Увеличенный этмоидальный пузырь (стрелки).
КТ.Concha bullosa средней раковины. КТ. Фронтальная плоскость. Обозначения: 1- крючковигый отросток доходит до дна решетчатой пазухи, 2- сужена этмоидальная воронка, 3- concha bullosa, 4- отсутствует крючковидный отросток справа.
КТ.Парадоксальная кривизна средних раковин с сужением носовых ходов.
Этиология
В подавляющем большинстве случаев острый риносинусит вызывается вирусной инфекцией: риновирусом, реже, коронавирусом, вирусами гриппа и парагриппа, синцитиальным вирусом верхних дыхательных путей, аденовирусом и даже энтеровирусом. В 0,5-2% случаев к вирусному синуситу присоединяется бактериальная инфекция. Бактериальный синусит может быть обусловлен одним или несколькими возбудителями, такими как стафилококки (S. aureus), стрептококки (S. pneumoniae, S. pyogenes), пневмококки (H. influenza), а также другой флорой (P. aeruginosa M. catarrhalis, E. coli, P. mirabilis, K. pneumoniae, Enterobacter). Грибковые синуситы встречаются очень редко. Непосредственными возбудителями служат Aspergillus и Alternaria, другие виды грибков могут вызывать аллергические синуситы.
Клинические проявления
Проявления заболевания неспецифические, обычно на фоне типичной инфекции верхних дыхательных путей:
Продолжительность симптомов вирусной инфекции свыше 2 недель служит настораживающим признаком в плане синусита. Острый вирусный синусит обычно излечивается спонтанно, однако, примерно в 1 случае из 3 острый синусит переходит в хроническую форму. Местным осложнением синусита может быть мукоцеле. Оно представляет собой эпителиальную кисту, возникающую вследстве обструкции протока секретирующей железы или отверстия синуса. Кисты верхнечелюстных пазух часто являются случайной находкой при рентгенологическом исследовании. Они достигают больших размеров и обычно бессимптомны. Напротив, кисты лобной и основной пазух вызывают клинические симптомы и, иногда, осложняются костной эрозией.
Ухудшение клинической симптоматики подозрительно на присоединение бактериальной инфекции. В редких случаях бактериальные синуситы могут приводить к тяжелым осложнениям – токсическому шоку, менингиту и энцефалиту, остеомиелиту.
Рентгенография
Рентгенография, несмотря на её существенные недостатки, остается наиболее массовым методом исследования при синуситах. Исследование желательно в 3 проекциях: затылочно-подбородочной, затылочно-лобной и боковой.
В затылочно-подбородочной проекции наиболее отчётливо видны верхнечелюстные пазухи. Лобный синус виден в косой плоскости. Основная пазуха прослеживается через открытый рот. Хуже всего видны клетки решетчатой кости.
В затылочно-лобной проекции лучше всего видны лобные пазухи и дно верхнечелюстных пазух, а также передние клетки решетчатой кости. Хуже видна основная пазуха.
В боковой проекции наилучшим образом видны основная и лобная пазухи, в то время как структуры других пазух наслаиваются.
Наиболее типичной находкой при остром синусите является уровень жидкости. При хронических процессах наблюдается утолщение слизистой, ретенционные кисты и гипертрофия раковин.
Главная проблема состоит в наслоении структур и большом количестве ложных результатов. Кроме того невозможно оценить остиомеатальный комплекс и состояние задних клеток решетчатой кости. Полное затенение пазухи может быть обусловлено как жидкостью, так и утолщенной слизистой. В возрасте до 3 лет пазухи ещё не пневмотизированы, потому стандартная рентгенография у них неинформативна.
Уровень жидкости (стрелка) в верхнечелюстной пазухе. Рентгенография в боковой проекции.
Полипозный синусит в правой верхнечелюстной пазухе и ретенционная киста в левой. Рентгенография во фронтальной (затылочно-лобной) проекции.
Компьютерная рентгеновская томография (КТ)
КТ является методом выбора при хронических синуситах, так как даёт возможность понять анатомические предпосылки к процессу. Основной диагностической плоскостью для шаговых КТ служит корональная. Срезы должны быть 2-3 мм толщиной и с высоким разрешением. Реформированные изображение имеют меньшее разрешение и, потому, нежелательны. Однако они могут стать вынужденной мерой при наличии артефактов от металлических зубных конструкций. Спиральная КТ позволяет уменьшить толщину срезов до 1 мм, что улучшает качество реформированных изображений. При использовании спиральной КТ нет необходимости во фронтальных укладках.
В костном окне хорошо виден остиомеатальный комплекс, а в мягкотканном – жидкость, полипы, распространение процесса за пределы синусов, в том числе на орбиту, подвисочную ямку и мозг.
Наиболее типичной находкой при острых синуситах является полипозное утолщение слизистой. В пазухе может быть выявлена жидкость, причем её заполнение может быть полным или частичным. При хронических синуситах часто вовлекаются клетки решетчатой кости. Помимо утолщенной слизистой видны полипы и ретенционные кисты. Ретенционные кисты (мукоцеле) чаще всего наблюдаются в лобных и верхнечелюстных пазухах.
Главным недостатком КТ является сложность в дифференцировке опухоли, локализующейся в синусе, от застойной жидкости.
Правосторонний этмоидит (стрелка). КТ. Фронтальная плоскость.
Киста (мукоцеле) лобной пазухи. КТ. Фронтальная плоскость.
Магнитно-резонансная томография
МРТ придаточных пазух особенно важна в диагностике осложнений, особенно, распространения инфекции в полость черепа.
Жидкость, ретенционные кисты и отёчная слизистая гиперинтенсивны на Т2-зависимых МРТ изображениях. Т1-зависимые МРТ изображения иногда вносят ясность, так как ретенционные кисты могут быть светлее за счет повышенного содержания белка. Жидкость, напротив, обычно темнее воспаленной слизистой.
Главным недостатком МРТ является плохая визуализация костных границ синусов. Кроме того, отмечается высокий уровень ложно-положительных результатов. Небольшой гиперинтенсивных сигнал от слизистой на Т2-зависимых томограммах при отсутствии клинической симптоматики наблюдается часто у здоровых лиц. Таким образом, при неосложненных острых синуситах МРТ не является обязательной диагностической процедурой.
Этмоидит. МРТ придаточных пазух носа. Поперечная плоскость (увеличение), Т1-зависимое МРТ изображение.
МРТ. Острый правосторонний гайморит. Корональная Т2-взвешенная МРТ,
Клетки галлера что это такое
По аналогии с пилотами, проводящими обязательную проверку готовности к полету по контрольной карте, ринохирургам перед операцией необходимо провести тщательный анализ данных компьютерной томографии (КТ) пациента, чтобы избежать катастрофы [1]. Учитывая высокую вариабельность строения синоназальной области, близкое расположение критических анатомических структур, отсутствие постоянных ориентиров и сложную пространственную ориентацию при использовании эндоскопического доступа, крайне важно заранее спланировать этапы операции, определив хирургические ориентиры и мысленно построив 3D-модель анатомии полости носа конкретного пациента [2]. Вышеуказанные причины также диктуют необходимость проведения предоперационной оценки КТ по определенному плану, чтобы по разным причинам ничего не упустить из виду. Основная цель предоперационной оценки снимков заключается не в уточнении диагноза и определении объема хирургического лечения (это должно быть сделано ранее), а планировании этапов и техники вмешательства c учетом анатомических особенностей пациента [3]. Оценка данных КТ по так называемой предоперационной контрольной карте должна проводиться независимо от наличия или отсутствия интраоперационной навигационной системы. Только в последнем случае предпочтительно это делать непосредственно на аппарате навигационной системы [4].
Требования к компьютерной томографии
Компьютерная томография околоносовых пазух (КТ ОНП) выполняется на мультиспиральном компьютерном томографе. Исследование должно быть выполнено после проведенного консервативного лечения, лучше непосредственно перед операцией.
Зачастую к нам приходят пациенты с пленкой, на которой помещено несколько срезов КТ ОНП в двух или трех проекциях в одном из режимов. Этого может быть достаточно лишь для уточнения локализации патологического процесса, но неприемлемо для планирования операции. Для качественной оценки КТ ОНП перед операцией необходимо визуализировать мельчайшие структуры синоназальной области и их соотношение между собой. Для этого оптимально производить КТ-сканирование с расстоянием между срезами не более 2 мм в аксиальной проекции с последующей многоплоскостной реконструкцией изображений в коронарной и сагиттальной проекциях [5]. Для этого изображения необходимо хранить на электронных носителях и оценивать посредством современных компьютерных программ для просмотра снимков: eFilm, K-Pacs, ClearCanvas Workstation (для Windows), Osirix (для Mac) и др. Для оценки изображений оптимально использовать несколько режимов: костный для лучшей визуализации костных структур, и мягкотканный, где лучше определяются мягкотканные структуры [6]. В случае тотального затемнения полости носа и ОНП для улучшения визуализации костных структур необходимо увеличить контрастность.
С развитием эндоскопической хирургии ОНП и переходом от минимально инвазивных подходов к расширенным становится все более очевидна необходимость разработки списка обязательных этапов оценки КТ ОНП непосредственно перед вмешательством. Приведенные в литературе особенности предоперационной оценки КТ ОНП в большинстве случаев не имеют системности, описывают недостаточно этапов или рассчитаны на рентгенологов [7, 8]. Наиболее подробный алгоритм предоперационной оценки КТ ОНП разработан в Университетской клинике г. Граца (Австрия) для внутреннего использования.
Алгоритм оценки КТ ОНП
В Клинической больнице №1 УДП РФ на основании обзора литературы и анализа данных 470 компьютерных томограмм разработан оптимальный алгоритм оценки КТ ОНП перед эндоскопическими операциями на ОНП, включающий 10 этапов:
1. Определение достоверности данных КТ.
Это первый основополагающий этап оценки КТ ОНП при всех видах операций, который является простым и очевидным, однако часто опускается хирургами:
а) соответствие ФИО пациента на снимке;
б) определение соответствия маркировки правой и левой сторон (определяется методом сопоставления данных КТ и результатов риноскопии). Это — одна из распространенных причин ошибочной диагностики и ошибочного проведения операции на неправильной стороне;
в) соответствие результатов КТ данным осмотра пациента и анамнеза;
г) дата выполнения исследования.
Если с момента исследования прошло много времени, его результаты могут значительно отличаться от интраоперационных данных [9].
Дальнейшие этапы оценки производятся сначала в коронарной, а затем в аксиальной проекции, в направлении спереди назад, правая и левая стороны раздельно. Важно определять симметричность анатомических особенностей правой и левой сторон полости носа. Число этапов оценки КТ может меняться в зависимости от объема хирургического вмешательства.
2. Оценка положения перегородки носа:
а) наличие деформации (искривления, шипов, гребней, пневматизации костной части, перфорации), препятствующей доступу к околоносовым пазухам (рис. 1); 
б) наличие расщелины твердого неба и ее связи с перегородкой носа.
3. Характеристика средних носовых раковин:
а) наличие средних носовых раковин, их размер и симметричность;
б) наличие деформаций средних носовых раковин (concha bullosa, парадоксальная средняя носовая раковина, гипоплазия);
в) в аксиальной проекции — форма основной пластинки средней раковины. Она может проходить как перпендикулярно перегородке носа, так и под углом к ней [10, 11];
г) наличие свободного пространства между средней раковиной и перегородкой носа на всем протяжении.
4. Характеристика крючковидного отростка:
а) тип прикрепления крючковидного отростка: к орбитальной стенке с формированием слепого кармана, основанию черепа, средней носовой раковине (рис. 2). 
б) расстояние между свободным краем крючковидного отростка и орбитальной стенкой, наличие втяжения крючковидного отростка в верхнечелюстную пазуху, плотное его прилегание к орбитальной стенке, гипертрофия или пневматизация крючковидного отростка (рис. 3). 
5. Характеристика решетчатой воронки и верхнечелюстной пазухи:
а) объем верхнечелюстной пазухи: нормальный, увеличенный, гипоплазия, наличие дефектов и деформаций ее стенок;
б) уровень дна верхнечелюстной пазухи относительно дна полости носа: выше, вровень, ниже;
в) состояние и размер естественного соустья, его расположение относительно нижнего края средней раковины, верхнего края нижней раковины и нижней стенки орбиты;
г) наличие клеток Галлера (рис. 4); 
д) уровень прохождения инфраорбитального нерва;
е) наличие дефектов слизистой оболочки в области передней и задней фонтанеллы (рис. 5); 
При наличии дополнительного соустья с верхнечелюстной пазухой важно соединить его с естественным соустьем [14];
ж) наличие соустья в среднем носовом ходе после перенесенного вмешательства. Определить, было ли включено естественное соустье во вновь сформированное.
6. Оценка строения медиальной и нижней стенок орбиты:
а) целостность медиальной и нижней стенок орбиты, наличие участков пролабирования содержимого орбиты в полость носа или верхнечелюстную пазуху либо распространения патологического процесса из полости носа в орбиту (рис. 6). 
б) форма бумажной пластинки: прямая или изогнутая;
в) расположение нижней стенки орбиты относительно нижнего края средней раковины в области проекции соустья с верхнечелюстной пазухой;
г) расстояние между средней раковиной и бумажной пластинкой в области передних решетчатых клеток относительно задних (ширина решетчатого лабиринта).
7. Оценка передних клеток решетчатого лабиринта, лобного кармана и лобной пазухи:
а) наличие клеток Agger nasi и степень их пневматизации (рис. 7); 
б) наличие решетчатой буллы, степень ее пневматизации, наличие ретробуллярного и супрабуллярного карманов (латерального синуса). Достигает ли булла основания черепа. Расстояние между медиальной стенкой буллы и вертикальной пластинкой средней раковины (рис. 8); 
в) наличие клеток, способствующих сужению лобного кармана;
г) определение путей дренирования лобной пазухи по месту прикрепления крючковидного отростка и относительно лобных решетчатых клеток. На аксиальных срезах определить локализацию лобного кармана — латеральная или медиальная. Определить угол между ходом лобного кармана и горизонтальной плоскостью;
д) наличие супраорбитальных клеток решетчатого лабиринта, степень их пневматизации, расположение относительно лобного кармана (рис. 9); 
е) наличие пневматизации перегородки между лобными пазухами [1, 15].
8. Оценка задних клеток решетчатого лабиринта:
а) число воздушных клеток;
б) вертикальный и горизонтальный размер решетчатого лабиринта;
в) наличие и размер верхней носовой раковины;
г) наличие клетки Оноди (рис. 10). 
Отдельно следует выделить симптом «черного пятна» — присутствие пузырьков воздуха или отдельных воздушных клеток решетчатого лабиринта при тотальном затемнении ОНП или симптом «черного ореола» — наличие воздуха между участками затемнения и стенками пазух. Данные симптомы могут являться важнейшими ориентирами при тотальном затемнении ОНП [15].
9. Оценка клиновидной пазухи:
а) степень пневматизации: вертикальный и горизонтальный размеры пазухи (рис. 11); 
б) наличие дигисценций в области верхней стенки;
в) наличие выступов каналов зрительных нервов и внутренних сонных артерий, их выраженность, наличие дигисценций, выраженность зрительно-сонного углубления;
г) расположение соустья с клиновидной пазухой относительно верхней раковины и заднего конца средней раковины;
д) наличие межпазушных перегородок, возможное их прикрепление к выступам канала сонной артерии или зрительного нерва;
е) толщина стенки кливуса.
10. Оценка анатомии основания черепа:
а) строение обонятельной ямки по Keros: I, II, III, IV [16]; угол наклона латеральной ламеллы продырявленной пластинки [17]. Расстояние между клетками решетчатого лабиринта и латеральной ламеллой продырявленной пластинки;
б) уровень основания черепа в области переднего отдела решетчатого лабиринта, его симметричность (рис. 12). 
в) наличие пневматизации crista gali;
г) локализация передних решетчатых артерий, их уровень относительно основания черепа;
д) высота основания черепа в задних отделах решетчатого лабиринта относительно горизонтальной пластинки средней раковины. Решетчато-верхнечелюстное соотношение — отношение вертикального размера задних клеток решетчатого лабиринта к вертикальному размеру верхнечелюстных пазух. Выявлена обратная зависимость: чем больше вертикальный размер верхнечелюстной пазухи, тем ниже расположена крыша решетчатого лабиринта в задних отделах и наоборот [8]. Этот параметр особенно важен, поскольку при работе в области задних клеток решетчатого лабиринта инструменты изначально находятся ближе к основанию черепа за счет угла наклона головы пациента.
Заключение
Развитие эндоскопической хирургии околоносовых пазух и основания черепа требует усовершенствования способов диагностики и оценки КТ ОНП для обеспечения качественного и безопасного вмешательства. Если ранее казалось достаточным оценить данные КТ на пленке, то сегодня крайне важно применять современные компьютерные технологии для просмотра и оценки данных КТ. Учитывая высокий риск ятрогенных осложнений при выполнении так называемых расширенных вмешательств на ОНП, перед каждым вмешательством необходимо тщательно оценивать данные КТ ОНП по стандартному плану для планирования операции и выявления «опасных» анатомических зон.