Вздутие живота. Как с ним бороться?
Частыми признаками проблем с пищеварением становятся вздутие живота и тяжесть в желудке. Вздутие возникает из-за скопления газов в кишечнике, которое может происходить и в норме. Однако при чрезмерном газообразовании (метеоризме) человек начинает чувствовать дискомфорт и ощущение распирания. Игнорировать проблему однозначно не стоит, даже если она слабо выражена.
Почему возникает вздутие?
Вздутие живота и метеоризм могут быть вызваны разными причинами. Но в любом случае это симптомы, указывающие на возможные проблемы с пищеварительной системой. Повышенным газообразованием сопровождается подавляющее большинство заболеваний желудочно-кишечного тракта (ЖКТ). Одной из причин вздутия может являться аэрофагия – заглатывание воздуха во время еды. Происходить такое может из-за разговоров во время застолий, во время быстрых перекусов на ходу и вследствие таких факторов, как курение, некачественные челюстные протезы и др.
Даже у полностью здоровых людей метеоризм может появляться при употреблении следующих продуктов питания:
Что делать, чтобы вздутие не проявлялось?
Простые правила, снижающие риск возникновения метеоризма:
Перед большим застольем или при переедании о предотвращении вздутия * лучше позаботиться заранее. Для этого можно принять капсулу Креон ® 10000 во время еды или сразу после нее. Активные вещества, которые содержатся в препарате, помогают естественному пищеварению, снижая риск появления дискомфорта и тяжести после приема пищи.
Препараты при вздутии живота
Помочь в борьбе со вздутием живота, вызванным недостатком пищеварительных ферментов, могут препараты, содержащие ферменты, сходные с теми, что вырабатывает наш организм.
Что должен «уметь» препарат для улучшения пищеварения? 5
Преимущества Креон ® :
Узнать подробнее, чем отличается Креон ® от других препаратов «>можно здесь.
Тонкий кишечник
Анатомия и физиология

Эта часть начинается от 12-перстной кишки с т.н. дуоденоеюнального или двенадцатиперстно-тощего изгиба. От следующего отдела ЖКТ, толстого кишечника, тонкий кишечник отделен мышечным образованием – илеоцекальным клапаном или баугиниевой заслонкой.
Тонкий кишечник состоит из трех оболочек:
Ее поверхность покрыта мельчайшими выростами, кишечными ворсинками. Плотность ворсинок – несколько десятков на 1 мм². Здесь же имеются углубления, крипты, в которые отрываются выводные протоки пищеварительных желез. Благодаря неровному рельефу площадь слизистой увеличивается в 300-500 раз.
Расположенный в брюшной полости тонкий кишечник фиксирован к ее задней стенке посредством брыжейки – спаренных листков брюшины. По брыжейке к тонкой кишке подходят кровеносные и лимфатические сосуды и нервы.
Брыжеечная часть тонкого кишечника объединила в себе тощую кишку (лат. – jejunum), и следующую за ней подвздошную кишку (лат. – ileum). Причем на долю тощей кишки приходится 3/5, а на долю подвздошной – 2/5 от общей длины брыжеечной части. Но четких анатомических ориентиров между ними нет. По мере перехода тощей кишки в подвздошную уменьшается диаметр и толщина кишечной трубки, снижается плотность ворсинок.
Тощая кишка залегает в виде вертикальных 6-7 петель, и проецируется на околопупочную обл., и на левую нижнюю часть живота. 7-8 петель подвздошной кишки залегают вертикально, и проецируются на брюшную стенку справа. Тонкий кишечник на всем протяжении граничит с толстым кишечником и его брыжейкой, поджелудочной железой, обеими почками, мочевым, а у женщин – с маткой и придатками.
Основная функция тонкого кишечника – пищеварительная. Переваривание пищи имеет двоякий характер: полостной и пристеночный. Полостное пищеварение осуществляется под действием сока желудка, 12-перстной кишки, поджелудочной железы, желчи. Все эти вместе с пищей попадают в просвет тонкой кишки из желудка и 12-перстной кишки. При полостном пищеварении осуществляется расщепление полимеров, крупномолекулярных соединений – белков, жиров, углеводов, на более мелкие, промежуточные – олигомеры и димеры.
Железы тонкокишечной слизистой выделяют липазы, пептидазы, сахаразы, и множество других ферментов. Эти ферменты расщепляют промежуточные продукты до конечных соединений-мономеров – аминокислот, жирных кислот, глюкозы. Все эти продукты всасываются ворсинами слизистой. Так осуществляется пристеночное пищеварение. В тонком кишечнике также всасывается большинство лекарственных препаратов.
Благодаря сократительной активности (моторике) гладкой мускулатуры происходит перемешивание пищи в просвете тонкой кишки, и ее дальнейшее продвижение в сторону толстого кишечника.
Кроме переваривания и продвижения пищи тонкий кишечник осуществляет защитную функцию. В его подслизистом слое имеются белесые образования – пейеровы бляшки. Эти скопления лимфоидной ткани являются элементами иммунной системы.
Заболевания и симптомы
В клинической практике чаще всего приходится иметь дело с воспалительными заболеваниями тонкой кишки, энтеритами. Они протекают остро или хронически. Острые энтериты, как правило, обусловлены кишечными инфекциями, реже – аллергическими реакциями, пищевыми погрешностями, злоупотреблением алкоголем.
Пациентов беспокоят спастические боли в животе, метеоризм, диарея с обильным отхождением зловонного стула со слизью и остатками непереваренной пищи. Хронические энтериты, как правило, сочетаются с заболеваниями толстого кишечника (энтероколиты) и других органов системы пищеварения.
Здесь тоже отмечаются расстройства стула. Но на первый план выходят внекишечные симптомы, обусловленные мальдигестией и мальабсорбцией – ухудшением расщепления и всасывания пищевых компонентов. Из-за дефицита питательных веществ пациент теряет в весе. Кожа приобретает землистый оттенок. Нарушается обмен веществ, снижается иммунитет, развивается малокровие.
Болезнь Крона и болезнь Уиппла протекают хронически, и наряду с тонким кишечником поражают лимфатическую систему и другие отделы ЖКТ. К счастью, эти тяжелые заболевания с сомнительным прогнозом наблюдаются редко. Рак тонкого кишечника – тоже редкое заболевание.
Еще одна редкая патология – целиакия или глютеновая энтеропатия. Из-за врожденного дефицита ферментов не расщепляется глютен – растительный белок в составе злаков, бобовых, и некоторых других продуктов. При целиакии наряду с ухудшением пищеварения отмечаются расстройства со стороны других органов.
Непроходимость тонкого кишечника – нарушение продвижения пищи по его просвету. Причин много – паралич гладкой мускулатуры, спайки, сдавливание кишечника опухолью. Это опасное для жизни состояние проявляется резкой болью в животе, многократной рвотой, и крайне тяжелым состоянием на фоне обезвоживания и интоксикации.
Диагностика
Из лабораторных исследований на первом плане – диагностика кала. Это общий анализ (копрограмма) и кал на скрытую кровь. Если острый энтерит спровоцирован кишечной инфекцией, осуществляют бакпосев кала на питательные среды.
В общем анализе крови при воспалительных процессах в тонком кишечнике отмечается лейкоцитоз, ускоренная СОЭ, а при их хроническом течении – снижение количества эритроцитов и уровня гемоглобина.
Биохимический анализ крови отображает изменения количества липидов, белков, электролитов, и других показателей обмена веществ.
Из аппаратных исследований традиционным является рентгенография с контрастированием. Для этого используют взвесь сульфата бария. Принятая внутрь, она попадает в тонкий кишечник спустя 15 мин. А еще через 2-5 ч. продвижение бариевой взвеси по просвету тонкого кишечника позволяет оценить его конфигурацию и оценить моторику.
Обычная обзорная рентгенография органов брюшной полости в плане диагностики тонкого кишечника малоинформативна, и может быть ценной разве что при тонкокишечной непроходимости. УЗИ для тонкого кишечника тоже не информативно.
В силу анатомических особенностей тонкой кишки ее эндоскопическая диагностика затруднительна. Провести эндоскопический прибор в тонкую кишку через пищевод и желудок, или ретроградно, через задний проход, сопряжено с техническими сложностями. Поэтому эндоскопическая диагностика тонкой кишки, интестиноскопия, не получила распространения.
Как альтернативу можно рассматривать капсульную эндоскопию. Пациент заглатывает миниатюрную капсулу, снабженную камерой и передатчиком. При продвижении по ЖКТ, капсула посылает информацию, регистрируемую компьютером. Но и этот метод используют редко из-за его дороговизны.
Хорошая альтернатива рентгену и эндоскопии – компьютерная и магнитно-резонансная томография, КТ и МРТ. Эти исследования позволяют оценить расположение и структуру тонкого кишечника.
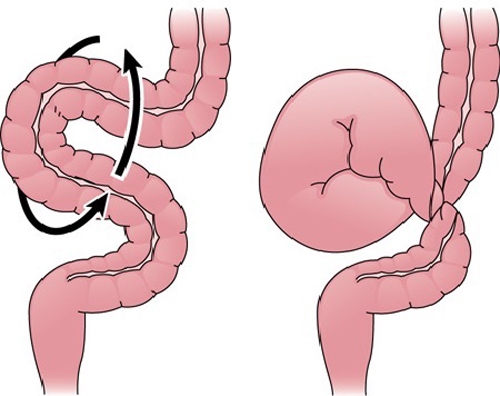
Заворот кишечника
Кишечная непроходимость – это патологическое состояние, ведущее к нарушению пассажа пищевого комка по кишечнику, расстройству кровообращения, интоксикации организма, а при неблагоприятном исходе к омертвению и перфорации участков кишечной стенки и гибели человека. Одна из причин непроходимости – заворот кишечника – ситуация, когда часть толстой или тонкой кишки перекручивается вокруг собственной оси или вокруг оси брыжейки. Места перекрута становятся зажимом не только для пищевой массы, но и для нервных волокон, кровеносных и лимфатических сосудов.
Причины заворота кишок и факторы риска
Чтобы произошел поворот, должны возникнуть нетипичные, форс-мажорные обстоятельства. Это могут быть внутренние и внешние причины:
При анализе данных о пациентах были выявлены факторы, увеличивающие вероятность возникновения перекручивания кишок:
Основные симптомы
Заворот кишечника – состояние опасное для здоровья и жизни, поэтому при первых же признаках недомогания следует обращаться за врачебной помощью.
Патология развивается быстро и состояние больного стремительно ухудшается. Человек погибнет в течение 2–3 суток, если не будет оказана экстренная медицинская помощь.
Как развивается заболевание
При полном перекрытии просвета кишки пищевые массы и газы не могут выйти естественным путем. Кишечник сокращается, пытается продвинуть содержимое, но не может. Возникают острые приступообразные боли. Накапливается газ и продукты распада, отравляется нервная система. Зажатый участок кишки начинает раздуваться от брожения (отсюда постоянная сильная боль и визуальное увеличение живота). Нарушается кровоток и передача нервного импульса. Прекращается перистальтика. Поскольку нет кровоснабжения, ткань не получает кислород и гибнет. Образуются зоны омертвения. Стенка кишечника разъедается, разрывается, и содержимое патологического очага – изливается в брюшную полость, нарушая внутреннее равновесие в брюшине и обсеменяя все органы бактериями, вызывая воспаление (перитонит).
Неполное перекрытие также приносит страдания, но течение не такое стремительное и исход чаще благоприятный. Заворот тонкого кишечника у взрослых случается редко, но протекает очень тяжело.
Диагностика
Врач-хирург Юсуповской больницы проводит визуальный, мануальный и инструментальный осмотр, собирает анамнез и направляет на дальнейшее обследование.
Подтвердить или опровергнуть кишечную непроходимость по причине заворота кишечника можно при помощи:
Специализированных лабораторных тестов нет, но общий анализ и биохимия крови могут показать глубину интоксикации и воспалительного процесса.
Лечение
Поскольку состояние пациента при кишечной непроходимости быстро ухудшается, применяется только хирургическое лечение заворота кишок. Операция полостная, хирург вручную расправляет образовавшуюся петлю кишечника; в зависимости от стадии развития процесса иссекает зоны поражения или весь раздувшийся участок; возвращает функциональное состояние.
Для успешного лечения и восстановления после операции врачами Юсуповской больницы применяется назоинтестинальный зонд. Он вводится во время операции, после всех основных хирургических манипуляций. Зонд пропускается через пищевод и желудок в оперированный отдел кишечника и находится там до восстановления иннервации, моторики и кровообращения, поддерживая правильное положение и свободный просвет кишки. Под наблюдением врача извлекается через 3–7 дней.
Медикаментозное лечение носит симптоматический характер: обезболивание, снятие спазмов и позывов к рвоте, восстановление водно-солевого баланса.
В терапевтических целях используются и сифонные клизмы.
Последствия
Заворот кишок может повторяться, поэтому следует неукоснительно выполнять рекомендации лечащего врача, особенно на стадии реабилитации. Придерживаться назначенной диеты и физических нагрузок.
Любая внутрибрюшная операция может послужить причиной образования спаек. Поэтому, помимо соблюдения режима питания и активности, нужно периодически проходить профилактические медицинские осмотры и своевременно обращаться к врачу.
Важность специализированной медицинской помощи
При завороте кишечника счет идет на часы, поэтому, чем раньше пациент обратиться за медицинской помощью, тем меньше необратимых процессов произойдет и легче будет устранить болезнь. Попытки прибегнуть к самолечению в этой ситуации бесполезны и опасны, они могут усугубить состояние и привести к смерти.
В Юсуповской больнице есть все возможности для проведения экстренной диагностики и лечения, а также для комфортного восстановления здоровья пациентов.
Диагностика и лечение заболеваний кишечника
А главное, уникальное сочетание бактерий, вирусов и грибов формируют кишечную флору. Это, по сути, целый организм, влияющий на все жизненно важные функции.
Если в какой-то момент преимущество оказывается на стороне «плохих» микробов, это может привести к депрессии, ожирению и даже к раннему Альцгеймеру. И, наоборот, полезные бактерии для профилактики заболеваний, поддерживают интеллект и иммунитет. У всех долгожителей «второй мозг» в отличном состоянии.
Кишечник играет огромную роль в работе иммунной системы. Микробы, попадая в организм, должны пройти через него. Но он способен заблокировать их дальнейшее распространение. Таким образом, кишечник останавливает размножение микробов, а иммунная система с помощью антител убивает их.
Симптомы заболеваний кишечника
Кишечник делится на тонкую и толстую кишку. Каждой из них соответствуют свои заболевания. Но симптомы могут быть как общими, так и характерными для определенной локализации.
Расстройства стула (запоры и поносы);
Вздутие живота, урчание в нем;
Посторонние примеси в кале (кровь, слизь, гной);
Ложные позывы на опорожнение;
Слабость, быстрая утомляемость;
Чувство вздутия, тяжести;
Повышенное или пониженное артериальное давление.
Симптомы болезней тонкой кишки:
Боль в области пупка. Может возникнуть через несколько часов после приема пищи;
Звуки «переливания» в животе;
Повышение температуры (при воспалительных заболеваниях);
Тошнота, рвота. Возникает через несколько часов после еды;
При давнем течении болезни также могут краснеть глаза и снижаться зрение, кожа становится сухой, а ногти ломкими, возникают частые головные боли.
Симптомы болезней толстой кишки:
Сильная или тупая боль в животе, которая локализуется по бокам. Не связана с приемом пищи и часто возникает под вечер;
Металлический привкус во рту;
Причины возникновения заболеваний кишечника
Заболевания кишечника могут иметь разную природу: инфекционную, двигательную, иммунную, опухолевую, аллергическую.
Наследственность. Склонность к заболеваниям кишечника может передаваться на генетическом уровне.
Стресс. Так как мозг и кишечник постоянно взаимодействуют, то стресс способен отрицательно влиять на усвоение питательных веществ, а также он снижает метаболизм и уменьшает выработку полезных ферментов.
Хронические заболевания (язвенный колит, болезнь Крона).
Ядовитые вещества. Работу слизистой, в частности, нарушают мышьяк, фосфор, свинец.
Распространенные заболевания кишечника
Колит
В толстой кишке живут не только полезные бактерии, помогающие перерабатывать пищу, но и патогенные, которые обладают токсическим действием. Если в результате болезни кишечника или употребления некачественной пищи число патогенных бактерий превышает полезные, это может способствовать возникновению колита.
К болям обычно приводит употребление продуктов, раздражающих толстую кишку: маринады, консервы, цитрусовые, капуста, алкоголь. Колит может быть вызван и другими заболеваниями: гастритом, холециститом, подагрой. При обострении хронического заболевания колит переходит в острую форму.
У колита нет специфических симптомов, по которым бы его можно было определить. Поэтому только анализы и диагностическое обследование помогут вам выявить это заболевание.
Синдром раздраженного кишечника
Так обозначают функциональное нарушение в работе кишечника, возникающее на почве психологических или иных проблем.
Симптомы синдрома раздраженного кишечника:
Боль в животе, которая может менять свою локализацию;
Нарушения стула (понос или запор);
Нарушения со стороны нервной системы и психологического состояния (быстрая утомляемость, слабость, нарушения сна).
Относится к сложно диагностируемым болезням. Чтобы его выявить, необходимо исключить все патологии кишечника. Встречается у женщин в 2-3 раза чаще, чем у мужчин.
Болезнь Крона
Болезнь Крона носит аутоиммунный характер, когда иммунитет поражает здоровые ткани. Ворсинки кишечника разрушаются иммунными клетками. В кишечнике образуется язва.
Эта болезнь влияет на мозг, выделяя цитокины (химические вещества, которые вызывают воспалительный процесс). Это вызывает заторможенность.
Рак кишечника
Рак кишечника занимает третье место в «рейтинге» распространенных онкозаболеваний. Злокачественная опухоль может появиться в любом отделе кишечника. Рак толстой кишки называют колоректальным. Часто он может развиваться из доброкачественных образований на стенке кишки – полипов. И под воздействием химических и физических факторов превращается в раковую опухоль.
Первое, что должно насторожить человека – это кровь в кале, запоры, ощущение неполного опорожнения кишечника, схваткообразные боли в животе, резкое снижение веса без видимых причин.
Диагностика заболеваний кишечника
Для диагностики кишечника проводят специальные исследования, чтобы оценить его состояние и строение:
Консультация врача-гастроэнтеролога. На приеме специалист проведет анамнез пациента: выслушает жалобы, спросит про образ жизни, питание, назначит необходимые анализы и исследования.
Анализ крови. Увеличение некоторых показателей может соответствовать определённым недугам кишечника. Например, увеличение эозинофилов наблюдается при заражении глистами.
Анализ мочи и кала. Например, анализ на фекальный кальпротектин поможет диагностировать болезнь Крона.
Колоноскопия. Многие опасаются этой процедуры, но на сегодняшний день она может проводится под наркозом без малейших болевых ощущений. Помимо этого, колоноскопия является самым эффективным способом исследования толстой кишки.
Эндоскопия. При помощи эндоскопа врач имеет возможность оценить состояние тонкой кишки.
Ректоскопия. Безболезненный метод исследования, позволяющий увидеть патологии на глубине 25-30 см от анального отверстия.
Гастроскопия (ФГДС). Проводится с помощью гибкого эндоскопа, что позволяет осмотреть изнутри желудок, пищевод и двенадцатиперстную кишку. Считается одним из самых эффективных методов исследования ЖКТ.
Ирригоскопия с использование контрастного вещества. Во время процедуры в прямую кишку вводят контрастное вещество, после чего проводят рентгенографию. Эта процедура позволяет исключить наличие опухолей, перфорации и стеноза стенок кишечника.
Ректально-пальцевое обследование. В процессе такого осмотра врач может исключить или подтвердить такие недуги, как геморрой, проктит, анальные трещины.
Компьютерная томография (КТ) и магнитно- резонансная томография (МРТ). Эти виды исследования применяются по строгим показаниям.
Капсульная эндоскопия. Это самый новейший метод исследования желудочно-кишечного тракта. Считается неинвазивным и безболезненным. Суть состоит в том, что пациент проглатывает очень маленькую капсулу с камерой, а потом направляется в дневной стационар для наблюдения в течение 8-12 часов.
Лечение заболеваний кишечника в Expert Clinics
Expert Clinics предлагает комплексную медицинскую помощь пациентам, страдающим различными заболеваниями кишечника. В нашей клинике работают высококвалифицированные врачи с уникальными знаниями, подкрепленными многолетней практикой, как в России, так и за рубежом.
Стоит сказать, что не нужно бояться проверять кишечник. Современные методы помогают безболезненно диагностировать его состояние.
Доктора Expert Clinics обладают знаниями из области интегративной антивозрастной и биомедицины, и способны обнаружить болезнь на ранних стадиях и приступить к ее лечению в кратчайшие сроки без очередей, стресса и в комфортных условиях.
А главное, восстановленное здоровье кишечника повысит тонус всего организма и значительно улучшит ваше самочувствие.
| Услуга | Цена, руб. |
|---|---|
| Лечение заболеваний кишечника | стоимость рассчитывается индивидуально |
Основатель и руководитель сети Expert Clinics,
К.м.н., врач акушер-гинеколог, врач биорегенеративной и антивозрастной медицины, пластический хирург.
К.м.н, врач-дерматокосметолог, сертифицированный тренер по нитевым технологиям Luxeface (by A Swiss Group), врач антивозрастной медицины.
Врач-уролог, андролог, врач УЗ-диагностики, врач антивозрастной медицины.
Врач акушер-гинеколог, гинеколог-эндокринолог, врач УЗ-диагностики, специалист эстетической гинекологии.
К.м.н, врач-дерматовенеролог, косметолог, главный редактор журналов «Эстетическая медицина» и «Les Nouvelles Esthetiques».
Метеоризм: норма и патология
Желудочно-кишечный тракт человека, помимо твердых и жидких компонентов, в достаточно значимых объемах содержит компонент газообразный. Газы кишечника распределены в более или менее плотной массе химуса и заключены в пузырьки различных размеров с оболочкам
Желудочно-кишечный тракт человека, помимо твердых и жидких компонентов, в достаточно значимых объемах содержит компонент газообразный. Газы кишечника распределены в более или менее плотной массе химуса и заключены в пузырьки различных размеров с оболочками из слизи. Повышенное содержание газов в кишечнике и связанные с ним клинические расстройства входят в понятие «метеоризм». Увеличение объема кишечных газов может приводить к симптоматике, доставляющей пациенту весьма ощутимый дискомфорт в виде чувства распирания в животе, урчания и болей. Также могут наблюдаться увеличение живота, учащенное отхождение газов. Выраженный метеоризм может нарушать обычный образ жизни человека, существенно влиять на его психическое состояние, приводить к беспокойству, тревоге и даже депрессии. У детей первого года жизни метеоризм способен привести к нарушению сна, питания ребенка, оказать влияние на психомоторное и физическое развитие.
Относительно большая часть газов попадает в кишечник в процессе глотания, в т. ч. азот, кислород и углекислый газ. Увеличение газов в кишечнике может быть связано с повышенным заглатыванием воздуха (аэрофагия) во время еды, чему способствует торопливый прием пищи, разговоры во время еды, питье через соломинку и жевание жевательной резинки. Большое количество углекислого газа поступает в желудочно-кишечный тракт с газированными напитками. Некоторое количество углекислого газа может образовываться в желудке в результате реакции карбонатов пищи с соляной кислотой желудочного содержимого. У детей первых месяцев жизни заглатывание повышенных объемов воздуха во время кормления наблюдается часто и связано с недостаточной зрелостью нервной системы и не до конца сформированным рефлексом глотания (особенно у детей недоношенных и незрелых к моменту рождения), что может стать причиной срыгиваний и даже обильной рвоты только что съеденной пищей. Перинатальные нарушения со стороны центральной нервной системы также способствуют дискинезии органов пищеварения, одним из проявлений которой может быть аэрофагия. В связи с этим для того, чтобы лишний воздух мог выйти из желудка, не захватывая с собой его содержимого, грудных детей после кормления рекомендуется некоторое время держать в вертикальном положении. Аэрофагия, обусловленная особенностями питания, является относительно физиологической и достаточно легко корригируется. В то же время аэрофагия как симптом серьезного заболевания нервной системы и/или органов пищеварения может потребовать как серьезного обследования, так и длительного лечения.
Большая часть газов из желудка вместе с пищей поступает в кишечник.
Второй важный источник кишечных газов — метаболическая активность микроорганизмов кишечника, наиболее активно представленная в толстой кишке. Преобладающая в кишечнике в нормальных условиях сахаролитическая микрофлора в значительной степени для своих энергетических потребностей утилизирует не переваренные и не всосавшиеся в тонкой кишке углеводы. В первую очередь, речь идет о пищевых волокнах и некоторых олиго- и дисахаридах. В результате процессов брожения микроб получает АТФ, а окружающая его среда (т. е. кишечное содержимое) ряд метаболитов, в т. ч. газообразных.
Так, в результате гомоферментативного молочнокислого брожения, характерного для лактобактерий и стрептококков толстой кишки, преимущественно образуется молочная кислота (до 90%), углекислый газ, водород, вода. Гетероферментативное молочнокислое брожение, при котором, помимо молочной кислоты, образуются и другие метаболиты (в т. ч. уксусная кислота), присуще бифидобактериям. Спиртовое брожение, ведущее к образованию углекислого газа и этанола, является побочным метаболическим путем у некоторых представителей лактобактерий и клостридий. Отдельные штаммы Escherichia coli и клостридий получают энергию в результате муравьино-кислого, пропионово-кислого, масляно-кислого, ацетонобутилового или гомоацетатного видов брожения. При этом летучие жирные кислоты, углекислый газ, водород и вода образуются при всех вариантах брожения. Органические кислоты утилизируются макроорганизмами, углекислый газ в большой степени преобразуется другими микроорганизмами в ацетат, водород, в основном, всасывается и выводится через легкие. Повышенное выведение водорода с выдыхаемым воздухом наблюдается при увеличении микробной популяции или при повышении ее сахаролитической активности, например, при лактазной недостаточности.
Наконец, некоторое количество газов поступает в просвет кишечника из крови, однако объемы их относительно невелики.
Газ, содержащийся в кишечнике, в основном эвакуируется через анальное отверстие, хотя некоторое его количество всасывается в кровь и выводится через легкие или утилизируется организмом. Взрослый здоровый человек per ani выделяет 0,2–2,5 л газов за 5–15 пассажей в сутки [1, 2].
Основной причиной повышенного содержания газов в кишечнике является повышенная метаболическая активностью кишечной микрофлоры. Среди физиологических причин данного феномена следует отметить употребление богатых клетчаткой продуктов растительного происхождения, а также изюма, бобов, гороха, чёрного хлеба, кваса, пива. Также газообразование увеличивается при многих патологических состояниях, приводящих к нарушению состава кишечного микробиоценоза.
Повышенное содержание газов в кишечнике ведет к растяжению кишечника, стимулирует тем самым перистальтику, вызывая болевую симптоматику. В то же время четкой корреляции между содержанием газов в кишечнике и клиническими проявлениями метеоризма не наблюдается, что связано со значительной индивидуальной вариабельностью интерорецепции. У пациентов с низким порогом реагирования интерорецепторов кишечника выраженная клиническая картина может наблюдаться при незначительном газообразовании, а у лиц с высоким порогом реагирования жалобы не отмечаются даже при значительном образовании газов в толстой кишке [3, 4].
Изменению состава кишечного микробиоценоза и, как следствие, развитию метеоризма может способствовать нарушение процессов переваривания, всасывания, а также изменение кишечной моторики. По существу, практически при любом заболевании органов пищеварения может наблюдаться дисбактериоз кишечника и метеоризм как проявление последнего.
Частой причиной метеоризма является лактазная недостаточность, непереносимость молочного сахара лактозы в результате недостаточности фермента тонкой кишки лактазы. В норме лактаза расщепляет молочный сахар на глюкозу и галактозу, которые всасываются в кровь в тонкой кишке, однако при лактазной недостаточности молочный сахар не расщепляется и в неизмененном виде доходит до толстой кишки, где утилизируется микроорганизмами с увеличением продукции газов. В связи с этим одним из тестов для выявления лактазной недостаточности является определение повышенной концентрации водорода в выдыхаемом воздухе. Кроме того, нерасщепленная лактоза в толстой кишке стимулирует секрецию воды, что обуславливает развитие жидкого, пенистого стула с кислым запахом. Все указанные симптомы возникают только на фоне употребления молочных продуктов, содержащих лактозу, в первую очередь цельного молока. Кисломолочные продукты содержат меньшее количество молочного сахара и при небольшом снижении активности лактазы могут употребляться в пищу. Творог и сыр лактозы не содержат, и их прием симптомов не вызывает. Лактазная недостаточность может быть первичной, связанной с генетическими особенностями индивидуума и передающейся по наследству, и вторичной, т. е. возникающей на фоне заболеваний тонкой кишки, а также конституциональной. Последняя связана с тем, что у части людей (клинически здоровых!) активность лактазы в тонкой кишке с возрастом снижается и они перестают переносить молочные продукты. Этот процесс может начаться уже во второй половине первого года жизни и не считается патологическим. В мире существуют целые регионы и континенты (например, Африка), взрослое население которых не переносит молочный сахар.
Другая частая причина метеоризма — синдром раздраженного кишечника (СРК), проявляющийся сочетанием болей в животе с изменением характера стула и/или с метеоризмом. СРК относится к группе функциональных нарушений органов пищеварения, при которых нарушена нервная и/или гуморальная регуляция моторики желудочно-кишечного тракта, а органическая патология кишечника не выявляется. Одной из причин СРК может быть расстройство собственной нервной системы кишечника, выражающееся в снижении порога чувствительности интерорецепторов кишки. Клиническими признаками в пользу СРК являются изменчивость и многообразие жалоб, отсутствие прогрессирования, нормальный вес, усиление жалоб при стрессе, отсутствие симптомов ночью, а также связь с другими функциональными расстройствами. Чаще всего боли возникают перед дефекацией и проходят после нее.
Основные клинические проявления СРК включают боли в животе или дискомфорт, наблюдающиеся по меньшей мере в течение 3 месяцев последнего года, которые уменьшаются после дефекации, сочетаются с изменением частоты стула (более 3 раз в день или менее 3 раз в неделю) и (или) формы стула (либо твердые, сухие комки — по типу «овечьего кала», либо неоформленный — кашицеобразный). Кроме основных, выделяют еще дополнительные симптомы: затруднение акта дефекации или ощущение неполного опорожнения прямой кишки, обильное выделение слизи, урчание или вздутие живота.
По характеру стула выделяют три основных клинических варианта СРК: СРК с болями и метеоризмом; СРК с запорами; СРК с диареей. Метеоризм может наблюдаться при любом варианте СРК, но более всего выражен при первом.
Причиной метеоризма при СРК является нарушение моторики кишечника, которое приводит к изменению состава кишечного содержимого и, как следствие, состава кишечной микрофлоры. При определенных условиях газообразующая активность последней повышается, что клинически проявляется в виде метеоризма [3, 4]. С другой стороны, показано, что причиной развития ощущения «вздутия» живота при СРК может быть не только и не столько повышенное газонаполнение кишечника, сколько замедление кишечной моторики. Одной из причин такого замедления может быть нарушение рефлекторной регуляции моторики на уровне собственной нервной системы кишечника, в частности, нарушение рефлекса на растяжение кишки [5, 6].
Для эффективного устранения метеоризма следует понять причину, которая его вызывает. Очень часто метеоризм связан с особенностями питания и режима пациента, которые в большинстве случаев вполне реально устранить. В этой связи следует рекомендовать регулярное полноценное питание в спокойной обстановке. Целесообразно включение в рацион пробиотических кисломолочных продуктов «Активиа». Их регулярное употребление способствует восстановлению состава и метаболической активности микрофлоры кишечника, а также нормализации моторной функции кишечника [9]. В контролируемых клинических исследованиях было показано, что регулярное употребление данных продуктов на протяжении 14 дней сопровождалось уменьшением выраженности вздутия, метеоризма, появлением регулярного (не менее 6 раз в неделю) самостоятельного стула [10]. Количество газообразующих продуктов должно быть подобрано индивидуально. При выявлении заболеваний желудочно-кишечного тракта в первую очередь следует лечить эти заболевания. Диета при метеоризме определяется основным патологическим процессом. При лактазной недостаточности обязательным является соблюдение безлактозной или низколактозной диеты с исключением или уменьшением молочного сахара в рационе. Для детей первого года в этом случае следует применять низколактозные молочные смеси или специальные препараты лактазы. При СРК с метеоризмом количество продуктов растительного происхождения следует временно уменьшить, необходимо проконсультироваться с невропатологом и психологом, а в качестве симптоматического средства для устранения болей могут использоваться спазмолитики (у детей старшего возраста и взрослых, например, Дюспаталин).
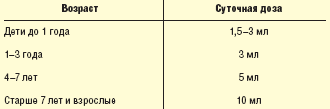
С целью коррекции состава кишечной микрофлоры показано назначение пробиотиков — препаратов, содержащих живые микроорганизмы, оказывающие положительное влияние на микробный баланс кишечник. Эти препараты могут содержать Lactobacillus acidophilus, Lactobacillus GG, Lactobacillus fermentum, Streptococcus (Enterococcus) faecium SF68, S. termophilus, Bifidobacterium bifidum, для которых пробиотический эффект доказан в двойных плацебо-контролируемых исследованиях. Желательно, чтобы штаммы микроорганизмов, входящие в состав препаратов, обладали антибиотикоустойчивостью и были защищены от кислого желудочного содержимого. С другой стороны, коррекция кишечного микробиоценоза может эффективно проводиться пребиотическими препаратами, наиболее распространенным компонентом которых является лактулоза (Дюфалак). Низкие дозы лактулозы способствуют восстановлению кишечной микрофлоры при дисбактериозе кишечника различного происхождения, за счет стимуляции роста «собственной» микрофлоры. Дозы препарата Дюфалак подбираются индивидуально и варьируют в зависимости от возраста, могут быть разбиты на два приема (табл.). В реальной практике нередко используется комбинированное применение пре- и пробиотиков.
В качестве дополнительного средства для устранения самого симптома метеоризма и облегчения состояния пациента на протяжении многих лет широко применяются препараты, содержащие симетикон — смесь полимера диметсилоксана с диоксидом кремния. Симетикон не растворим в воде, быстро распространяется по разделу сред и вытесняет пенообразователи из поверхностного слоя пленки. При этом он разрушает оболочки газовых пузырьков в кишечном содержимом и способствует выведению газов из кишечника. Симетикон быстро и эффективно устраняет признаки повышенного газонаполнения в кишечнике, не обладает побочными эффектами и возрастными ограничениями. Эффективность и безопасность симетикона доказана в ряде исследований, и препараты на его основе рекомендуются для применения при многих состояниях, сопровождающихся метеоризмом, в частности, при функциональных нарушениях [7, 8]. Поскольку практически во всех случаях метеоризма имеют место нарушения процессов пищеварения, целесообразным является сочетанное назначение симетикона с ферментами поджелудочной железы, что значительно повышает эффективность устранения метеоризма. Ферментативные препараты могут назначаться самостоятельно (например, Креон) или в составе комбинированных с симетиконом препаратов (Панкреофлат).
Положительный эффект панкреатических ферментов обусловлен улучшением процессов переваривания, что отражается на функциональном состоянии кишечной микрофлоры и снижении поступления в толстую кишку недопереваренных, в частности, газообразующих компонентов. Применение микросферических препаратов (Креон) оказывается более эффективным, по сравнению с обычными таблетированными средствами, во-первых, за счет высокой степени активности исходного субстрата (панкреатина), во-вторых, особой лекарственной формы препарата (микросферы размером 1–1,2 мм), обеспечивающей равномерное перемешивание с желудочным содержимым, в-третьих, рН-чувствительной оболочки микросфер, защищающей фермент от разрушения в желудке и обеспечивающей его максимальное высвобождение в двенадцатиперстной кишке [10–13].
Таким образом, повышенное газообразование может быть связано с самыми разнообразными причинами и, следовательно, подход к коррекции данного состояния должен быть строго индивидуальным. В целом, основными направлениями этой коррекции являются диетотерапия, лечение основного заболевания (при выявлении такового), коррекция микробиоценоза и симптоматическая терапия с включением препаратов, содержащих симетикон.
По вопросам литературы обращайтесь в редакцию.
А. А. Коваленко, кандидат медицинских наук
Т. В. Гасилина, кандидат медицинских наук
С. В. Бельмер, доктор медицинских наук, профессор
РГМУ, Москва