Тимома
Клеточные элементы мозгового и коркового слоев, равно как и строма, могут стать источником различных опухолей. Эти опухоли, по данным большинства авторов, чаще располагаются в передневерхнем средостении и известны под названием тимом.
Термин «тимома», предложенный Грандхоуммом еще в 1900 г., объединяет все виды опухолей вилочковой железы и применяется и в настоящее время.
Патогенез (что происходит?) во время Тимомы:
Опухоль обычно небольших размеров, покрыта капсулой, относительно доброкачественная. Однако понятие «доброкачественная тимома» весьма условно, так как в ряде случаев те опухоли, которые при гистологическом исследовании расцениваются как доброкачественные, нередко имеют тенденцию к инфильтративному росту, метастазированию и дают рецидивы после их удаления.
При любом гистологическом типе строения опухоли в толще ее нередко встречаются очаги некроза, кровоизлияния с последующим кистообразованием, фиброзом.
У 10-50% больных с тимомами и задержкой инволюции тимуса выявляются симптомы миастении.
Симптомы Тимомы:
Клиническая картина тимом весьма разнообразна. Около 50% случаев образования опухолей протекает бессимптомно и выявляется во время профилактических рентгенологических исследований или проявляется симптомами сдавливания органов переднего средостения.
При значительном сдавливании появляется чувство стеснения за грудиной, неприятные ощущения и боли, одышка, набухание шейных вен, одутловатость и синюшная окраска лица. Особенно выражены респираторные нарушения у детей вследствие сдавливания относительно узкой податливой трахеи.
В течении болезни можно выделить бессимптомный период и период выраженных клинических проявлений. Длительность бессимптомного периода зависит от локализации и размеров новообразования, его характера (злокачественное, доброкачественное), скорости роста, взаимоотношений с органами и образованиями средостения. Очень часто новообразование длительное время развивается бессимптомно, и его случайно обнаруживают при профилактическом рентгенологическом исследовании грудной клетки.
Клинические признаки новообразований состоят из:
На поздних стадиях развития новообразований возникают: общая слабость, повышение температуры тела, потливость, похудание, которые характерны для злокачественных опухолей. У некоторых больных наблюдаются проявления нарушений, связанных с интоксикацией организма продуктами, выделяемыми растущими опухолями. К ним относится артралгический синдром, напоминающий ревматоидный полиартрит; боли и припухлость суставов, отеки мягких тканей конечностей, нарастание частоты сердечных сокращений, нарушение сердечного ритма.
Таким образом, клинические признаки новообразований тимуса весьма многообразны, однако они проявляются в поздних стадиях развития заболевания и не всегда позволяют установить точный этиологический и топографо-анатомический диагноз. Важным для диагностики являются данные рентгенологических и инструментальных методов, особенно для распознавания ранних стадий заболевания.
Диагностика Тимомы:
Синдромы, сопутствующие тимоме, заставляют начать целенаправленное исследование для обнаружения тимомы, поэтому опухоли раньше выявляются и имеют сравнительно небольшие размеры. Бессимптомно развивающиеся опухоли вилочковой железы достигают значительно больших размеров к моменту обнаружения или появления симптомов сдавления органов средостения. Опухоли размером 3 см в диаметре и меньше выявляются с помощью компьютерной томографии. Быстрое увеличение опухоли при динамическом наблюдении, неровные нечеткие контуры указывают на злокачественный ее характер.
К рентгенологическим методам обследования больного с новообразованием тимуса относятся: рентгеноскопия, рентгенография и томография грудной клетки, контрастное исследование пищевода.
Рентгеноскопия дает возможность выявить патологическую тень, составить представление о ее локализации, форме, размерах, подвижности, интенсивности, контурах, установить отсутствие или наличие пульсации ее стенок. В ряде случаев можно судить о связи выявленной тени с расположенными рядом органами.
Для уточнения полученных при рентгеноскопии данных производят рентгенографию. При этом уточняют структуру затемнения,его контуры, отношение новообразования к соседним органам и тканям. Контрастирование пищевода помогает оценить его состояние, определить степень смещения или прорастания опухолью.
При наличии увеличенных лимфатических узлов надключичных областей проводят их биопсию, что позволяет определить их метастатическое поражение или установить системное заболевание. При наличии компрессионного синдрома производят измерение центрального венозного давления.
Больным с новообразованиями выполняют общий и биохимический анализ крови. При подозрении на эхинококкоз показано определение реакции латексагглютинации с эхинококковым антигеном. Изменения морфологического состава периферической крови обнаруживаются, главным образом, при злокачественных опухолях (анемия, лейкоцитоз, лимфопения, повышенная скорость оседания эритроцитов), воспалительных и системных заболеваниях. При сочетании опухоли с аутоиммунными заболеваниями повышается титр аутоантител против различных антигенов.
Рентгенсемиотика опухолей и кист вилочковой железы. Рентгенологическая семиотика. В прямой проекции по правому или левому Контуру срединной тени выявляется неправильной формы полуовальная тень средней или высокой интенсивности. Уровень расположения этой тени различен, но чаще это верхний или средний отдел срединной тени. Структура затемнения однородна, очертания его обычно бугристые, крупноволнистые, реже гладкие.
Как и при других образованиях, расположенных в непосредственной близости к сердцу и магистральным сосудам, тень тимомы обладает передаточной пульсацией. Исследование в боковой проекции позволяет определить, что затемнение располагается спереди и примыкает к тени грудины. Иногда есть необходимость провести послойную томографию. Особенно демонстративна рентгенологическая картина при пневмомедиастинуме.
Четкие очертания опухоли и отграниченность ее от соседних органов и тканей дают основание предположить доброкачественный вариант тимомы. Злокачественный вариант опухоли вилочковой железы проявляется обычно двусторонним расширением срединной тени с нечеткими бугристыми очертаниями и быстрым увеличением на фоне заметного ухудшения общего состояния больных.
Дифференциальная диагностика. От загрудинного зоба тимома отличается отсутствием связи с областью шеи и наличием отчетливо выявляемой верхней границы; тень опухоли не смещается кверху при глотании.
От дермоидов и тератоидов, располагающихся в этом же отделе средостения, тимому отличают бугристые очертания. Для тератодермоидов типично наличие ровных очертаний и правильной овоидной формы, что для тимомы исключение.
Лечение Тимомы:
В противном случае может быть рецидив опухоли и рецидив миастении. Операции выполняются трансстернальным доступом, который позволяет произвести хорошую ревизию и удалить опухоль, вилочковую железу и прилежащую жировую клетчатку переднего средостения. Если при гистологическом исследовании опухоль оказывается злокачественной, после операции больного (после снятия с раны операционных швов) необходимо перевести в специализированное онкологическое учреждение для химио-и лучевого лечения.
Ранний послеоперационный период у больных миастенией с опухолью вилочковой железы протекает тяжелее, чем у больных с гиперплазией железистой ткани.
Чаще наблюдается миастенический криз, требующий многодневной искусственной вентиляции легких, трахеотомии, интенсивной терапии, включая современные методы детоксикации и др.
Лучевая терапия вилочковой железы до операции проводится больным пожилого возраста с сопутствующими заболеваниями, так как риск операции у них слишком высок. В дальнейшем, может быть, некоторым из них при улучшении общего состояния удастся выполнить радикальную операцию. Большинству же в оперативном лечении приходится отказывать.
Определенный лечебный эффект оказывают ингибиторы холинэстеразы: галантамин (по 1 мл 1%-ного водного раствора), прозерин (по 1 мл 0,05%-ного раствора). Глюкокортикоиды дают временный эффект.
К каким докторам следует обращаться если у Вас Тимома:
Тимома причины, симптомы, методы лечения и профилактики
Тимома — доброкачественное новообразование вилочковой железы, которое может переродиться в злокачественную опухоль. Точные причины развития этого вида опухолей не установлены, предположительно, они спровоцированы генетической предрасположенностью, воздействием радиации или токсинов. Чтобы поставить диагноз и подобрать лечение тимомы, обратитесь к онкологу.
Причины тимомы
Врачи не знают достоверные причины развития опухолевых новообразований. Предположительно, тимому, как и другие виды рака, провоцируют следующие факторы:
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 03 Декабря 2021 года
Содержание статьи
Симптомы тимомы
У каждого второго пациента тимома не дает о себе знать никакими симптомами. Новообразование проявляется, когда достигает крупных размеров и сдавливает расположенные рядом органы, сосуды. В таком случае пациенты жалуются на:
Методы диагностики
Чтобы поставить диагноз, врач медицинского центра ЦМРТ собирает жалобы, уточняет, были ли случаи рака у родственников, рекомендует сдать анализы и пройти следующие обследования:
Тимома
Тимома – гетерогенная группа новообразований, различных по гистогенезу и степени зрелости, берущих начало из эпителиальной ткани вилочковой железы. Варианты клинического течения тимомы могут быть различны: от бессимптомного до выраженного (компрессионный, болевой, миастенический, интоксикационный синдром). Топографо-анатомический и этиологический диагноз устанавливается с помощью лучевых методов (рентгенография, КТ средостения), трансторакальной пункции, медиастиноскопии, исследования биоптата. Лечение хирургическое: удаление тимомы вместе с вилочковой железой и жировой клетчаткой переднего средостения, дополненное по показаниям химиолучевой терапией.
Общие сведения
Тимома – органоспецифическая опухоль средостения, происходящая из клеточных элементов мозгового и коркового вещества тимуса. Термин «тимома» был введен в употребление в 1900 году исследователями Grandhomme и Scminke для обозначения различных опухолей вилочковой железы. Тимомы составляют 10-20% всех новообразований медиастинального пространства. В 65-70% случаев тимомы имеют доброкачественное течение; инвазивный рост с прорастанием плевры и перикарда отмечается у 30% пациентов, отдаленное метастазирование – у 5%. Несколько чаще тимомы развиваются у женщин, болеют преимущественно лица 40-60 лет. На детский возраст приходится менее 8% опухолей тимуса.
Причины формирования опухолей вилочковой железы неизвестны. Предполагается, что тимомы могут иметь эмбриональное происхождение, быть связаны с нарушением синтеза тимопоэтина или иммунного гомеостаза. Факторами, провоцирующими рост и развитие опухоли, могут служить инфекционные заболевания, радиационное воздействие, травмы средостения. Замечено, что тимомы часто сочетаются с различными эндокринными и аутоиммунными синдромами (миастенией, дерматомиозитом, СКВ, диффузным токсическим зобом, синдромом Иценко-Кушинга и др.).
Строение и функции вилочковой железы
Вилочковая железа, или тимус располагается в нижней части шеи и переднем отделе верхнего средостения. Орган образован двумя асимметричными долями – правой и левой. В свою очередь, каждая доля представлена множеством долек, состоящих из коркового и мозгового вещества и заключенных в соединительнотканную строму. В вилочковой железе различают два типа ткани – эпителиальную и лимфоидную. Эпителиальные клетки секретируют тимические гормоны (тимулин, a-, b-тимозины, тимопоэтины и пр.), лимфоидная ткань состоит из Т-лимфоцитов различной степени зрелости и функциональной активности.
Таким образом, вилочковая железа одновременно является железой внутренней секреции и органом иммунитета, обеспечивающим взаимодействие эндокринной и иммунной систем. После 20 лет тимус подвергается возрастной инволюции; после 50 лет паренхима тимуса на 90% замещается жировой и соединительной тканью, сохраняясь в виде отдельных островков, лежащих в клетчатке средостения.
Классификация тимом
В онкологии различают три типа тимом: доброкачественную, злокачественную тимому 1-го типа (с признаками атипии, но относительно доброкачественным течением) и злокачественную тимому 2-го типа (с инвазивным ростом).
В зависимости от удельного веса лимфоидного компонента в тимоме дифференцируют лимфоидные (более 2/3 всех клеток опухоли представлено Т-лимфоцитами), лимфоэпителиальные (Т-лимфоциты составляют от 2/3 до 1/3 клеток) и эпителиальные тимомы (Т-лимфоцитами представлено менее 1/3 всех клеток).
Основываясь на степени инвазивного роста, выделяют 4 стадии тимомы:
Симптомы тимомы
Клинические проявления и течение тимомы зависит от ее типа, гормональной активности, размеров. Более чем в половине случаев опухоль развивается латентно и обнаруживается во время профилактического рентгенологического исследования.
Инвазивные тимомы вызывают компрессионный медиастинальный синдром, который сопровождается болями за грудиной, сухим кашлем, одышкой. Сдавление трахеи и крупных бронхов проявляется стридором, цианозом, дыхательной недостаточностью. При синдроме компрессии верхней полой вены возникает одутловатость лица, синюшность верхней половины туловища, набухание шейных вен. Давление растущей опухоли на нервные узлы обусловливает развитие синдрома Горнера, осиплость голоса, элевацию купола диафрагмы. Сдавливание пищевода сопровождается расстройством глотания – дисфагией.
По различным данным, от 10 до 40% тимом сочетаются с миастеническим синдромом. Больные отмечают снижение мышечной силы, быструю утомляемость, слабость мимических мышц, двоение в глазах, поперхивание, нарушения голоса. В тяжелых случаях может развиться миастенический криз, требующий перехода к ИВЛ и зондовому питанию.
В поздних стадиях злокачественной тимомы появляются признаки раковой интоксикации: лихорадка, анорексия, снижение массы тела. Нередко тимоме сопутствуют различные гематологические и иммунодефицитные синдромы: апластическая анемия, тромбоцитопеническая пурпура, гипогаммаглобулинемия.
Диагностика
Диагностика тимомы проводится торакальными хирургами с привлечением онкологов, рентгенологов, эндокринологов, неврологов. При клиническом осмотре может выявляться расширение вен грудной клетки, выбухание грудины в проекции опухоли; увеличение шейных, надключичных, подключичных лимфоузлов; признаки компрессионного синдрома и миастении. Физикальное исследование обнаруживает расширение границ средостения, тахикардию, свистящие хрипы.
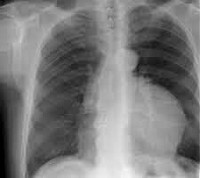
На рентгенограмме грудной клетки тимома имеет вид объемного образования неправильной формы, расположенного в переднем средостении. КТ грудной клетки значительно расширяет объем информации, полученный при первичной рентгендиагностике и в ряде случаев позволяет поставить морфологический диагноз. Уточнение локализации и взаимоотношения новообразования с соседними органами при КТ средостения позволяет в дальнейшем выполнить трансторакальную пункцию опухоли средостения, что чрезвычайно важно для гистологического подтверждения диагноза и верификации гистологического типа тимомы.
Для визуального исследования средостения и выполнения прямой биопсии проводится диагностическая медиастиноскопия, парастернальная торакотомия или торакоскопия. Диагноз миастении уточняется с помощью электромиографии с введением антихолинэстеразных препаратов. Дифференциально-диагностические мероприятия позволяют исключить другие объемные процессы в средостении: загрудинный зоб, дермоидные кисты и тератомы средостения.
Лечение тимом
Лечение опухолей вилочковой железы проводится в отделениях торакальной хирургии и онкологии. Хирургический метод является основным в лечении тимомы, поскольку только тимэктомия обеспечивает удовлетворительные отдаленные результаты. При доброкачественных тимомах оперативное вмешательство заключается в удалении опухоли вместе с вилочковой железой (тимомтимэктомия), жировой клетчаткой и лимфатическими узлами средостения. Такой объем резекции диктуется высоким риском рецидива опухоли и миастении. Операция выполняется из срединного стернотомического доступа.
При злокачественных новообразованиях тимуса операция может дополняться резекцией легкого, перикарда, магистральных сосудов, диафрагмального нерва. Послеоперационная лучевая терапия показана при II и III стадиях тимомы. Кроме этого, облучение является ведущим методом лечения неоперабельных злокачественных тимом IV стадии. В настоящее время большее значение в лечении инвазивных тимом получает трехэтапное лечение, включающее неоадъювантную химиотерапию, резекцию опухоли и лучевую терапию.
В послеоперационном периоде у больных, перенесших тимэктомию, может случиться миастенический криз, который требует проведения интенсивной терапии, трахеостомии, ИВЛ, длительного назначения антихолинэстеразных препаратов.
Отдаленные результаты лечения доброкачественных тимом хорошие. После удаления опухоли исчезают или значительно уменьшаются симптомы миастении. У больных злокачественной тимомой, прооперированных на ранних стадиях, 5-летняя выживаемость достигает 90%, на III стадии – 60-70%. Неоперабельные формы онкологического заболевания имеют плохой прогноз с летальностью 90% в течение ближайших 5 лет.
Тимома
Тимома – злокачественная опухоль вилочковой железы.
При этом заболевании метастазы в основном распространяются в грудной клетке: плевре (оболочка, плотно облегающая легкие и стенку грудной полости), перикарде (наружная соединительнотканная оболочка сердца), диафрагме, которые случаются редко, но в некоторых случаях случаются рецидивы спустя более 10 лет после хирургического лечения.
На долю данного заболевания приходится 20–25 % от всех опухолей средостения. Пик заболеваемости находится между 35 и 70 годами.
По системе Всемирной Организации Здравоохранения выделяют шесть типов тимом: А, АВ, В1, В2, В3, С. По мере прогрессирования от А к С отмечается ухудшение прогноза, снижение выживаемости.
В 30 % случаев заболевание протекает бессимптомно, и часто случайно обнаруживаются при рентгенографическом исследовании. Около 40 % пациентов предъявляют жалобы на болевой синдром в области грудной клетки, кашель, связанные с локальным воздействием опухоли. Главной особенностью этой опухоли является связь с аутоиммунной патологией, иммунодефицит и аутоиммунные реакции организма. Самым частым и тяжелым проявлением аутоиммунных нарушений является миастенический синдром (заболевание нервной и мышечной системы, которое характеризуется слабостью и патологической утомляемостью поперечно-полосатых мышц), а также в редких случаях анемией. Часто тимомы сочетаются с другими иммунными расстройствами, такими как лейкойз, лимфома, ревматоидный артрит.
Пациенты с тимомами имеют повышенный риск развития дополнительных злокачественных новообразований различных локализаций.
Мультиспиральная компьютерная томография (МСКТ) с контрастированием.
Рентгенограмма органов грудной клетки.
Магнитно-резонансная томография (МРТ).
Позитронно-эмиссионная томография, совмещенной с КТ (ПЭТ-КТ).
Тонкоигольная аспирационная биопсия (ТАБ) –метод морфологической верификации новообразований средостения.
Неоадъювантная терапия по схеме CAP (циклофосфамид, доксорубицин, цисплатин.
— Лучевая терапия СОД 50 Гр.
— Хирургические методы лечения, включающие в себя малоинвазивные торакоскопические операции на вилочковой железе.
Клинический случай пациента МКНЦ.
Мужчина 38 лет обратился в МКНЦ с жалобами на слабость в руках. Первые симптомы появились еще в 2017 году, но после ухудшения состояния в 2018 году он обратился в наш Центр. При обследовании специалистами МКНЦ пациенту был установлен диагноз неврит лицевого нерва. Была проведена необходимая терапия, которая временно дала положительный эффект.
В марте 2019 года у пациента появились трудности с дыханием и глотанием, поэтому он был госпитализирован с подозрением на ангионевротический отек. После осмотра ЛОР-врачом ангионевротический отек исключен, а неврологом установлен диагноз: миастения прогрессирующая форма, бульбарный тип. При дообследовании в МКНЦ проведены УЗИ и КТ и выявлено опухолевое образование тимуса.
Пациенту была проведена консервативная терапия, после чего он был госпитализирован для проведения торакоскопической тимомэктомии.
Пациенту выполнено торакоскопическое удаление опухоли тимуса, удалённый материал отправлен на плановое патоморфологическое исследование.
Данный гистологический тип тимомы отличается наилучшим прогнозом в случае радикальной операции. Специалисты нашего Центра назначили пациенту оптимальное лечение, направленное на снижение рисков развития рецидивов данного заболевания и улучшение качества жизни. Пациент выписан, на данный момент чувствует себя хорошо, жалоб не имеет.
Эта патология является редкой, частота встречаемости заболевания 0,13% на 100 000 населения. С этим связана трудность обследования для достоверной постановки диагноза, что требует от пациента своевременного обращения в высоко специализированные медицинские учреждения.
Редкий случай опухоли средостения
Тимома – злокачественная опухоль вилочковой железы.
При этом заболевании метастазы в основном распространяются в грудной клетке: плевре (оболочка, плотно облегающая легкие и стенку грудной полости), перикарде (наружная соединительнотканная оболочка сердца), диафрагме, которые случаются редко, но в некоторых случаях случаются рецидивы спустя более 10 лет после хирургического лечения.
На долю данного заболевания приходится 20–25 % от всех опухолей средостения. Пик заболеваемости находится между 35 и 70 годами.
По системе Всемирной Организации Здравоохранения выделяют шесть типов тимом: А, АВ, В1, В2, В3, С. По мере прогрессирования от А к С отмечается ухудшение прогноза, снижение выживаемости.
Симптомы тимомы:
В 30 % случаев заболевание протекает бессимптомно, и часто случайно обнаруживаются при рентгенографическом исследовании. Около 40 % пациентов предъявляют жалобы на болевой синдром в области грудной клетки, кашель, связанные с локальным воздействием опухоли. Главной особенностью этой опухоли является связь с аутоиммунной патологией, иммунодефицит и аутоиммунные реакции организма. Самым частым и тяжелым проявлением аутоиммунных нарушений является миастенический синдром (заболевание нервной и мышечной системы, которое характеризуется слабостью и патологической утомляемостью поперечно-полосатых мышц), а также в редких случаях анемией. Часто тимомы сочетаются с другими иммунными расстройствами, такими как лейкойз, лимфома, ревматоидный артрит.
Пациенты с тимомами имеют повышенный риск развития дополнительных злокачественных новообразований различных локализаций.
Диагностика:
Мультиспиральная компьютерная томография (МСКТ) с контрастированием.
Рентгенограмма органов грудной клетки.
Магнитно-резонансная томография (МРТ).
Позитронно-эмиссионная томография, совмещенной с КТ (ПЭТ-КТ).
Тонкоигольная аспирационная биопсия (ТАБ) –метод морфологической верификации новообразований средостения.
Рекомендуемое лечение:
Неоадъювантная терапия по схеме CAP (циклофосфамид, доксорубицин, цисплатин.
— Лучевая терапия СОД 50 Гр.
— Хирургические методы лечения, включающие в себя малоинвазивные торакоскопические операции на вилочковой железе.
Клинический случай пациента МКНЦ.
Мужчина 38 лет обратился в МКНЦ с жалобами на слабость в руках. Первые симптомы появились еще в 2017 году, но после ухудшения состояния в 2018 году он обратился в наш Центр. При обследовании специалистами МКНЦ пациенту был установлен диагноз неврит лицевого нерва. Была проведена необходимая терапия, которая временно дала положительный эффект.
В марте 2019 года у пациента появились трудности с дыханием и глотанием, поэтому он был госпитализирован с подозрением на ангионевротический отек. После осмотра ЛОР-врачом ангионевротический отек исключен, а неврологом установлен диагноз: миастения прогрессирующая форма, бульбарный тип. При дообследовании в МКНЦ проведены УЗИ и КТ и выявлено опухолевое образование тимуса.
Пациенту была проведена консервативная терапия, после чего он был госпитализирован для проведения торакоскопической тимомэктомии.
Пациенту выполнено торакоскопическое удаление опухоли тимуса, удалённый материал отправлен на плановое патоморфологическое исследование.
Данный гистологический тип тимомы отличается наилучшим прогнозом в случае радикальной операции. Специалисты нашего Центра назначили пациенту оптимальное лечение, направленное на снижение рисков развития рецидивов данного заболевания и улучшение качества жизни. Пациент выписан, на данный момент чувствует себя хорошо, жалоб не имеет.
Эта патология является редкой, частота встречаемости заболевания 0,13% на 100 000 населения. С этим связана трудность обследования для достоверной постановки диагноза, что требует от пациента своевременного обращения в высоко специализированные медицинские учреждения.