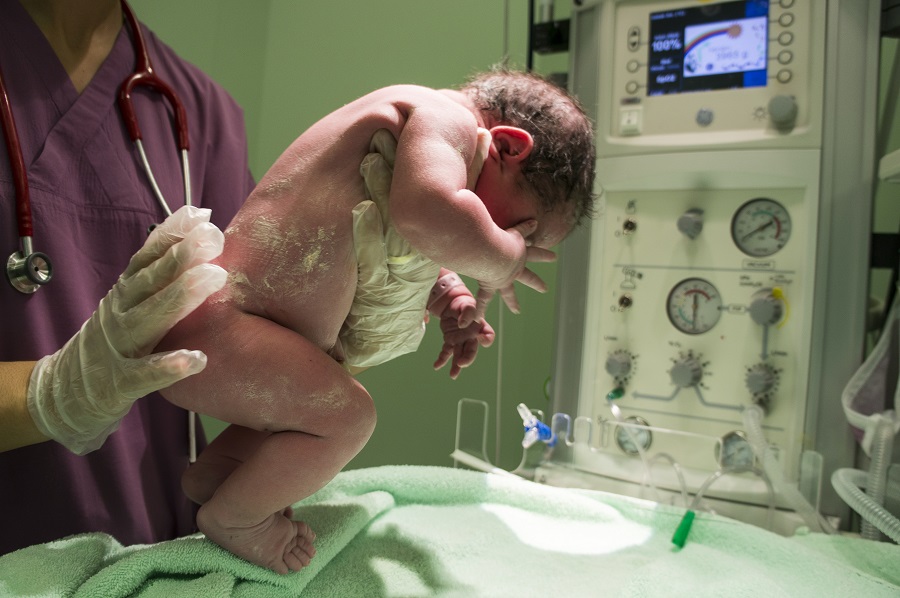
Кто такой неонатолог?
Неонатолог – специалист, занимающийся профилактикой, диагностикой и лечением заболеваний ребенка в период от его рождения до первых четырех недель жизни.
Неонатология – наука, изучающая возрастные особенности новорожденного ребенка, правила ухода за новорожденным, а также профилактику, диагностику и лечение патологических состояний. Неонатология дословно переводится как наука о новорожденном – neos – новый (от греч.), natus – рожденный (от лат.) и logos – наука (от греч.). Термин «неонатология» впервые был введен американским педиатром А. Шаффером в 1960 году. Как самостоятельный раздел в медицине, неонатология была признана во второй половине XX века.
Период после рождения является критическим для ребенка. Это обусловлено тем, что после рождения ребенок попадает в совершенно другую среду, кардинально отличающуюся от утробы матери. В этот период происходит адаптация новорожденного к новым условиям жизни. Большое значение на данном этапе играет роль грудного вскармливания, ухода, гигиены и профилактики заболеваний.
Периоды детского возраста делят на:
Неонатальный период (период новорожденности) подразделяется на:
Большое значение для нормального роста и развития ребенка играет течение беременности, ведение родов и первые дни жизни новорожденного. Осложнения во время беременности, неправильное ведение родов, родовые травмы, неправильный уход и негативное влияние внешних факторов в первые дни после рождения приводят к росту заболеваемости и смертности новорожденных. Период от 22 недель беременности до первой недели жизни новорожденного называют перинатальным периодом.
Перинатальный период (от 22 недель внутриутробного развития до 7 дня жизни новорожденного) подразделяется на:
Врачам очень важно работать в команде и приложить максимум усилий для рождения здорового ребенка. Работа неонатолога начинается задолго до рождения ребенка. Неонатологу необходимо знать, как протекает беременность у женщины, анамнез ее жизни (историю жизни и заболеваний). При необходимости женщине проводят генетическую диагностику на наличие наследственных заболеваний. Всевозможные исследования (УЗИ, лабораторная диагностика крови) позволяют оценить состояние плода и исключить аномалии развития. В неонатологии существует понятие «плод как пациент».
Большое значение для неонатолога играет и интранатальный период, так как родовые травмы, гипоксия плода (кислородное голодание) могут привести к необратимым последствиям и инвалидизации новорожденного, несмотря даже на то, что беременность протекала отлично.
Неонатологи: кто такие и что входит в их обязанности
Иногда люди впервые встречаясь с понятием «врач-неонатолог» бывают сильно удивлены, поскольку не знают о том, чем занимаются эти специалисты. На самом деле, неонатологи есть во всех родильных домах. Именно они контролируют состояние ребёнка первых дней жизни. В связи с этим возникает второй вопрос: чем врач-неонатолог отличается от педиатра и какую помощь детям он оказывает?
Врач неонатолог: кто это и что лечит
В переводе с английского языка это понятие обозначает не что иное как «доктор для новорождённого ребёнка». Главная задача неонатолога — постоянное наблюдение за состоянием малыша с того момента, как он появляется на свет. Неонатолог наблюдает за ребёнком, который выходит из утробы матери, следит за тем, как ему перерезают пуповину и за первичными реакциями малыша на окружающий мир. Независимо от того, рожает женщина самостоятельно или ей показано керсарево сечение, неонатолог всегда присутствует при всех видах родов.
Обычно, неонатологи работают:
Неонатологи находятся в тесном контакте с анестезиологами, педиатрами и акушерами, принимающими роды. Они определяют состояние здоровья матери и ребёнка после его рождения. Если оба здоровы, по истечении 3-7 дней они выписываются из роддома домой.
Таким образом, неонатологи — это тоже детские врачи, но специализация у них более узкая: они лечат малышей, возраст которых составляет не более 24-28 дней. Если с ребёнком по истечении этого срока всё в порядке, с месячного возраста им уже занимается участковый врач-педиатр.
Врачи-неонатологи занимаются диагностикой и лечением ряда патологических состояний у новорождённых малышей:
Чем занимается неонатолог
Сразу после рождения ребёнка неонатолог оценивает его состояние по шкале Апгар. Это происходит в родильном зале или в условиях операционной, если у женщины наблюдаются осложнения в родах или ребёнок появляется на свет с помощью кесарева сечения. В зависимости от текущего состояния малыша неонатолог составляет план оказания ему экстренной или плановой врачебной помощи.
Неонатологи организуют для малышей необходимые исследования и консультации врачей смежных специальностей. В первые дни они наблюдают за тем, как проходит грудное или искусственное вскармливание.
Также врачи-неонатологи проводят ряд сложных медицинских манипуляций, если это необходимо:
Доктор общается с матерью ребёнка, собирая у неё анамнез — информацию о том, как протекала беременность, были ли в процессе её осложнения, если ли у мамы хронические заболевания.
Неонатолог — ответственная и важная профессия, требующая хорошей подготовки и специальных навыков. Малейшее изменение в состоянии новорождённого может сигнализировать и серьёзной опасности не только для его здоровья, но и жизни, поскольку маленькие дети абсолютно беззащитны перед влиянием внешних и внутренних факторов.
Часто неонатологи работают сутками, заботясь о спасении жизни «тяжёлых» маленьких пациентов и именно от них порой зависит жизнь малыша с серьёзным врождённым заболеванием.
Обзор неонатальных инфекций (Overview of Neonatal Infections)
, MD, University of Rochester School of Medicine and Dentistry
Пути заражения неонатальной инфекцией:
в утробе матери трансплацентарно, либо через разрыв околоплодных оболочек;
в родовом канале во время родов (интранатально);
из внешних источников после рождения (постнатально)
Внутриутробная инфекция
Инфицирование во время родов
Заражение неонатальной инфекцией вируса простого герпеса, ВИЧ, гепатита В, стрептококками группы В, грамотрицательными кишечными бактериями (в первую очередь Escherichia coli), Listeria monocytogenes, гонококками и хламидиями обычно происходит при прохождении через инфицированный родовой канал. При преждевременном разрыве околоплодных оболочек иногда наблюдается восходящая инфекция.
Послеродовая инфекция
Факторы риска неонатальной инфекции
Материнские антитела IgG активно поступают через плаценту, но не достигают эффективного уровня для всех микроорганизмов в кратчайшем периоде. IgM-антитела не проникают через плаценту. У недоношенных детей выявляют сниженную природную продукцию антител и активность комплемента. Недоношенные дети также чаще требуют инвазивных процедур (например, интубации трахеи, продленного интравенозного доступа), которые предрасполагают к инфекции.
Клинические проявления
Симптомы и признаки инфекции у новорожденных, как правило, неспецифические (например, рвота или плохое кормление, повышенная сонливость или сильная вялость, лихорадка или гипотермия, тахипноэ, высыпания, диарея, вздутие живота). Многие врожденные инфекции, приобретенные до рождения, могут вызывать или сопровождаться различными симптомами или аномалиями (например, задержкой роста и развития, глухотой, микроцефалией, пороками развития, отставанием в росте и прибавке тела, гепатоспленомегалией, неврологическими расстройствами).
Диагностика
Лечение
Первичным лечением при предполагаемой бактериальной инфекции у новорожденных является безотлагательное эмпирическое назначение антибактериальной терапии такими преапратами, как ампициллин и гентамицин или ампициллин и цефотаксим. Окончательный выбор препарата основывается, как и для взрослых пациентов, на результатах посева, потому что возбудители и их чувствительность не являются специфичными для новорожденных детей. Однако доза препарата и частота введения зависят от множества факторов, включая возраст и вес (см. таблицы в Антибиотики для новорожденных Антибиотики для новорожденных У новорожденных внеклеточная жидкость (ECF) составляет до 45% от общей массы тела, что требует введения относительно больших доз некоторых антибактериальных препаратов (например, аминогликозидов). Прочитайте дополнительные сведения ).
| Неонатальная инфекция | |
|---|---|
 | |
| Беременность 26 недель, недоношенный ребенок, вес |
Содержание
Причины
Бактерии
Clostridium tetani может вызвать генерализованную форму столбняка у новорожденных. Обычно это происходит, если мать не была вакцинирована от столбняка и ребенок не приобрел пассивный иммунитет. Область пуповины наиболее уязвима.
Вирусы
Инфекция вирусом иммунодефицита человека типа I (ВИЧ) может возникать во время родов, внутриутробно при передаче от матери ребенку или постнатально при грудном вскармливании. Передача может произойти во время беременности, родов или кормления грудью. В большинстве случаев передача происходит во время родов. У женщин с низкими обнаруживаемыми уровнями вируса частота передачи ниже. Риск передачи можно снизить за счет:
Небольшое количество женщин, чей ВИЧ-статус неизвестен до рождения ребенка, не получают пользы от вмешательств, которые могли бы снизить риск передачи ВИЧ от матери ребенку.
Цитомегаловирус
Лихорадка Зика вызывается вирусом, который переносится матерью и затем передается младенцу в утробе матери. CDC обеспокоен возможностью того, что эта вирусная инфекция может вызвать микроцефалию у новорожденных.
Краснуха
Врожденная краснуха по-прежнему представляет собой риск с более высоким риском для женщин-иммигрантов из стран, не имеющих адекватных программ вакцинации.
разное
Грибы
Факторы риска
| Фактор | Ноты | Рекомендации |
|---|---|---|
| недоношенность | роды до 40 недель беременности | |
| аспирация мекония | вдох стула в утробе матери | |
| Послеродовой эндометрит | воспаление матки после родов | |
| низкий вес при рождении | 12 часов | |
| преждевременное начало родов | роды начинаются до 40 недель беременности | |
| хориоамнионит | воспаление плодных оболочек (амниона и хориона) из-за бактериальной инфекции | |
| выделения из влагалища | аномальные выделения могут быть результатом инфекции | |
| нежная матка | дискомфорт при осмотре матки | |
| разрыв плодных оболочек | 12 часов) | |
| внутриутробная инфекция патогенами | период заражения учитывает логарифмический рост патогенов | |
| инфекция мочевыводящих путей матери | инфекция мочевого пузыря и / или почек | |
| длительные роды | ||
| влагалищные исследования во время родов | риск увеличивается с увеличением количества вагинальных обследований во время родов | |
| колонизация матери стрептококками группы B | присутствие этой бактерии обычно бессимптомно | |
| предыдущий ребенок с ранним началом инфекции GBS | ||
| Пол | мужчины более восприимчивы; этот риск снижается после лечения респираторного дистресс-синдрома | |
| кратные | повышен риск для первенца | |
| добавка железа | железо является фактором роста некоторых бактерий | |
| лихорадка у матери во время родов | > 38 ° С | |
| после введения внутривенной линии | может вводить патогены в кровоток | |
| незрелая иммунная система | ||
| инвазивные медицинские процедуры | может вводить патогены в кровоток | |
| гипоксия | неожиданная реанимация после рождения | |
| низкий социально-экономический статус | ||
| переохлаждение | относительно низкая температура крови | |
| Метаболический ацидоз | дисбаланс pH в крови | |
| акушерские осложнения | ||
| распространенность резистентных бактерий в отделении интенсивной терапии новорожденных | носомиальные популяции | |
| заражение матери Toxoplasmosis gondii | паразит, присутствующий в кошачьем туалете и других экскрементах животных |
| Фактор | Ноты | Рекомендации |
|---|---|---|
| после введения внутривенной линии | переохлаждение | |
| плохое кормление | ||
| летаргия | ||
| с большей вероятностью разовьется остеоартрит | ||
| инфекция мягких тканей | ||
| менингиты | ||
| Мать проживает в районе, эндемичном по малярии |
Риск развития катетерных инфекций компенсируется увеличением выживаемости недоношенных детей с ранним началом сепсиса. Внутривенное введение профилактического иммуноглобина повышает иммунитет недоношенного ребенка и используется для лечения.
Механизм
Воспаление сопровождает инфекцию и может затруднить лечение и выздоровление. Воспаление связано с замедлением роста легких недоношенного ребенка.
Патогенез
Диагностика
Вирусная инфекция
Симптомы и выделение возбудителя вируса верхних дыхательных путей является диагностическим. Идентификация вирусов проводится специфическими иммунологическими методами и ПЦР. Присутствие вируса можно быстро подтвердить обнаружением вирусного антигена. Методы и материалы, используемые для идентификации вируса RSV, имеют специфичность и чувствительность от 85% до 95%. Не все исследования подтверждают эту чувствительность. Обнаружение антигена имеет сравнительно более низкие уровни чувствительности, приближающиеся к 65–75%.
Протозойная инфекция
Врожденная малярия имеет свой набор признаков:
| Признаки врожденной малярийной инфекции | Ноты | Рекомендации |
|---|---|---|
| спленомегалия | увеличенная трата | |
| высокая температура | ||
| анемия | ||
| желтуха | ||
| плохое кормление | ||
| гепатомегалия | увеличенная печень | |
| неспособность процветать | ||
| жидкий стул | ||
| раздражительность | ||
| гипербилирубинемия | ||
| инфекция центральной нервной системы | ||
| разрыв селезенки | ||
| почечная недостаточность | ||
| черноводная лихорадка | заражение только P. falciparum |
Неонатальный сепсис
Профилактика
Чтобы уменьшить неонатальную инфекцию, в Великобритании доступен скрининг беременных на ВИЧ, гепатит В и сифилис.
Обработка влагалища антибиотиками перед родами не предотвращает инфицирование стрептококковыми бактериями группы B (GBS). Лечение вагинальным хлоргексидином до родов не предотвращает неонатальные инфекции.
Поскольку бактерии GBS могут колонизировать нижние половые пути 30% женщин, обычно беременных женщин проверяют на этот патоген на сроках от 35 до 37 недель беременности. Лечение матери антибиотиками перед родами снижает риск неонатальной инфекции. Профилактика заражения ребенка осуществляется путем лечения матери пенициллином. С момента принятия этого профилактического лечения детская смертность от инфекции GBS снизилась на 80%.
лечение
Лечение неонатальной инфекции обычно начинается до того, как может быть подтвержден диагноз причины. Неонатальную инфекцию можно профилактически лечить антибиотиками. Лечение матери антибиотиками в основном используется для защиты от стрептококка группы B.
Эпидемиология
Ежегодно умирает до 3,3 миллиона новорожденных, и 23,4% из них умирают от неонатальной инфекции. Около половины смертей от сепсиса или пневмонии происходит в первую неделю после родов. В промышленно развитых странах профилактическое лечение антибиотиками матерей, у которых выявлен стрептококк группы B, раннее выявление сепсиса у новорожденных и введение антибиотиков новорожденным снизили смертность. Неонатальный герпес в Северной Америке оценивается от 5 до 80 на 100 000 живорождений. HSV имеет более низкую распространенность среди матерей за пределами Соединенных Штатов. В Соединенном Королевстве заболеваемость намного ниже и составляет 1,6 на 100 000 живорождений. Примерно от 70% до 80% инфицированных младенцев рождаются от матерей, у которых в анамнезе не было зарегистрировано инфицирование ВПГ.
Регионы с низкой неонатальной смертностью включают Европу, Западную часть Тихого океана и Америку, где показатели сепсиса составляют от 9,1% до 15,3% от общего числа неонатальных смертей во всем мире. Это контрастирует с 22,5–27,2% от общего числа смертей в странах с ограниченными ресурсами, таких как Нигерия, Демократическая Республика Конго, Индия, Пакистан и Китай.
В Северной Америке до 1950-х годов β-гемолитический стрептококк (ГАЗ) группы А был наиболее распространенным патогеном, связанным с неонатальным сепсисом до 1960-х годов. В последние двадцать лет наиболее распространенным патогеном, вызывающим сепсис, являются коагулазонегативные стафилококки, которые существуют в виде биопленок, связанных с инфицированными центральными венозными или артериальными катетерами. Инфекции могут быть фатальными и способствовать длительной заболеваемости и инвалидности среди младенцев, доживающих до детства. Эффект неонатального сепсиса составляет 128 случаев на 1000 живорождений. Менингит может возникнуть у младенца с сепсисом. У будущих матерей с ВПГ вероятность хотя бы одного обострения во время беременности составляет 75%. В ограниченных исследованиях было обнаружено, что младенцы в Африке, рожденные от матерей с малярией, имеют 7% случаев заражения врожденной малярией.
Инфекции с ранним началом
Поздние инфекции
Инфекции, которые возникают после первой недели жизни, но в возрасте до 30 дней, считаются инфекциями с поздним началом. Акушерские и материнские осложнения обычно не являются причиной этих поздних инфекций; они обычно приобретаются младенцем в отделении интенсивной терапии новорожденных. Широкое использование антибиотиков широкого спектра действия в отделениях интенсивной терапии яслей может привести к более высокому распространению инвазивных бактерий, устойчивых к антибиотикам. Смертность от синдрома аспирации мекония составляет чуть более 4%. Это составляет 2% от всех неонатальных смертей.
Исследование
Результатом некоторых исследований стало определение диагностических инструментов и процедур, которые могли бы выявить матерей с инфекцией стрептококка группы B в регионах с ограниченными ресурсами. Эти процедуры будут простыми и недорогими в использовании. Те матери, которые были идентифицированы как инфицированные, могут пройти профилактическое лечение до рождения ребенка.
Введение пробиотиков видов Lactobacillus показало некоторый успех.
Вакцина против СГБ в настоящее время проходит испытания, но пока недоступна. По оценкам, вакцинация способна предотвратить 4% инфекций, вызываемых СГБ, в случае преждевременных родов и 60–70% случаев инфицирования СГБ у новорожденных в США. Прогнозируемые преимущества вакцинации матерей заключаются в предотвращении 899 случаев заболевания GBS и 35 случаев смерти среди младенцев. Экономия затрат на профилактику GBS может составить более 43 миллионов долларов. Вакцинация может быть особенно полезной в странах с низким и средним уровнем дохода, где скрининг и профилактическое лечение невозможны. По прогнозам аналитиков, вакцинация против СГБ предотвратит 30–54% случаев СГБ у младенцев. Скрининг, профилактический прием антибиотиков и вакцины предотвратят 48% инфекции.
ПЕРИНАТАЛЬНАЯ ПАТОЛОГИЯ
Родившийся плод может быть мертворожденным или живорожденным, а также доношенным, недоношенным или переношенным. К критериям живорожденности относятся: 1) один самостоятельный вдох, или 2) сердцебиение плода, или 3) двигательная активность, или 4) пульсация пуповины.
Наиболее частыми заболеваниями перинатального периода являются асфиксия, родовая травма, пневмопатия, гемолитическая болезнь, инфекционные заболевания и ВПР.
ЛЕКЦИЯ «Перинатальная патология»
Перинатальный период подразделяется на антенатальный [со 155 дня беременности до родов), интранатальный [собственно роды) и постнатальный или ранний неонатальный период [168 часов после родов). Родившийся плод может быть мертворожденным или живорожденным, а также доношенным, недоношенным или переношенным. К критериям живорожденности относятся: 1) один самостоятельный вдох, или 2) сердцебиение плода, или 3) двигательная активность, или 4) пульсация пуповины.
Наиболее частыми заболеваниями перинатального периода являются асфиксия, родовая травма, пневмопатия, гемолитическая болезнь, инфекционные заболевания и ВПР.
Родовую травму классифицируют по патогенезу (спонтанная и акушерская) и по локализации (головки и костей черепа, позвоночника, других костей скелета, мягких тканей, внутренних органов).
Родовая травма головки и черепа может быть экстра- и интракраниальной. К экстракраниальной травме относятся родовая опухоль и наружная кефалогематома. Интракраниальная травма может быть экстрацеребральной (внутренняя кефалогематома, интра- и субдуральная гематома, лептоменингиальные кровоизлияния) и интрацеребральной ( кровоизлияния в вещество мозга, его желудочки, мозжечок). Чаще всего субдуральные гематомы связаны с разрывом намета мозжечка, что сопровождается скоплением крови в задней черепной яике и сдавлением продолговатого мозга.
Родовая травма позвоночника обычно возникает при ягодичном и ножном предлежании. К проявлениям этого вида травмы относятся эпи,- интра- и субдуральные гематомы, повреждение спинного мозга, вплоть до его разрыва, повреждение связочного аппарата позвоночника.
С учетом времени возникновения, этиологии и патогенеза различают асфиксию плода ( или внутриутробную) и асфиксию новорожденного.
Причиной асфиксии плода могут явиться заболевания матери, расстройства маточно-плацентарного и плацентарноплодового кровообращения, врожденные пороки развития и инфекционные заболевания плода.
К наиболее частым заболеваниям матери, вызывающим внутриутробную (в основном, антенатальную) асфиксию, относятся пороки сердца, ХНЗЛ, болезни крови, инфекционные заболевания, гестозы.
К патологическим состояниям пуповины, способным привести к асфиксии, относятся абсолютно короткая пуповина ( менее 40 см), длинная пуповина, ее обвитие, извитость, перекрут вокруг оси, предлежание и др.
Среди патологических изменений плаценты, закономерно приводящих к асфиксии, важнейшее значение имеют ее гипоплазия [в норме плацентарно-плодовый коэффициент составляет 0,13- 0,19), а также предлежание и преждевременная отслойка плаценты.
В основе асфиксии новорожденного лежит нарушение акта самостоятельного дыхания. Асфиксия новорожденного может быть продолжением внутриутробной асфиксии или развиться через некоторое время после рождения. В этом случае она является осложнением какой-то патологии новорожденного. Чаще всего причиной асфиксии являются пневмопатия, пневмония, родовая травма черепа, ВПР ЦНС, сердечно-сосудистой системы и легких, аспирация амниотических вод в родах и др.
Диагностика асфиксии осуществляется с учетом клинических и морфологических данных. В пользу асфиксии свидетельствуют наличие в околоплодных водах мекония, цианоз кожных покровов и слизистых оболочек, нахождение в дыхательных путях мекония, пушковых волос, сыровидной смазки, ателектаз легких, опорожнение толстой кишки от мекония, венозное полнокровие, отеки, множественные мелкие кровоизлияния во внутренних органах.
Ателектаз или спадение легкого бывает первичным и вторичным, тотальным и очаговым. Первичные ателектазы обычно встречаются у недоношенных новорожденных и могут быть обусловлены нарушением регуляции дыхательного акта, повреждением дыхательного центра при внутриутробной асфиксии или родовой травме, незрелостью легочной ткани [в частности, антиателектатической сурфактантной системы), аспирацией и др.
Инфекционные заболевания плодов и новорожденных являются частой патологией; удельный вес их в перинатальной смертности составляет около 40%. Наиболее актуальными из них являются пневмония, листериоз, токсоплазмоз, цитомегалия, сифилис, сепсис и др.
Пневмонии, являясь самым частым заболеванием перинатального периода, классифицируются на: а) внутриутробные, б) врожденные пневмонии новорожденных, в) приобретенные пневмонии новорожденных. Врожденной пневмонией принято считать воспаление легких, возникшее в первые 72 часа жизни новорожденного. Инфицирование плода может произойти антенатально через плаценту и интранатально путем аспирации инфицированных околоплодных вод. Приобретенные пневмонии новорожденных вызываются разнообразной флорой. Характер и выраженность воспалительного процесса будут определяться вирулентностью микробного агента, уровнем иммунитета, наличием или отсутствием пневмопатий и аспирации. Воспаление легких чаще всего носит гнойный характер.
Врожденный сифилис. Инфицирование плода происходит трансплацентарно. Различают 3 основные формы болезни: 1) сифилис плодов, 2) ранний врожденный сифилис и 3) поздний врожденный сифилис.
Сепсис. Это одно из частых заболеваний в перинатальном и детском воз-расте. Различают сепсис плодов и новорожденных. К факторам, способствующим внутриутробному инфицированию плода, относятся инфекционные воспалительные заболевания матери, хориоамнионит, длительный безводный период и многие другие. Сепсис новорожденного может быть врожденным и приобретенным. В постнатальном периоде самым частым местом внедрения инфекции являются пупочная ямка и/или пупочные сосуды, что обозначается термином “пупочный сепсис”. В ряде случаев входными воротами служат кожа, легкие и кишечник.
Клинико-анатомическими формами перинатального сепсиса являются септицемия, септикопиемия и гранулематозный сепсис. Последний чаще всего возникает внутриутробно, вызывается листериями, спирохетами, грибами и характеризуется образованием милиарных гранулем в различных органах.