Лимфогранулематоз
Общие сведения
Лимфогранулематоз (ЛГМ) – лимфопролиферативное заболевание, протекающее с образованием специфических полиморфно-клеточных гранулем в пораженных органах (лимфоузлах, селезенке и др.). По имени автора, впервые описавшего признаки заболевания и предложившего выделить его в самостоятельную форму, лимфогранулематоз также называют болезнью Ходжкина, или ходжкинской лимфомой. Средний показатель заболеваемости лимфогранулематозом составляет 2,2 случая на 100 тыс. населения. Среди заболевших преобладают молодые люди в возрасте 20-30 лет; второй пик заболеваемости приходится на возраст старше 60 лет. У мужчин болезнь Ходжкина развивается в 1,5-2 раза чаще, чем у женщин. В структуре гемобластозов лимфогранулематозу отводится втрое место по частоте возникновения после лейкемии.
Причины лимфогранулематоза
Этиология лимфогранулематоза до настоящего времени не выяснена. На сегодняшний день в числе основных рассматриваются вирусная, наследственная и иммунная теории генеза болезни Ходжкина, однако ни одна из них не может считаться исчерпывающей и общепризнанной. В пользу возможного вирусного происхождения лимфогранулематоза свидетельствует его частая корреляция с перенесенным инфекционным мононуклеозом и наличием антител к вирусу Эпштейна-Барр. По меньшей мере, в 20% исследуемых клеток Березовского-Штернберга обнаруживается генетический материал вируса Эпштейна-Барр, обладающего иммуносупрессивными свойствами. Также не исключается этиологическое влияние ретровирусов, в т. ч. ВИЧ.
Классификация лимфогранулематоза
В гематологии различают изолированную (локальную) форму лимфогранулематоза, при которой поражается одна группа лимфоузлов, и генерализованную – со злокачественной пролиферацией в селезенке, печени, желудке, легких, коже. По локализационному признаку выделяется периферическая, медиастинальная, легочная, абдоминальная, желудочно-кишечная, кожная, костная, нервная формы болезни Ходжкина.
В зависимости от скорости развития патологического процесса лимфогранулематоз может иметь острое течение (несколько месяцев от начальной до терминальной стадии) и хроническое течение (затяжное, многолетнее с чередованием циклов обострений и ремиссий).
На основании морфологического исследования опухоли и количественного соотношения различных клеточных элементов выделяют 4 гистологические формы лимфогранулематоза:
В основу клинической классификации лимфогранулематоза положен критерий распространенности опухолевого процесса; в соответствии с ним развитие болезни Ходжкина проходит 4 стадии:
I стадия (локальная) – поражена одна группа лимфоузлов (I) либо один экстралимфатический орган (IE).
III стадия (генерализованная) – пораженные лимфоузлы расположены с обеих сторон диафрагмы (III). Дополнительно может поражаться один экстралимфатический орган (IIIE), селезенка (IIIS) либо они вместе (IIIE + IIIS).
IV стадия (диссеминированная) – поражение затрагивает один или несколько экстралимфатических органов (легкие, плевру, костный мозг, печень, почки, ЖКТ и др.) с одновременным поражением лимфоузлов или без него.
Для обозначения наличия или отсутствия общих симптомов лимфогранулематоза на протяжении последних 6 месяцев (лихорадки, ночной потливости, похудания) к цифре, обозначающей стадию болезни, добавляются буквы А или В соответственно.
Симптомы лимфогранулематоза
К числу характерных для лимфогранулематоза симптомокомплексов относятся интоксикация, увеличение лимфатических узлов и возникновение экстранодальных очагов. Часто заболевание начинается с неспецифических симптомов – периодической лихорадки с температурными пиками до 39°С, ночной потливости, слабости, похудания, кожного зуда.
У 15-20% пациентов лимфогранулематоз дебютирует с увеличения лимфоузлов средостения. При поражении медиастинальных лимфоузлов первыми клиническими признаками болезни Ходжкина могут служить дисфагия, сухой кашель, одышка, синдром ВПВ. Если опухолевый процесс затрагивает забрюшинные и мезентериальные лимфоузлы, возникают абдоминальные боли, отеки нижних конечностей.
Лимфогрануломатоз
Лимфогранулёматоз или болезнь Ходжкина – является патологическим состоянием злокачественной этиологии, которое характеризуется наличием гигантских клеток Рида-Штернберга. Их выявляют при проведении микроскопического исследования тканей поражённых лимфоузлов. Чаще всего заболевание поражает структуры лимфосистемы, расположенные под нижней челюстью, в надключичной области и средостении. Согласно медицинской статистике от Ходжкинской лимфомы чаще всего страдают пациенты мужского пола в возрасте от двадцати до тридцати лет или после шестидесяти.
Пройти диагностику и лечение ЛМГ в Москве приглашает гематологическое отделение ЦЭЛТ. Наша клиника является многопрофильной и работает на столичном рынке платных медицинских услуг уже третье десятилетие. Наши гематологи располагают современной лечебно-диагностической базой, позволяющей оперативно и точно ставить диагноз, а также проводить лечение в соответствии с международными стандартами. Для того, чтобы узнать стоимость консультации, перейдите в раздел «Услуги и цены». Несмотря на то, что мы регулярно обновляем прайс-листы, не забывайте уточнять цифры у наших операторов, во избежание недоразумений.
Болезнь Ходжкина: причины
Этиологические факторы, провоцирующие развития лимфогранулёматоза на сегодняшний день не установлены. Специалисты выдвигают версии, рассматривая наследственную, вирусную и иммунную теории, но ни одна из них не является общепризнанной, поскольку не даёт исчерпывающих пояснений. Ген вируса выявляют более чем в половине случаев, кроме того, выявлена связь ЛГМ и инфекционного мононуклеоза, что может говорить в пользу вирусной этиологии. Приверженцы наследственной теории, обращают внимание на наличие семейной формы заболевания, иммунологической – на возможность передачи лимфоцитов от матери к плоду и последующее развитие заболевания.
Кроме того, причины могут крыться в воздействии токсинов, ионизирующего излучения, медикаментозных препаратов, прочего. Самый главный признак злокачественного процесса при ЛГМ заключается в наличии гигантских клеток Рида-Штернберга, их одноядерных предшественниц – клеток Ходжкина, Т-лимфоцитов, эозинофилов и клеток плазмы. Само по себе новообразование развивается из одного очага, расположенного непосредственно в лимфатических узлах, и может давать метастазы, которые провоцируют изменения в лёгких, желудочно-кишечном тракте и костном мозге больного.
Лимфогранулёматоз: классификация
Классификация новообразования основана на целом ряде параметров, начиная с распространённости, заканчивая скоростью развития.
| Тип/форма/стадия ЛКГ | Отличительные особенности |
| По распространённости | |
| Локальный | Опухолью поражена только одна группа лимфатических узлов. |
| Генерализованный | Проблема охватывает селезёнку, кожный покров, желудок, лёгкие и печень больного. |
| По скорости развития | |
| Острый | Развитие новообразования от начальной до последней стадии занимает всего несколько месяцев. |
| Хронический | Заболевание развивается в течение нескольких лет, чередуя обострения и ремиссии. |
| По морфологической структуре опухоли | |
| Лимфогистиоцитарный | Диагностируют в 15% случаев от всех случаев лимфогранулёматоза у пациентов мужского пола в возрасте до 35-ти лет. Выявляют на начальных стадиях и успешно лечат. В структуре выявляют зрелые лимфоциты, гигантские клетки встречаются редко. |
| Нодулярно-склеротический | Самая распространённая форма заболевания – диагностируют почти в половине случаев в женщин репродуктивного возраста. Отличается наличием фиброзных тяжей, из-за которых лимфоидная ткань разделяется на узлы. В структуре выявляют гигантские и лакунарные клетки. |
| Смешанно-клеточный | На эту форму приходится треть всех случаев. Их диагностируют у пациентов детского и пожилого возраста, чаще всего мужского пола. Структура представлена разными клетками, включая гигантские, лимфоциты, фибробласты, плазмоциты. |
| Подавляющий лимфоидную ткань | Самая редкая форма: выявляют в 5% случаев, как правило, у пациентов пожилого возраста. В структуре полностью отсутствуют лимфоциты, зато обнаруживается много гигантских клиенток. |
| По стадии | |
| Первая/локальная | Поражена либо одна группа лимфатических узлов, либо один орган иммунной системы. |
| Вторая/регионарная | Поражены две и больше групп узлов, расположенные с одной стороны или один орган и его узлы. |
| Третья/генерализованная | Поражены узлы с обеих сторон и один орган иммунной системы, селезёнка или оба они. |
| Четвёртая/диссеминированная | Затронут один или несколько органов иммунной системы (лёгкие, желудочно-кишечный тракт, плевра, печёнка, костный мозг) и лимфатические узлы. |
Лимфогранулёматоз: симптомы
Характерные для болезни Ходжкина симптоматические комплексы представлены интоксикацией организма, лимфаденопатией, появлением очагов пролиферации в селезёнке, костном мозге и других органах иммунной системы. На начальных стадиях возможным неспецифические симптомы ЛГМ:
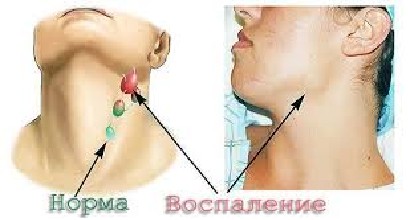
Лимфаденопатия (увеличение лимфатических узлов) является первым признаком заболевания. Очень часто больные выявляют их самостоятельно на шее, в пахе, подмышками, на бёдрах. Они отличаются плотностью и подвижностью, их ощупывание не вызывает болевых ощущений, спайки между собой и с кожным покровом отсутствуют.
Болезнь Ходжкина: диагностика
Перед тем, как поставить пациенту диагноз «ЛГМ» гематологи ЦЭЛТ проводят комплексные исследования. Главным критерием, подтверждающим лимфогранулёматоз является наличие клеток Рид-Штернберга в образце, извлечённой из поражённых лимфоузлов. Для того, чтобы получить его, используют следующие методики:
При наличии заболевания, лабораторные исследования крови выявляют повышенный показатель СОЭ, снижение уровня лимфоцитов, тромбоцитов и эозинофилов. Если имеются подозрения на вовлечение в патологический процесс костного мозга, пациенту могут назначить:
Инструментальные методики диагностики:
- Рентгенография грудины и брюшной полости; УЗ-сканирование или компьютерная томография брюшины, средостения.
Лимфогранулёматоз: лечение
Разработка тактики лечения лимфогранулёматоза гематологами ЦЭЛТ основана на результатах диагностики и индивидуальных показаниях пациента. В обязательном порядке учитывается стадия заболевания, практикуется комплексный подход. Методики, применяемые нашими специалистами, позволяют полностью излечить болезнь.
| Метод лечения | Когда показан? |
| Лучевая терапия | Показана при первой (локальной) стадии. Перед ней нередко удаляют поражённый узел и селезёнку. Облучают поражённые и здоровые лимфатические узлы. Воздействие на последние необходимо в качестве профилактики. |
| Химиотерапия | Показана на последней стадии для уничтожения опухолевых клеток или поддержания периода ремиссии. |
| Их комбинация | На второй и третьей стадиях сначала назначают вводную «химию», направленную на облучение поражённых узлов, потом – максимально облучают все остальные. В течение двух-трёх лет больному нужно проходить поддерживающие процедуры. |
Результаты лечения могут заключаться в полной или частичной ремиссии. Первая заключается в полном исчезновении лимфогранулёматоза и его отсутствии в течение тридцати дней, вторая – в устранении субъективных признаков, уменьшении размеров узлов наполовину в течение тридцати дней.
В отделении гематологии ЦЭЛТ ведут приём кандидаты, доктора и профессоры медицинских наук. Опыт их практической и научной работы составляет более двадцати пяти лет. Записаться к ним на консультацию можно онлайн или, обратившись к операторам нашей информационной линии: +7 (495) 788 33 88. При необходимости, Вы можете записаться на приём к специалистам любого из наших отделений и пройти необходимые процедуры. Не менее опытные и квалифицированные специалисты работают в гинекологическом отделении нашей клиники, где можно пройти процедуру эмболизации маточных артерий.
Записавшись на прием гематолога, вы сможете получить всестороннюю консультацию. В компетенции врача находится лечение различных заболеваний крови, большинство из которых можно выявить на ранних стадиях и назначить своевременное лечение, позволяющее справиться с болезнью быстро и легко.
Лимфома Ходжкина
Информация для родителей
Лимфома Ходжкина (болезнь Ходжкина или лимфогранулематоз) – злокачественное заболевание лимфатической системы.
Причины развития
Лимфома Ходжкина (ЛХ) возникает из-за злокачественного изменения (мутации) В-лимфоцитов. В-лимфоциты — это белые кровяные клетки крови, которые находятся в основном в лимфатической ткани. Поэтому лимфома Ходжкина может развиваться везде, где есть лимфатическая ткань, также она может поражать и другие органы (печень, костный мозг, лёгкие и/или селезёнку).
Распространенность
Формы
Морфологическим субстратом опухоли являются клетки Березовского-Штенберга-Рид, однако, их количество в опухолевой ткани редко превышает 10%. Второй вариант клеток – клетки Ходжкина, которые являются провариантом клетки Березовского-Штенберга-Рид. В зависимости от того, как выглядит ткань опухоли под микроскопом, выделяют пять форм лимфомы Ходжкина.
Клинические стадии
Клиническая стадия определяется согласно классификации Ann Arbor (1971), дополненной рекомендациями, принятыми в Котсвольде (1989):
I стадия — поражение одной или двух группы лимфатических узлов (I) или одного нелимфатического органа (или ткани) — (IE);
II стадия — поражение двух или более лимфатических областей по одну сторону диафрагмы (II) или вовлечение одного нелимфатического органа (или ткани) и одной (или более) лимфатических областей по одну сторону диафрагмы (IIE), поражение селезенки (IIS);
III стадия — поражение лимфатической системы по обе стороны диафрагмы (III), которое может сочетаться с локализованным вовлечением одного нелимфатического органа или ткани (IIIE), или с вовлечением селезенки (IIIS), или поражением того и другого (IIIES);
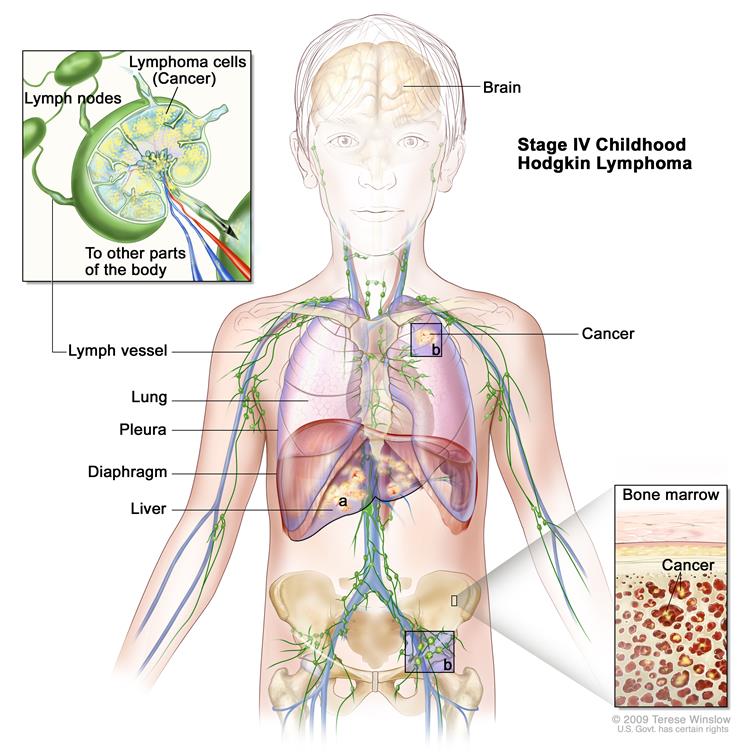
IV стадия — распространенное поражение одного и более нелимфатических органов (легких, плевры, перикарда, костного мозга, костей и проч.) в сочетании или без вовлечения лимфатических узлов.
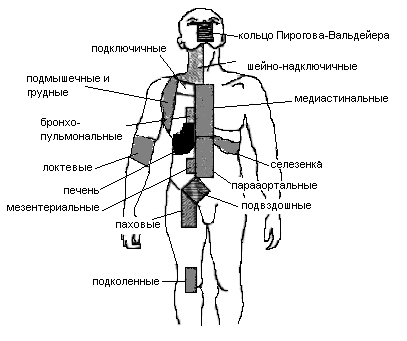
На рис. 1 представлены зоны поражения при лимфоме Ходжкина.
Рис. 1. Зоны поражения при болезни Ходжкина
Симптомы
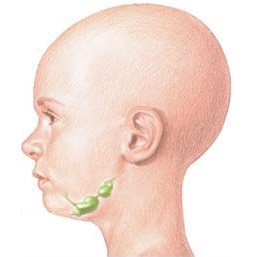
Первым и наиболее характерным симптомом при лимфоме Ходжкина является увеличение лимфатических узлов. Лимфатические узлы, как правило, безболезненные, плотные, подвижные, часто в виде конгломератов (напоминают «мешок с картошкой»). Наиболее часто увеличенные лимфоузлы можно заметить на шее (рис. 2), в области подмышек, рядом с ключицей, в паху или одновременно в нескольких местах. Лимфатические узлы могут увеличиваться и там, где их нельзя прощупать, например, в грудной клетке, животе, в области таза.
Рис. 2. Поражение шейных лимфатических узлов при лимфоме Ходжкина.
Если увеличенные лимфоузлы находятся в грудной клетке (средостении) (рис. 3), могут появляться приступы кашля или одышка.
Иногда увеличиваются печень и селезенка (в медицинской практике это называется гепатомегалия и спленомегалия).
Поражение ЦНС может развиться в далеко зашедших случаях лимфомы Ходжкина.
Поражение костей: чаще поражаются позвонки, тазобедренные суставы.
Вовлечение костного мозга встречается в 5-10% случаев болезни Ходжкина.
У детей могут появляться общие симптомы заболевания: повышение температуры тела выше 38°С в течение трех дней без признаков инфекционных заболеваний, сильные ночные поты, потеря веса более, чем на 10% за последние 6 месяцев без видимой причины, утомляемость, слабость, кожный зуд по всему телу. Эти симптомы в медицинской практике называют В-симптомами и обозначают буквой «В», их используют в определении стадии заболевания.
Для стадирования необходимо учитывать биологическую активность заболевания. Определяется она на основании двух и более следующих показателей: СОЭ ≥ 30 мм/час; фибриноген ≥ 4 г/л; альбумин ≤ 40 %; СРБ (++ и более); число лейкоцитов ≥ 12х10 /л; альфа-2-глобулин ≥ 12%
Диагностика
Если после тщательного осмотра педиатр находит признаки лимфомы Ходжкина, то он дает направление в специализированный стационар (клинику детской онкологии и гематологии).
В стационаре проводятся:
Рис. 3. Поражение внутригрудных лимфатических узлов при лимфоме Ходжкина
Современные подходы к лечению
Основное место в лечении лимфомы Ходжкина занимает химиотерапия.
Химиотерапия – это лечение лекарственными препаратами (цитостатиками), которые блокируют деление или убивают опухолевые клетки. Максимального эффекта можно добиться используя комбинации цитостатиков (полихимиотерапия — ПХТ), которые по-разному действуют на клетки.
Полихимиотерапия проводится в соответствии с группой риска, в которую отнесен больной при первичном стадировании, в специализированном стационаре.
Первый цикл ПХТ начинается сразу же после подтверждения диагноза и установления стадии, в случае проведения оперативного лечения полихимиотерапия начинается через 5 дней после операции.
После химиотерапии проводится лучевая терапия (облучение) пораженных зон. Лучевая терапия должна начинаться в течение 14 дней от окончания химиотерапии при нормальных показателях крови.
В России сегодня используются две основные программы лечения лимфомы Ходжкина: DAL-HD и СПбЛХ. Оба протокола включают в себя полихимиотерпию и завершающую лучевую терапию. Количество циклов ПХТ зависит от стадии болезни и от выбора терапевтической группы, по которой лечат пациента. Больные обычно получают следующую программу: при благоприятных вариантах (1-я группа риска) – 2 цикла химиотерапии, при промежуточном прогнозе (2-я группа риска) – 4 цикла химиотерапии, при неблагоприятных вариантах (3-я группа риска) – 6 циклов химиотерапии. Разделение больных на группы риска имеет некоторые отличия в зависимости от применяемого протокола.
В программе DAL-HD используются схемы OPPA/OEPA и COPP. В протоколе СПбЛХ – схемы VBVP и ABVD.
Лучевая терапия
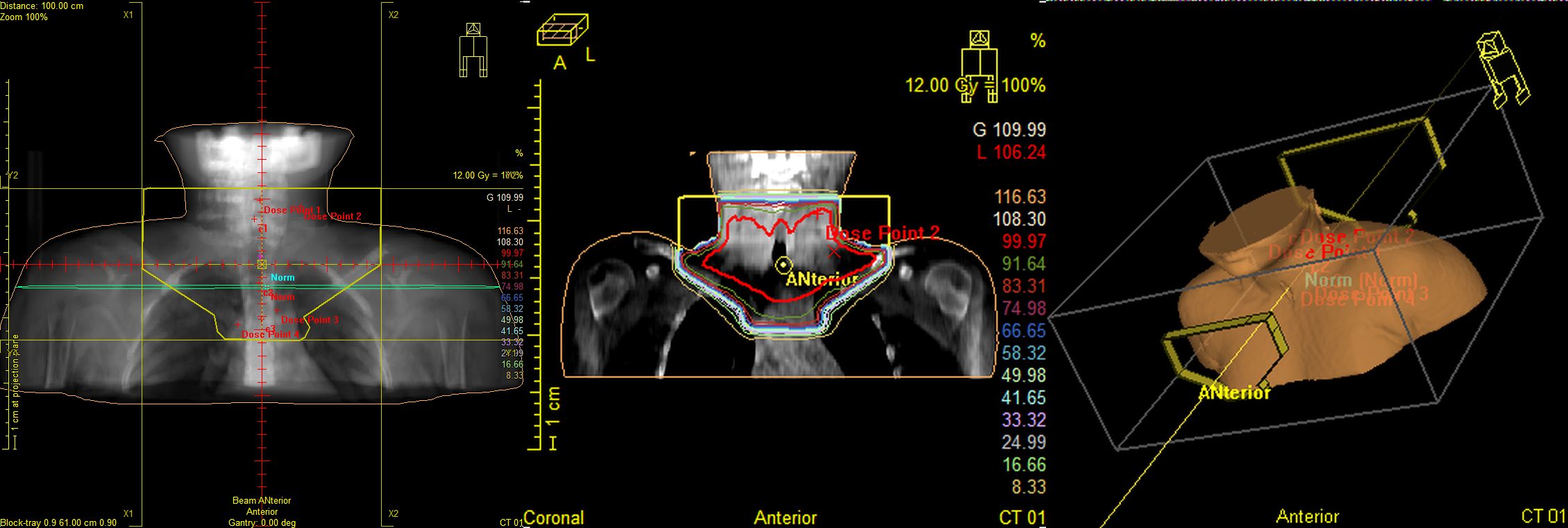
Завершающим этапом лечения лимфомы Ходжкина является облучение всех пораженных зон лимфатических узлов. Как правило, лучевую терапию начинают через 2 недели после окончания лекарственной терапии при нормализации показателей крови.
Доза облучения зависит от полноты ремиссии после лекарственной терапии: при достижении полной ремиссии (исчезновение всех клинических и радиологических признаков заболевания) в лимфатической зоне по данным ПЭТ-КТ доза облучения составляет 20 Гр. Если размер опухоли после полихимиотерапии уменьшился на 75% и более от первоначальной опухоли и/или отмечается снижение гиперфиксации РФП по ПЭТ-КТ до 2-3 по Deauville, то доза облучения составляет 25 Гр. При уменьшении опухолевых образований менее чем на 75% и/или сохранении гиперфиксации РФП по ПЭТ-КТ 4-5 по Deauville, то дозу облучения увеличивают до 30 Гр.
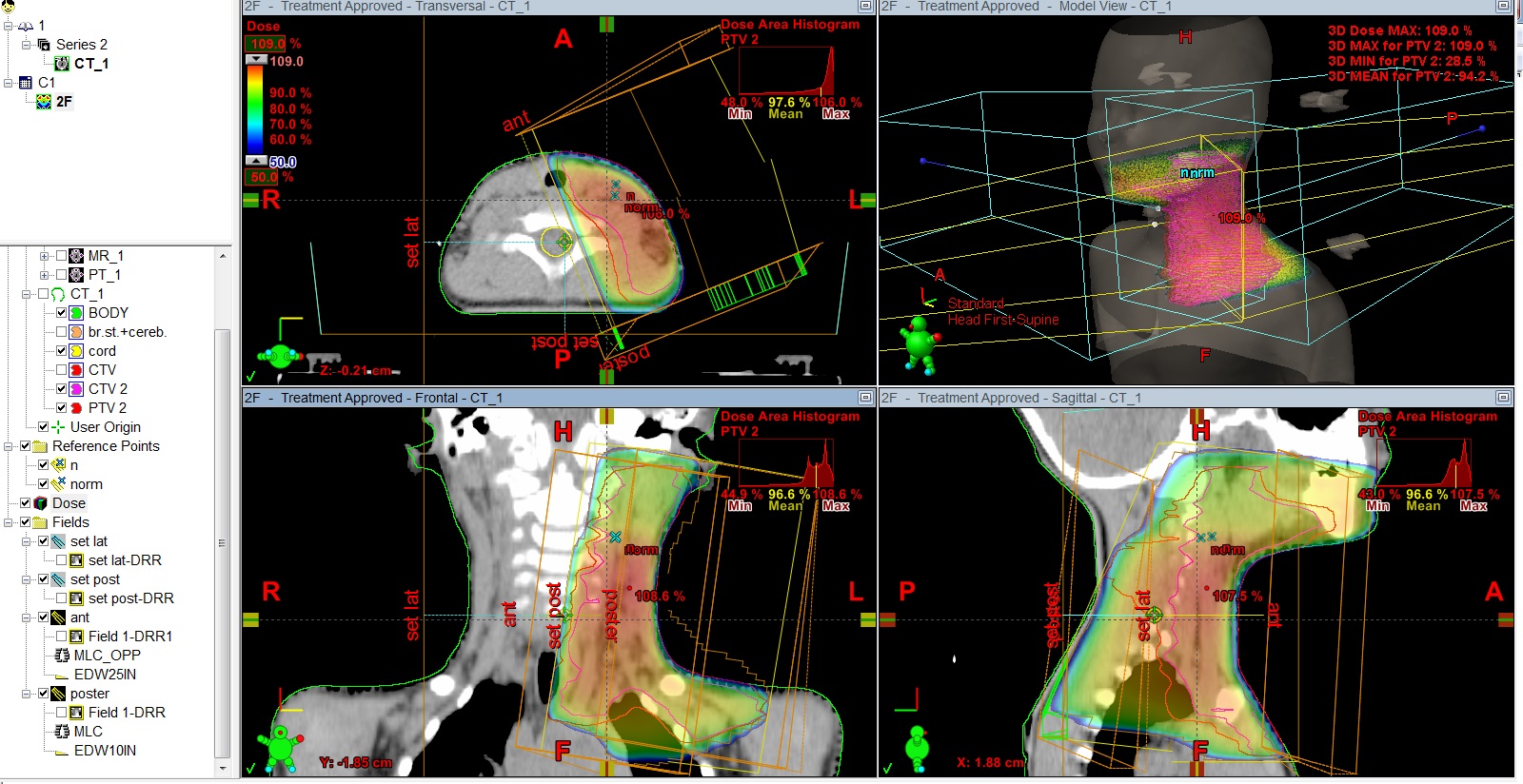
Рис.5 План лучевого лечения. Пациент И., 4 года 6 мес. Лимфома Ходжкина IIст. с поражением шейных, надключичных, подключичных л/у слева, вилочковой железы, носоглотки. Состояние после 4 курсов курсов ПХТ, ремиссия. Облучение шейно-над-подключичных л/у слева с консолидирующей целью, СОД 20 Гр.
Рис.6 Пациентка М., 11лет. Лимфома Ходжкина II ст. с поражением мягких тканей шеи, лимфатических узлов шеи. Состояние после 2 курсов ПХТ. По данным контрольного ПЭТ/КТ метаболически значимых очагов не выявлено, ремиссия. Проведение лучевой терапии первично вовлеченных зон в суммарной очаговой дозе 20,0Гр с целью консолидации.
Критерии оценки полноты ремиссии
Критерии оценки ремиссии нужны врачу для определения необходимости продолжения лечения или интенсификации программ терапии, либо перевода пациента под динамическое наблюдение.
Диспансерное наблюдение
Наблюдение детей и подростков с лимфомой Ходжкина проводится в течение не менее 3-х лет после завершения лечебной программы.
В первом квартале пациент обследуется каждый месяц, в последующие 9 месяцев – каждый квартал и в последующие годы – раз в полгода.
Лимфома Ходжкина относится к числу наиболее излечиваемых онкологических заболеваний и около 80% пациентов живут более 10 лет после окончания лечения.
Авторская публикация:
КУЛЕВА СВЕТЛАНА АЛЕКСАНДРОВНА
заведующая отделением химиотерапии и комбинированного лечения злокачественных опухолей у детей, доктор медицинских наук
Лимфома Ходжкина: лечение и диагностика
Лимфома Ходжкина лечение, симптомы, признаки, прогноз
Содержание:
Получить бесплатную консультацию
Ведущие специалисты Центра ответят на ваши вопросы.
Лимфома Ходжкина (лимфогранулематоз, ЛГМ, болезнь Ходжкина), является одним из видов лимфом. Это заболевание поражает лимфатическую систему, которая состоит из лимфатических узлов, которые объединены между собой кровеносными сосудами. Возникая в одной группе лимфоузлов, злокачественные клетки могут распространяться на другие группы, а на более поздних стадиях заболевания – на внутренние органы.
Причины возникновения лимфомы Ходжкина
Причины возникновения болезни Ходжкина до настоящего времени остаются не совсем ясными. Ряд исследований указывает на определенную наследственную предрасположенность к лимфогранулематозу, в других проводится параллель между этим заболеванием и рядом вирусных инфекций, а точнее вируса Эпштейна-Барр. Фрагменты генома этого вируса обнаруживаются в 20-50 % исследованных биопсий. Тем не менее, не существует абсолютных доказательств, что именно вирус Эпштейна-Барр является причиной развития болезни.
Болеют лимфогранулематозом чаще мужчины, чем женщины.
Первый пик заболеваемости приходится на возраст 20-29 лет, затем после 55 лет вероятность заболеть постепенно повышается.
Как развивается лимфогранулематоз? Симптомы лимфомы Ходжкина
Чаще всего первыми симптомами является безболезненное увеличение лимфатических узлов на фоне полного здоровья. Иногда увеличенные лимфатические узлы могут давить на близлежащие сосуды или органы и вызывать отеки, кашель или затруднение дыхания. Но чаще всего узлы в грудной клетке обнаруживаются во время рентгенографии грудной клетки.
В подавляющем большинстве случаев распространение болезни на ранних этапах происходит предсказуемо – контактным путем поражаются соседние группы лимфатических узлов. Селезенка чаще поражена у больных с вовлечением лимфатических узлов ниже диафрагмы. После вовлечения в опухолевый процесс селезенки резко возрастает риск распространения опухоли вместе с током крови в другие органы (гематогенная диссеминация).
Поражение печени, костей, костного мозга, почек и других органов и тканей редко встречается у больных на момент постановки диагноза, и обычно наблюдается на фоне распространенного опухолевого процесса и симптомов интоксикации (повышенная температура тела, сильная ночная потливость, потеря веса, аппетита).
Диагностика лимфогранулематоза
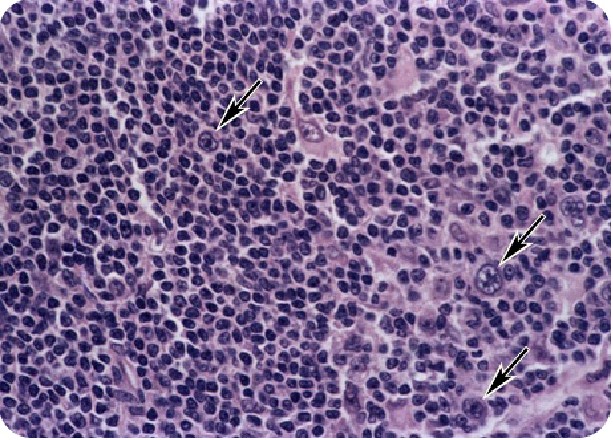
Основным подтверждением диагноза является нахождение в биоптате пораженного узла клеток Березовского-Рида-Штернберга.
Это большие по размеру клетки (по сравнению с лимфоцитами) с несколькими ядрами. Специфических изменений лабораторных показателей при лимфоме Ходжкина не наблюдается.
Показатели изменяются как следствие изменений, вызванных заболеванием:
Все эти проявления не представляют исключительные признаки только одного заболевания, а присущи очень многим, поэтому анализ крови при диагностике лимфомы Ходжкина не является определяющим.
Методы инструментальной диагностики, такие как ультразвуковая и рентгеновская диагностика (включая применение компьютерной томографии) используются в качестве вспомогательных для уточнения локализации и размеров поражённых лимфатических узлов или внутренних органов.
Лечение лимфомы Ходжкина
Стандартной схемой лечения болезни Ходжкина является в настоящее время схема ABVD.
В схему ABVD включены такие препараты, которые назначают внутривенно в первый и четырнадцатый дни.
А на пятнадцатый день после последнего введения препарата начинают следующий цикл лечения.
Результаты международных исследований показывают, что для распространенных форм лимфогранулематоза с неблагоприятным прогнозом предпочтительнее может быть лечение по схеме ВЕАСОРР в режиме с эскалацией дозы.
В схему ВЕАСОРР входят следующие препараты для внутривенного введения:
И очередной курс начинают через семь дней после последнего применения преднизолона или на двадцать второй день от начала курса.
Лучевая терапия всегда проводится после завершения химиотерапии.
Реабилитация и возможные осложнения
Благодаря развитию медицины, в настоящее время лечение лимфомы Ходжкина осуществляется достаточно успешно: около 70 % достигают пятилетней ремиссии и поэтому необходимо уделять особое внимание осложнениям, которые ухудшают качество жизни и иногда даже приводят к гибели пациента.
Инфекционные заболевания
Прежде всего, необходимо помнить о повышенной восприимчивости таких пациентов к инфекционным заболеваниям, особенно это относится к больным после спленэктомии. Рекомендуется раннее начало антибактериальной терапии при признаках инфекции.
Лучевой пульмонит
Частым осложнением лучевой терапии на область средостения являются постлучевые пульмониты с исходом в пневмофиброз. Самостоятельным фактором, приводящим к фиброзированию легочной ткани, а также фактором, потенцирующим воздействие облучения, является применение блеоцина, входящего в схемы АВVD и BEACOPP. Поэтому суммарная доза блеоцина не должна превышать 200 мг/м2. Применение кортикостероидов и антибактериальная терапия достаточно эффективны в лечении пульмонитов у этой категории больных.
Бесплодие
Серьезным осложнением химиотерапии является бесплодие, развивавшееся более чем у половины больных, получавших лечение по схеме МОРР и ее аналогам (СОРР, LVPP и др.). При использовании схемы ABVD частота стойкой азооспермии или аменореи значительно снизилась, тем не менее, на Западе для мужчин считается желательной криоконсервация спермы перед началом лечения.
Вторичные злокачественные образования
Наиболее серьезной проблемой является развитие вторичных злокачественных новообразований.
Достаточно сказать, что через 17 лет после окончания первичного лечения смертность от индуцированных опухолей (лейкозы, неходжкинские лимфомы, солидные опухоли) превышает смертность от собственно лимфогранулематоза. При этом лейкозы и системные заболевания в первую очередь связывают с последствиями лучевой терапии, а солидные опухоли наиболее часто развиваются в облученных органах и тканях.
Именно развитие поздних осложнений ведет к постоянному поиску оптимальных режимов лечения больных в зависимости от факторов прогноза.
Целью поиска является максимально возможное уменьшение дозы химиопрепаратов и лучевой терапии без потери эффективности лечения.