Кардиальный синдром при гастроэзофагеальной рефлюксной болезни: проявления, частота и причины возникновения, способы устранения
Повышенное внимание к проблемам внепищеводных проявлений гастроэзофагеальной рефлюксной болезни (ГЭРБ), в частности к кардиальному синдрому, обусловлено рядом причин. Распространенность ГЭРБ в западных популяциях варьирует от 10 до 30% [1–3], в России – от 11,6 до 23,6% в зависимости от региона [4]. В странах Азии этот показатель ниже, но достаточно значим – 5–10% [5]. Не случайно в 1997 г. Европейским обществом гастроэнтерологов (European Society of Gastroenterology) на VI Объединенной европейской гастроэнтерологической неделе (UEGW, 1997) в Бирмингеме (Великобритания) ГЭРБ была провозглашена болезнью XXI в. [6]. Кардиальный синдром при ГЭРБ встречается часто и проявляется болью за грудиной или в области сердца, повышением артериального давления, транзиторными нарушениями сердечного ритма и проводимости, диффузными изменениями миокарда у больных без фоновой кардиальной патологии [7–10].
Несмотря на распространенное сочетание пищеводных болей и болей в прекардиальной области, их причинно-следственные связи изучены недостаточно [10]. Отметим, что боль за грудиной всегда вызывает повышенную настороженность и в ряде случаев расценивается как стенокардитическая, тем более что у многих больных локализация и иррадиация болей схожи (рис. 1) [11]. В то же время, по данным коронарографии, почти у трети пациентов боли за грудиной не кардиального происхождения, а связаны с патологией пищевода, как правило с ГЭРБ [12]. В половине случаев причиной болей в левой половине грудной клетки, не связанных с поражением сердца (non-cardiac chest pain), является ГЭРБ (по данным мониторинга рН и эндоскопии пищевода) [10, 13, 14].
По мнению ряда авторов, кардиальный синдром при ГЭРБ может быть связан с развитием рефлекторной стенокардии на фоне коронарного атеросклероза или интактных коронарных артерий либо с синдромом Х [9, 13, 15–17]. Раздражение рецепторов слизистой оболочки пищевода желудочным содержимым при его попадании в пищевод приводит к нарушению моторной функции, хаотическим непропульсивным сокращениям нижней трети пищевода, спазму его мышц, гипертензии мышц нижнего пищеводного сфинктера. Эти факторы могут стать причиной болевых ощущений за грудиной. Механизм возникновения дисритмических проявлений ГЭРБ также опосредован возбуждением кислым рефлюктатом рефлексогенной зоны дистальной части пищевода с развитием висцеро-висцеральных рефлексов, моделирующихся через nervus vagus и приводящих к коронароспазму и аритмиям [9, 13, 15, 17]. ГЭРБ может приводить к увеличению частоты сердечных сокращений и артериального давления, превышая ишемический порог и вызывая боль за грудиной с изменениями на электрокардиограмме (ЭКГ) [18]. В то же время описанный выше кардиальный синдром, включающий кардиалгию, нарушения ритма и проводимости, диффузные изменения ЭКГ у больных ГЭРБ без фоновой кардиальной патологии, может быть обусловлен развитием миокардиодистрофии [1, 19].
Данные факты свидетельствуют о многофакторности развития кардиального синдрома при ГЭРБ. Изучение характера изменений, свойственных данному синдрому, позволит избежать ошибок при определении характера кардиальной патологии, разработать тактику коррекции состояния сердечно-сосудистой системы, точнее оценить тяжесть и прогноз заболевания.
Первая фаза исследования представляла собой проспективное клинико-инструментальное интервенционное исследование, в котором участвовали 52 пациента с ГЭРБ. Диагноз был верифицирован в соответствии с имеющимися рекомендациями [8, 9, 13, 16, 20–22] на основании данных анамнеза, типичных жалоб, 24-часовой рН-метрии, фиброгастродуоденоскопии (ФГДС), рентгеновского исследования пищевода, желудка и двенадцатиперстной кишки. Наличие фоновой кардиальной патологии исключалось на основании данных анамнеза, ЭКГ покоя, эхокардиографии, пробы с физической нагрузкой, суточного мониторирования ЭКГ, измерения артериального давления.
Изжога отмечалась у всех пациентов, болевой абдоминальный синдром – у 41 (78,8%) больного в виде кратковременных ноющих болей умеренной интенсивности в эпигастральной области и пилородуоденальной зоне, метеоризм – у 26 (50,0%), отрыжка – у 28 (53,8%), чувство горечи во рту – у 32 (61,5%), дисфагия и одинофагия – у 14 (26,9%), неустойчивый стул – у 12 (23,1%) больных. По данным эзофагогастродуоденоскопии (ЭГДС) недостаточность кардии диагностирована у 31 (59,6%), грыжа пищеводного отверстия диафрагмы – у 14 (26,9%), рефлюкс-эзофагит I степени – у 14 (26,9%), неэрозивная рефлюксная болезнь (НЭРБ) – у 38 (73,1%). Единичные эрозии в кардиальной части желудка наблюдались у 3 (5,8%) пациентов, единичные эрозии слизистой оболочки антрального отдела желудка на фоне дуоденогастрального рефлюкса (ДГР) – у 8 (15,3%). Эрозивный бульбит отмечался у 12 (23,1%) больных.
В целом по всей группе обследованных при анализе результатов рН желудочного содержимого выявлена некоторая неоднородность по показателям базального рН. Гиперацидность регистрировалась у 27 (51,9%), нормацидность – у 19 (36,5%), гипацидность – у 6 (11,5%). рН пищевода при НЭРБ составил 2,18 ± 0,11, при ГЭРБ – 2,14 ± 0,1, рН желудка – 1,90 ± 0,1 и 1,86 ± 0,1 соответственно. Отклонение рН в кислую сторону ( 4 в желудке наблюдалось достоверное увеличение процента времени к 14-му дню терапии, тенденция к увеличению показателя прослеживалась и к 56-му дню (табл. 4).
Купирование проявлений кардиального синдрома коррелировало с динамикой проявлений ГЭРБ. Боли за грудиной исчезли одновременно с прекращением изжоги, одинофагии, дисфагии. Частота болей в области сердца снизилась с 59,6 до 28,8% (p 0,05). Случаев нарушения возбудимости не отмечалось, у всех больных нормализовалась частота сердечных сокращений.
По данным суточного мониторирования ЭКГ (табл. 1), на фоне назначения рабепразола у больных количество эпизодов брадикардии достоверно (р 0,05). Изжога и кислотная регургитация достоверно чаще встречались в первой группе (р 0,05). Сравнение исходных значений показателя интенсивности симптомов (ПИНС) боли в грудной клетке перед началом этапа I и после «перекреста» также продемонстрировало отсутствие значимых различий в каждой группе.
В первой группе на фоне приема рабепразола имела место более быстрая динамика купирования симптомов с достижением эффекта (снижение показателя интенсивности НКБГ на 50% и более от исходного уровня) у большинства пациентов (40 (81,6%)) уже к третьему дню. В то же время в группе омепразола наилучшие результаты – 36 (73,5%) больных со снижением ПИНС боли в грудной клетке на 50% и более от исходного уровня – были достигнуты только к шестому дню (рис. 2). При этом с первого по пятый день проведения теста различие между двумя группами было статистически значимо (р 0,05).
На фоне эффективного лечения рабепразолом полное купирование НКБГ наблюдалось у 21 (52,5%) пациента, тогда как на фоне приема омепразола – только у 14 (38,9%) (р 0,05). У 6 (19,4%) пациентов зарегистрирован положительный ответ на рабепразол, у 7 (22,6%) – на омепразол.
Диагностический тест с рабепразолом оказался эффективным в общей сложности у 46 пациентов (40 (87%) из первой группы и 6 (13%) из второй). При проведении теста с омепразолом положительный эффект отмечался у 43 пациентов (36 (84%) из первой группы, 7 (16%) из второй). Чувствительность теста с рабепразолом составила 81,6%, специфичность – 80,6%. Предсказательная ценность положительного результата оказалась равной 86,9%, отрицательного – 73,6%. Точность теста – 81,3%.
Все 80 пациентов, первоначально включенных в исследование, успешно завершили этап I.
Кардиалгический синдром Х: вопросы дифференциальной диагностики и терапии
Проблема болевого синдрома в левой половине грудной клетки, или кардиалгического синдрома, постоянно приковывает к себе внимание врачей: совершенствуются подходы к оценке этих болей, пополняются дифференциальные ряды (см. таблицу ). Но окончательно разр
Проблема болевого синдрома в левой половине грудной клетки, или кардиалгического синдрома, постоянно приковывает к себе внимание врачей: совершенствуются подходы к оценке этих болей, пополняются дифференциальные ряды (см. таблицу). Но окончательно разрешить эту проблему так и не удалось. Особо актуальной эта тема может считаться из-за высокого риска связи кардиалгий с острыми заболеваниями и состояниями, которые могут привести к летальному исходу. Врачи общей практики зачастую вынуждены первыми решать вопросы диагностики, дифференциальной диагностики и тактики в отношении лиц с болью в прекардиальной области.
В последние годы в медицинской литературе все больше внимания уделяется относительно новому патологическому состоянию, которое, несомненно, относится к разряду кардиалгий, — синдрому Х. Для обозначения данного состояния используются русскоязычные и иноязычные синонимы: кардиалгический (кардиальный) синдром Х (syndrome X), стенокардия с поражением сосудов малого диаметра, болезнь малых сосудов (small vessel disease), синдром Джорлина-Лайкоффа (Gorlin-Licoff syndrome), микроваскулярная болезнь и др. Мы полагаем, что наиболее распространенным и соответствующим современному взгляду на данную проблему можно считать определение «кардиалгический синдром Х» [1]. Этим термином мы и будем пользоваться в дальнейшем, так как он указывает на основной клинический синдром болезни — боль в левой половине грудной клетки, а также отражает сложность понимания этиопатогенетических механизмов этой патологии.
Кардиалгический синдром Х (КСХ) — это патологическое состояние, характеризующееся наличием признаков ишемии миокарда (типичных приступов стенокардии и депрессии сегмента ST≥1,5 мм (0,15 мВ) продолжительностью более 1 мин, установленной при 48-часовом мониторировании ЭКГ) на фоне отсутствия атеросклероза коронарных артерий и спазма эпикардиальных венечных артерий при коронарографии.
Выделение КСХ произошло благодаря развитию и совершенствованию современных методов диагностики. Первое описание больного с длительно протекавшей стенокардией, у которого на аутопсии были обнаружены абсолютно нормальные коронарные артерии, принадлежит У. Ослеру и относится к 1910 году, позднее об этом феномене не упоминали. Только в 1967 году были представлены уникальные сообщения о двух больных с неизмененными при коронарографии венечными артериями и загрудинными болями, к 1973 году Кемпом были собраны данные о 200 таких пациентах [2]. Из этой группы была отобрана часть больных, у которых удалось доказать наличие признаков ишемии (продукция лактата во время болей, ишемические изменения сегмента ST при нагрузочных пробах). В связи с имеющимися объективными признаками сомнений в наличии этого патологического состояния в настоящее время нет, но и единое, взвешенное мнение о причинах его возникновения и патогенетических признаках, объединяющих пациентов, страдающих данным заболеванием, также отсутствует.
Этюды патогенеза. По современным представлениям, в основе развития КСХ лежит дефектная эндотелин-зависимая вазодилатация мелких миокардиальных артерий. Иначе говоря, во время физической нагрузки потребности миокарда в кислороде резко повышаются, что в норме приводит к расширению сосудистого русла сердечной мышцы, тогда как при КСХ этого не происходит. По каким-то неясным причинам мелкие артериальные сосуды утрачивают способность к дилатации, что на фоне все возрастающего уровня физической нагрузки провоцирует возникновение болей стенокардитического характера.
Возникновение дефектной вазодилатации может быть обусловлено перечисленными ниже причинами [1]:
Еще одним очень важным патогенетическим моментом является снижение у большинства больных с КСХ порога восприятия боли; такие пациенты более чувствительны к ноцицептивным стимулам. Отмечается, что даже малая ишемия может приводить к яркой клинике стенокардии. Причиной возникновения болей считают нарушенный автономный контроль со стороны вегетативной нервной системы.
Ключевую роль в патогенезе заболевания может играть также и нарушение метаболизма аденозина. Когда это вещество накапливается в избытке, оно может вызывать ишемическое смещение ST и повышенную чувствительность к болевым стимулам. В пользу этого говорит положительный эффект на терапию аминофиллином.
Обобщая вышесказанное, можно отметить, что основными факторами, определяющими развитие загрудинных болей при данной патологии, являются дефектная эндотелинзависимая вазодилатация и снижение порога восприятия боли (рис. 1).
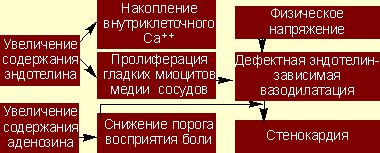 |
| Рисунок 1. Схема основных звеньев патогенеза кардиалгического синдрома X |
Клинические аспекты. Среди больных с КСХ преобладают лица среднего возраста, соотношение полов 1:1 с некоторым преобладанием женщин. В качестве основной жалобы фигурируют эпизоды болей за грудиной стенокардитического характера, возникающих во время физической нагрузки или провоцирующихся холодом, эмоциональным напряжением; с типичной иррадиацией в ряде случаев боли более продолжительные, чем при ИБС, и не всегда купируются приемом нитроглицерина (у большинства больных препарат ухудшает состояние).
При инструментальном обследовании у существенной части пациентов обнаруживаются приходящие или стойкие нарушения проводимости (по типу блокады левой ножки пучка Гиса). При ЭКГ покоя во время приступа загрудинных болей, пробах с физической нагрузкой и 48-часовом мониторировании по Холтеру обнаруживаются признаки ишемической депрессии сегмента ST, превышающие 1,5 мм по амплитуде и 1 мин по времени. Суточный профиль эпизодов ишемии показывает их высокую частоту в утренние и дневные часы; ночью и ранним утром ишемия встречается редко (как и у больных с ИБС). При нагрузочной сцинтиграфии миокарда с 201Tl имеются типичные ишемические очаговые нарушения накопления препарата.
Лабораторно во время приступа выявляется накопление миокардиального лактата. При проведении дипиридамоловой пробы у больных не отмечается увеличения коронарного кровотока на уровне мелких коронарных сосудов, клинически это проявляется усилением выраженности ишемии, появлением болей в грудной клетке. Положительной является эргометриновая проба, причем при оценке сердечного выброса отмечается его уменьшение на фоне введения препарата.
Сегодня в качестве диагностических критериев выделяются [1, 2, 5]:
Дифференциальный диагноз. При первом обращении больного с кардиалгией всегда встает вопрос о дифференциальной диагностике этого состояния. На данном этапе важно правильно расспросить больного, выяснить особенности болевого синдрома и проанализировать прежде всего, насколько они соответствуют типичным проявлениям стенокардии.
При сборе анамнеза стоит обратить внимание на возраст и пол больного, наличие факторов риска и профессиональных вредностей. Существенную помощь может оказать имеющаяся медицинская документация, указывающая на сопутствующую патологию (порок сердца, длительно сохраняющуюся анемию, тиреотоксикоз, хронические заболевания легких и т. д.), которая способна симулировать клинику стенокардии. При объективном исследовании выявляются признаки, характерные для имитирующих стенокардию заболеваний: увеличение щитовидной железы, боль при пальпации области грудного отдела позвоночника, межреберных промежутков, плечевого сустава, изменение дыхательных шумов, тахикардия, аритмия, шумы в области сердца. Даже если на основании беседы с больным, изучения медицинской документации и объективного исследования вы убедились в том, что кардиалгия связана не с ИБС или КСХ, а с какой-то иной причиной, не стоит пренебрегать дополнительными обследованиями, которые могут опровергнуть ваши данные.
План дополнительного обследования пациента должен включать:
Перечисленные исследования в большинстве случаев позволяют точнее дифференцировать заболевания, входящие в «синдром болей в левой половине грудной клетки»; при этом исследования можно проводить по алгоритму оптимальной диагностической целесообразности. Иначе говоря, основываясь на данных субъективного и объективного методов обследования, следует составить план дальнейшего исследования (с учетом экономических затрат и уменьшения времени диагностики).
В качестве ориентира можно предложить алгоритм, представленный на рис. 2. Задачей диагностического поиска в этом случае является разделение кардиальных и экстракардиальных причин болей; отправным методом проведения диагностики избрана электрокардиография (рутинная, нагрузочные пробы или холтеровское мониторирование), которая доступна в большинстве лечебных учреждений и отличается простотой в использовании и дешевизной. Обнаружение любых(!) изменений на ЭКГ в более чем 90-95% случаев настораживает в плане кардиального генеза болевого синдрома (хотя стоит помнить и о возможности сочетания кардиальных и экстракардиальных причин), а их отсутствие убеждает в обратном. Далее необходимо разделить больных по возрасту и полу, после чего проанализировать наиболее вероятные кардиалгии в той или иной возрастно-половой группе и методы верификации диагноза. Эпидемиологический подход с учетом факторов возраста и пола существенно удешевляет и ускоряет процедуру дополнительного исследования.
Для уточнения экстракардиальной причины боли необходим поиск дополнительного синдрома, который осуществляется на основании жалоб больного, сбора анамнеза, а также минимального физикального исследования. После уточнения синдрома (патологии органов пищеварения, дыхания, костно-мышечной системы и т. д.) круг диагностического поиска еще более сузится.
Таким образом, при дифференциальной диагностике кардиалгий в качестве основных методов должны рассматриваться беседа с больным, физикальное исследование, электрокардиография (рутинная и мониторирование и/или нагрузочная), выделение ведущих синдромов с использованием принципа оптимальной диагностической целесообразности. Имеют значение эпидемиологические факторы (пол, возраст, курение).
Вопросы лечебной тактики у больных с кардиалгическим синдромом Х до конца не отработаны, но с учетом имеющихся в литературе данных стоит расставить некоторые принципиальные акценты. Необходимо в зависимости от ситуации проводить терапию в целях купирования болей в области сердца либо их предупреждения.
При приступе стенокардии на фоне КСХ больному назначается β-блокатор под язык (анаприлин в дозе 20-40 мг), антагонист Ca++ (нифедипин 5-10 мг) или вводится внутривенно 5-15 мл 2,4%-ного раствора аминофиллина (эуфиллина) в течение 15 мин [5]. От приема нитратов лучше воздержаться.
Для профилактики появления болей в области сердца обсуждается использование препаратов теофиллина длительного действия (теопека, теодура, теотарда и др.), особенно это показано больным с отсутствием тахикардии, сопутствующей обструктивной патологией дыхательных путей (бронхиальная астма, хронический обструктивный бронхит); при наличии тенденции к артериальной гипертонии препаратами выбора могут стать нифедипин длительного действия или амлодипин. Используются также психокорректоры (обычно антидепрессанты, в частности имипрамин) [6], антиагреганты.
Прогноз при синдроме Х в целом благоприятный и риск летальности, несмотря на яркую клиническую симптоматику, крайне низок. Однако при благоприятном общем прогнозе для больных с КСХ характерно низкое качество жизни, что обусловлено ограничением физической активности и выраженным болевым синдромом. Отмечена тенденция к переходу заболевания в дилатационную кардиомиопатию (особенно при наличии блокады левой ножки пучка Гиса по ЭКГ), в типичную ИБС.
Кардиалгический синдром Х — это заболевание, которое очень трудно выявить, оно может рассматриваться скорее как диагноз исключения, в связи с этим особенно важно уметь его дифференцировать.
Что такое кардинальный синдром
В многочисленных клинических и экспериментальных исследованиях доказано, что развитие ишемического синдрома и повреждения миокарда возможно при целом ряде патологических состояний и заболеваний, помимо коронарной болезни сердца (КБС) [13, 14, 47]. По нашему мнению, одним из самых интересных до конца не изученных проявлений некоронарогенной ишемии миокарда является кардиальный синдром Х (КСХ). Некоторые специалисты включают в кардиальный синдром Х пациентов с системной артериальной гипертонией, гипертрофической или дилатационной кардиомиопатией. Однако многие из них считают, что у пациентов с мышечными мостиками, артериальной гипертензией, клапанными пороками сердца, гипертрофией левого желудочка и сахарным диабетом должен исключаться КСX, так как в этих случаях предполагается, что причины для появления стенокардии известны [5].
Общепринятого универсального определения КСХ нет, что в свою очередь приводит к терминологической путанице. Для обозначения данного состояния используют русскоязычные и иноязычные термины: кардиалгический (кардиальный) синдром Х, болезнь малых сосудов, стенокардия с поражением сосудов малого диаметра, микроваскулярная болезнь, синдром Джорлина – Лайкоффа и др. Термин «синдром Х» впервые был предложен в 1973 г. американским исследователем Н. Kemp в комментарии к статье R. Arbogast и М. Bourass, проводивших сравнительный анализ двух групп больных ИБС, одна из которых была обозначена как группа X, характеризующаяся наличием клиники стенокардии с электрокардиографическими признаками ишемии миокарда при выполнении нагрузочных проб с одновременным отсутствием атеросклеротических изменений КА по данным коронарографии. Наиболее распространённым можно считать определение «кардиальный синдром Х» [3]. Оно указывает на основной клинический синдром заболевания – боль в левой половине грудной клетки, а также отражает сложность понимания этиологии и патогенетических механизмов этой патологии. Lanza и соавт. предложили переименовать КСХ в «стабильную первичную дисфункцию коронарных микрососудов» [36]. Это предложение было сделано на основании того, что нарушения в коронарной микроциркуляции являются вероятной причиной КСХ и стенокардии, что продемонстрировано в ряде исследований [22, 23, 43]. В связи с чем ряд авторов большее предпочтение отдают термину микроваскулярная стенокардия (МВС), под которой понимается стенокардия, обусловленная функциональной и органической несостоятельностью дистального отдела коронарного русла при ангиографически интактных и не спазмированных крупных (эпикардиальных) коронарных артериях [16, 22, 23, 25]. Несмотря на это, в современной медицинской литературе используются оба термина, как кардиальный синдром Х, так и микроваскулярная стенокардия.
Большинство исследователей относят КСХ к одной из клинических форм ИБС, поскольку понятие «ишемия миокарда» включает все случаи дисбаланса поступления кислорода и потребности миокарда в нем, независимо от причин, его вызывающих. Однако четкое место этой формы стенокардии в ряду других форм ИБС окончательно не определено. По этому поводу существуют две точки зрения. Некоторые кардиологи рассматривают МВС как особую форму ИБС с несостоятельностью микроциркуляторного русла миокарда, другие считают эту форму стенокардии не разновидностью ИБС, а самостоятельным заболеванием неизвестной этиологии, проявляющимся клиникой стенокардии при нормальных крупных коронарных артериях [30]. В итоге большинство авторов считают МВС формой хронической стенокардии и по МКБ-10 относят к коду 120.8 «Другие формы стенокардии». При этом диагноз рекомендуется формулировать в зависимости от функционального класса стенокардии, например «ИБС при неизмененных коронарных артериях. Стенокардия ФК II. (Микроваскулярная стенокардия)» [10].
Изучение механизмов патогенеза кардиального синдрома Х является предметом многочисленных исследований на протяжении последних десятилетий [5, 6, 30, 32]. Несмотря на это, многие важные вопросы остаются без ответа. Среди них следующие:
1) имеют ли боли в грудной клетке кардиальное происхождение;
2) вызвана ли боль миокардиальной ишемией;
3) вовлекаются ли другие механизмы (помимо ишемии) в происхождение боли и т.д. [5].
В последние годы интенсивно исследуются различные механизмы формирования ИБС. На клеточном и молекулярном уровне оценивается состояние эндотелиальных клеток, их метаболизм, роль рецепторного аппарата и т.д. Различные взаимодействия между болевым порогом и микроваскулярной дисфункцией могут объяснить гетерогенность патогенеза КСХ. Как болевой порог, так и микроваскулярная дисфункция имеют градации по тяжести и модулируются различными факторами, такими как дисфункция эндотелия, воспаление, автономные нервные влияния и психологические механизмы.
Среди перечисленных причин дисфункция эндотелия при КСХ, по-видимому, является самой важной и многофакторной, т.е. связанной с основными факторами риска, такими как курение, ожирение, гиперхолестеринемия, а также с воспалением. Например, высокий уровень в плазме С-реактивного белка – маркера воспаления и повреждения – коррелирует с «активностью» заболевания и выраженностью эндотелиальной дисфункции. Эндотелиальная дисфункция является самым ранним звеном в развитии атеросклероза, она определяется уже в период, предшествующий формированию атеросклеротической бляшки, до клинических проявлений болезни, а повреждение эндотелия, вызывая дисбаланс в синтезе вазоконстрикторных и вазорелаксирующих веществ, ведет к тромбообразованию, адгезии лейкоцитов и пролиферации гладкомышечных клеток в артериальной стенке.
Еще одним очень важным патогенетическим моментом является снижение у большинства больных с КСХ порога восприятия боли; такие пациенты более чувствительны к ноцицептивным стимулам. Отмечается, что даже малая ишемия может приводить к яркой клинике стенокардии. Ключевую роль в патогенезе заболевания может играть также и нарушение метаболизма аденозина. Когда это вещество накапливается в избытке, оно может вызывать ишемическое смещение ST и повышенную чувствительность к болевым стимулам. В пользу этого говорит положительный эффект на терапию аминофиллином. В целом патогенез кардиального синдрома Х окончательно не установлен. Обобщая вышесказанное, можно отметить, что основными, наиболее изученными факторами, определяющими развитие загрудинных болей при данной патологии, являются дефектная эндотелинзависимая вазодилатация и снижение порога восприятия боли [3, 34]. По мнению других ученых, кардиальный синдром Х представляет собой комбинацию нескольких факторов риска сердечно-сосудистых заболеваний [27, 32].
В клинической диагностике КСХ необходимо учитывать, что данная патология чаще встречается у пациентов в возрасте 30–45 лет, как правило, без факторов риска атеросклероза и с нормальной функцией левого желудочка (ВНОК, 2008), а также у женщин по сравнению с мужчинами [5, 7, 44]. Однако Rosen и соавт. [44] выявляли КСХ нередко в пременопаузальном периоде, а по данным В.П. Лупанова и Ю.В. Доценко [5] среди больных КСХ преобладают (приблизительно 70 %) женщины в постменопаузе. Клиническая картина КСХ разнообразна. Помимо типичной стенокардитической симптоматики нередко встречаются атипичные симптомы ишемии миокарда. Болевой синдром у пациентов без стеноза КА может отличаться следующими характеристиками:
1) боль может охватывать небольшую часть левой половины грудной клетки, продолжаться от нескольких часов до нескольких дней и не купироваться приемом нитроглицерина;
2) боль может иметь типичные характеристики ангинозного приступа по локализации, продолжительности, но при этом возникать в покое (атипичная стенокардия, обусловленная вазоспазмом);
3) возможно проявление болевого синдрома с типичными характеристиками ангинозного приступа, но более продолжительным по времени без четкой связи с физической нагрузкой и отрицательным результатом стресс-тестов, что соответствует клинической картине МВС [10, 24].
Несмотря на отсутствие универсального определения МВС, основным проявлениям заболевания соответствует наличие триады признаков:
1) типичная стенокардия, обусловленная нагрузкой (в комбинации или при отсутствии стенокардии покоя и одышки);
2) наличие признаков ишемии миокарда по данным ЭКГ, холтеровского мониторирования ЭКГ, стресс-тестов в отсутствие других заболеваний сердечно-сосудистой системы;
3) неизмененные или малоизмененные КА (стенозы




