Смертельно опасный грибок Candida auris
Резюме. Что необходимо знать педиатру
Когда возникла проблема?

Результаты геномного секвенирования показали, что Candida auris возникла одновременно в четырех или более местах, а не распространялась из одного источника. Однако тщательный анализ свыше 15 тыс. образцов Candida с четырех континентов (корреляция образцов SENTRY) не выявил Candida auris ранее 2009 г. Поэтому одна из версий объясняет причину возникновения этого грибка применением противогрибковых препаратов с улучшенным профилем токсичности, что способствовало более широкому их назначению для эмпирического и профилактического применения.
Характеристика инфекции Candida auris
Подавляющее большинство инфекций, вызванных видами Candida у детей, приходятся на Candida albicans и Candida parapsilosis. Более устойчивые к противогрибковым средствам виды, такие как Candida glabrata и Candida krusei, в педиатрической популяции менее распространены, чем у взрослых пациентов. На этом фоне Candida auris выглядит абсолютным исключением, поскольку описаны случаи инфицирования как у новорожденных, детей, так и у взрослых пациентов. По данным обзора, из 20 пациентов с кандидемией 14 были новорожденными и/или рожденными преждевременно. Большая часть из них при появлении признаков инфекции находились в палате интенсивной терапии в послеоперационный период или с диагнозом злокачественного гематологического заболевания. Несмотря на массивную противогрибковую терапию и комбинированное применение (2–3 препарата) у половины пациентов, смертность достигала 30%. Следует отметить, что у взрослых пациентов летальность была еще выше — до 60%.
Данные из Центров по контролю и профилактике заболеваний (Centers for Disease Control and Prevention) свидетельствуют, что новые случаи инфекции Candida auris регистрируются почти ежедневно и в отдельных странах имеют характер вспышек. Наиболее часто (выбраны данные 69 пациентов) инфекция результирует в хронический средний или наружный отит (19 пациентов), грибковое поражение мягких тканей и раневую инфекцию (6 пациентов), кандидурию (16 пациентов) и другие виды инфекции (28 пациентов). В другой серии случаев (n=23) у 20 новорожденных выявлена инфекция Candida auris системного кровотока.
Сложности идентификации и терапии
Довольно часто Candida auris ошибочно идентифицируется как Candida haemulonii — редко встречающийся вид, вызывающий инвазивные инфекции, поскольку Candida auris филогенетически тесно с ним связана. У половины пациентов с инфекциями Candida haemulonii применяли комбинированную противогрибковую терапию, а смертность составляла 30%. Быструю идентификацию Candida auris может обеспечить разработка специфических ПЦР-тестов.
Грибок Candida auris в 93% случаев устойчив к флуконазолу (≥32 мг/л), 54% — к вориконазолу (≥2 мг/л), 35% — к амфотерицину В (≥2 мг/л) и 7% — к эхинокандинам (≥8 мг/л). 41% образцов оказался устойчив к двум и более классам противогрибковых средств. В Индии выявлены 2 образца, устойчивые ко всем трем классам противогрибковых средств.
Лечение
Препаратами выбора при инфекции Candida auris являются эхинокандины, поскольку резистентность к ним наиболее низкая (до 10%). Относительно высокой эффективностью обладает микафунгин по сравнению с флуконазолом и амфотерицином. Для стартовой терапии кандидоза у детей рекомендуется применять микафунгин и каспофунгин, ожидая результатов тестирования на устойчивость. Эхинокандины ограничено проникают в спинномозговую жидкость и мочу, поэтому при лечении инфекции Candida auris центральной нервной системы или почек следует применять другие противогрибковые средства.
Профилактика
Важной причиной, по которой следует сообщать о выявлении Candida albicans в условиях интенсивной терапии, является предотвращение дальнейшей передачи инфекции и применение надлежащих мер профилактики. Несколько стран, включая Великобританию, приняли ряд рекомендаций относительно политики скрининга, изоляции пациентов, мер предосторожности при контакте и дезинфицирования оборудования в клинических условиях.
Смертельный черный грибок: как мукормикоз поражает органы больных COVID-19
Патогенны мукоровые грибки, дрожжи кандида, плесневые грибки аспергиллы. Нас окружают миллионы микробов. Они не опасны для здорового организма, однако поражают человека, уже имеющего проблемы со здоровьем. На фоне массового заболевания COVID-19 фиксируют рост случаев грибковых инфекций. Рассказываем подробнее о вспышках смертельных грибковых инфекций.
Читайте «Хайтек» в
Что такое микозы
Микозы — болезни человека и других животных, вызываемые паразитическими грибами.
Различают микозы кожи и ногтей — дерматомикозы (другие заимствованные из иностранного языка названия: дерматофитоз, дерматофития, стоматит, гингивит, глоссит) и микозы внутренних органов (кандидоз). У животных могут также возникать отравления токсинами грибов, поражающих растительные корма, — микотоксикозы. Одними микозами болеют только люди или животные, другими человек заражается от животных (например, микроспорией).
Причины и условия заболевания
Где происходили вспышки грибковых заболеваний
В 2009 году в больнице в Токио из уха пожилой женщины, больной отитом, выделили неизвестный ранее вид патогенного грибка Candida auris. Позднее аналогичные случаи подтвердились еще у 15 пациентов. Кандида аурис оказался чрезвычайно агрессивным, резистентным ко многим лекарствам патогеном, к тому же заразным. Его происхождение и природный очаг до сих пор не определили.
. С точки зрения своего обнаружения это довольно молодой микроорганизм, который отличается высокой летальностью — по некоторым данным, от него погибает до 60% заразившихся людей. Главной опасностью грибка такого рода является тот факт, что он показывает резистентность (устойчивость) к большинству препаратов, включая полиены, азолы и эхинокандины.
Первый случай заражения отмечается в Бразилии, о чем сообщает в официальном документе бразильский санитарный регулятор Anvisa.
грибок может приводить к развитию инфекций, в том числе и в системе кровообращения, которые, приплюсовываясь к имеющимся хроническим и сопутствующим заболеваниям, могут быть смертельно опасными.
Споры мукоровых грибков проникают в носоглотку, осаждаются в пазухах носа, разрастаются, пускают гифы и вырабатывают токсины, разлагающие ткани и кости. Визуально гифы черного цвета, отсюда название болезни — черная плесень. Инфекция попадает в череп, блокирует основные артерии и вены, вызывает кровотечения.
Доктор Наир полагает, что у больных или переболевших коронавирусом толчком к развитию мукормикоза (причем в 50% случаев все заканчивается летальным исходом) могут быть стероиды, активно и успешно применяемые в случае тяжелого протекания Covid-19.
В период между декабрем и февралем шестеро коллег доктора Наира в Мумбаи, Бангалоре, Хайдарабаде и Пуне сообщили о 58 случаях мукорвикоза, причем большинство пациентов заразилось через 12-15 дней после выздоровления от коронавируса.
При этом 11 заразившимся пришлось удалить один глаз, а шестеро скончались. Большинство пациентов доктора Браду были людьми среднего возраста, больными диабетом, и грибковая инфекция поразила их через пару недель после того, как они перенесли коронавирус.
Как связаны COVID-19 и грибковые заболевания
Чаще всего вызванная микозом пневмония возникает на фоне снижения иммунитета и приема назначаемых при тяжелой форме COVID-19 препаратов — дексаметазона, тоцилизумаба и других.
Нередко грибковая инфекция идет дополнением к бактериальной: сначала у человека развиваются бактериальные осложнения, которые лечат антибиотиками, а уже следом присоединяются инвазивные микозы, сообщил профессор кафедры госпитальной терапии Сеченовского университета, президент Альянса клинических химиотерапевтов и микробиологов России Сергей Яковлев.
У 60 из 257 пациентов с COVID-19 (23,3%) образцы мазка из горла дали положительный результат на Aspergillus, то есть у них возникла коинфекция, сказано в статье со ссылкой на исследование, проведенное в провинции Цзянсу в Китае.
В других работах число больных на ИВЛ, зараженных Aspergillus, в районе 20%. Грибок повышает летальность пациентов в ОРИТ на 16–25%, сообщил «Известиям» в рамках XXIII Кашкинских чтений заведующий кафедрой клинической микологии, аллергологии и иммунологии СЗГМУ имени И.И. Мечникова Николай Климко.
Грибок Candida auris
Эта информация разъясняет, что такое грибок Candida auris (C. auris), в том числе пути его распространения и способы лечения.
Что такое C. auris?
C. auris — это грибок (вид микроорганизма). Он устойчив ко многим лекарствам, обычно используемым для лечения грибковых инфекций. Если микроорганизм устойчив к лекарству, то лекарство не помогает избавиться от него или может действовать не так эффективно, как должно.
C. auris может привести к другим проблемам, включая:
В чем состоит разница между колонизацией и инфицированием C. auris?
Вы можете быть колонизированы или инфицированы C. auris. Колонизация означает наличие микроорганизма в вашем организме при отсутствии каких-либо симптомов. Инфицирование C. auris означает наличие микроорганизма в вашем организме и наличие симптомов.
Как распространяется C. auris?
Большинство инфекций, вызываемых C. auris, распространяется через прямой контакт с физиологическими жидкостями инфицированного человека, такими как кровь, выделения из раны, моча, стул (кал) или мокрота (флегма). Они также могут распространяться через контакт с оборудованием или поверхностями, на которых могут находиться микроорганизмы. C. auris не распространяется при простом контакте, например через прикосновение или объятие.
Кто подвержен риску инфицирования C. auris?
Заразиться инфекцией, вызываемой C. auris, с большей вероятностью могут лица:
Каковы симптомы инфицирования C. auris?
К наиболее распространенным симптомам инфицирования C. auris относятся температура 100,4 °F (38 °C) или выше и озноб, который не проходит после лечения. Диагностировать инфекцию C. auris можно только с помощью лабораторного теста.
Каковы методы лечения инфекции C. auris?
Инфекции, вызываемые C. auris, лечатся лекарствами, к которым у микроорганизма нет устойчивости. Ваш врач выберет для вас лекарство(-а) в зависимости от того, где возникла инфекция.
Какие меры по изоляции предпринимаются в больнице, если у меня диагностировали инфекцию, вызываемую C. auris?
Какие меры предосторожности мне следует принять дома, если у меня обнаружена инфекция, вызываемая C. auris?
Дома обязательно делайте следующее:
Где я могу получить дополнительную информацию о C. auris?
Если у вас есть вопросы, обратитесь к своему врачу или медсестре/медбрату. Кроме того, для получения дополнительной информации вы можете посетить сайт:
Смертоносный грибок-мутант атаковал больницы. Candida auris опасен — но не для всех
Смертоносный грибок атаковал больницы по всему миру. Ученые впервые нашли Candida auris (или кандиду золотистую) в дикой природе и уже называют его причиной следующей пандемии. Этот грибок поражает людей с ослабленной иммунной системой, которые находятся в больнице. При этом Candida auris устойчив к лекарствам и его сложно диагностировать. «360» разбирался, чем опасен «супергрибок-убийца» и о чем свидетельствует обнаружение его в дикой природе.
Кандида золотистая (Candida auris) — это разновидность дрожжеподобного возбудителя молочницы. Эксперты описывают этот грибок почти идеальным патогеном.
Три причины настороженного отношения
Это достаточно редкая вещь, заметил в беседе с «360» медицинский блогер, врач-терапевт высшей категории и член Клуба научных журналистов Алексей Водовозов. При этом он отметил, что на 100% связывать появление грибка с коронавирусом нельзя.
По словам Водовозова, есть только гипотеза, что массовое применение антибиотиков, в том числе необоснованное, привело к тому, что всплыл этот вид. Собеседник «360» назвал три причины, по которым к этому виду грибка так настороженно относятся.
Во-первых, он обладает множественной лекарственной устойчивостью. То есть он устойчив ко многим противогрибковым препаратам, которые мы традиционно используем против кандидоза
А некоторые штаммы его устойчивы сразу ко всем трем доступным классам противогрибковых средств, заметил Водовозов.
Второе — этот грибок сложно идентифицировать стандартными лабораторными методами, и, мало того, его даже можно неправильно определить, если в лаборатории нет специальной техники.
Третье — в основном это госпитальная инфекция, заметил Водовозов. То есть Candida auris вызывает вспышки в медицинских учреждениях, в стационарах.
Это госпитальная инфекция. То есть она может встретиться только в том случае, если человек будет госпитализирован в стационар и только если там он будет длительное время находиться, получать антибактериальную терапию и случайно попадет на ту же койку, на которой находился пациент вот с таким кандидозом
Собеседник «360» еще отметил, что этот грибок связан с избыточным потреблением антибиотиков при коронавирусе, и, в общем, эта вещь опасная, медики настороженно к ней относятся, но бояться всем вокруг пока что не следует. По словам Водовозова, никакой масштабной эпидемии не будет. Candida auris не передается между людьми по воздуху, или с продуктами питания, или еще каким-либо подобным путем, он возникает у конкретного человека только в том случае, если у него был длительный курс антибиотикотерапии.
Candida auris уже есть и может появиться где угодно, заметил Водовозов, говоря о том, что ученые нашли этот вид грибка в дикой природе. Но проблема известна, есть настороженность, за грибком наблюдают, то есть все решаемо, заметил специалист.
Он объяснил, что все грибки, бактерии и вирусы жили на планете за много миллиардов лет до нас и ничего удивительного в том, что он был найден в дикой природе, нет, это норма.
Дополнительная угроза, но не для всех
Врач — иммунолог-аллерголог Владимир Болибок также в разговоре с «360» отметил, что про кандиду золотистую начали говорить совсем недавно. Мутации грибков рода кандида, по его словам, связывают с повсеместным использованием антифунгальных препаратов в животноводстве и в растениеводстве. Сейчас используется все больше противогрибковых препаратов в природе, и, соответственно, это оказывает антропогенное воздействие на естественную среду обитания этих грибов и они мутируют.
Поэтому они в какой-то степени представляют дополнительную угрозу, но для людей с ослабленным иммунитетом, и именно у таких людей они и вызывают нехорошие последствия, заметил собеседник «360».
Сейчас начали говорить интенсивно про вот этот кандидоз в связи с тем, что из-за пандемии коронавируса очень много пациентов оказались в тяжелом состоянии, получают большое количество обычных антибиотиков, противогрибковых антибиотиков, гормонов, подавляющих иммунную систему, объяснил Болибок. Соответственно, люди, получающие интенсивное лечение в ковидных стационарах, — группа риска.
И если обычный кандидоз достаточно легко подавить, то кандидоз, вызванный экзотическими видами кандиды, очень трудно поддается лечению, потому что этот возбудитель практически нечувствителен к обычным противогрибковым антибиотикам, а антибиотики, к которым он чувствителен, очень дорогие, рассказал иммунолог-аллерголог.
В основном, заметил врач, это госпитальная инфекция, и она выявляется уже во многих странах. Болибок также отметил сложность в диагностике этого грибка, поскольку она требует особого оборудования.
Чем нас лечат: Candida auris. Чем опасен и как с ним бороться
Откуда взялся грибок Candida auris, станет ли он причиной глобальной пандемии, кто находится в группе риска, как часто люди погибают от заражения, откуда возникает устойчивость грибков к препаратам и как ее предотвратить.
Вслед за статьей об устойчивом к антибиотикам грибке Candida auris, недавно вышедшей в The New York Times, по СМИ прокатилась волна беспокойства. Давайте посмотрим, что это за патоген и есть ли способ с ним справиться.
Candida auris — грибок из рода Candida, впервые обнаруженный в ухе пожилой японки в 2009 году (видовое название происходит от латинского слова «ухо»). Он относится к так называемым оппортунистическим инфекциям — то есть практически не угрожает здоровым людям, зато нападает на пациентов с ослабленным иммунитетом (о двуличности таких микроорганизмов мы уже рассказывали в статье про Нистатин). Причем ослабленным не из-за нехватки свежих овощей в рационе или короткого недосыпа, который может случиться с каждым, а после химиотерапии, из-за ВИЧ, диабета или других тяжелых заболеваний. Также в группе риска находятся пациенты в реанимации, новорожденные, чей иммунитет еще не успел как следует сформироваться и настроиться, пожилые люди, курильщики и те, кто принимает стероиды для лечения аутоиммунных заболеваний.
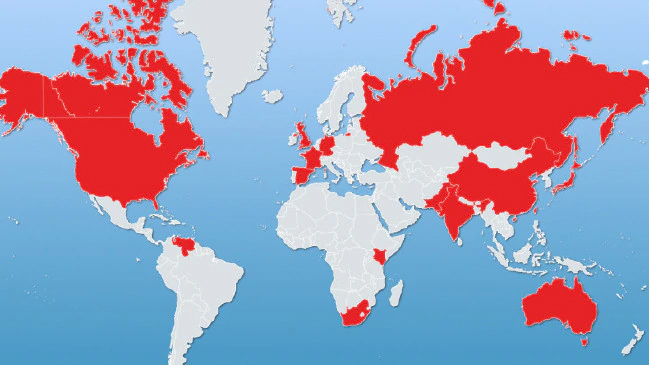
В центре внимания авторов уже упомянутой статьи в NYT — описание случая в госпитале Маунт Синай, пациент которого погиб из-за инфекции. Хотя зараженного изолировали в реанимации, после его смерти грибок распространился по всем поверхностям в палате — кое-где пришлось перестелить половицы и менять потолок, так как обеззаразить их не удавалось. Но это лишь яркий пример. Саму проблему уже давно нельзя оставить за дверями реанимационной палаты в Бруклине: последние пять лет грибок продолжает победоносное шествие по миру, заражая новорожденных в Венесуэле, пациентов испанских больниц, африканских бедняков и богатых англичан. Но медики не любят говорить о нем — и страх играет в этом не последнюю роль.
Вспышки инфекций Candida auris зафиксированы по всему миру
К появлению таких «неубиваемых» микроорганизмов приводит слишком частое использование антибиотиков — например, для постоянной профилактики или против вирусов, когда они бесполезны. По расчетам исследования, профинансированного правительством Великобритании, в 2050 году по всему миру от таких инфекций может погибнуть 10 миллионов человек. Тогда устойчивые микроорганизмы смогут затмить даже рак: ожидается, что он в том же году унесет 8 миллионов жизней. Уже сегодня количество пациентов, умирающих от инфекций, которые устойчивы к известным методам лечения, оценивается в 700 000 в год. Здесь, конечно, учтены не только кандидозы, но и туберкулез и другие бактериальные инфекции, а также малярия. Но цифры все же впечатляют.
Заражение грибком рода Candida — не всегда приговор. «Обычные» кандидозы могут поражать кожу или слизистые оболочки (включая влагалище), вызывать налет на языке и в глотке — и здесь их обычно несложно вылечить антигрибковыми препаратами. Самым опасным будет системное заражение, когда грибок проникает в кровоток, который разносит инфекцию по внутренним органам. К сожалению, симптомы этого заболевания будут слишком общими: повышенную усталость, боли или лихорадку легко принять за почерк множества других болезней. Candida aurisочень склонен вызвать именно системное поражение.
И герой этой статьи коварнее, чем многие его сородичи: 30-60% пациентов, пораженных Candida auris, погибают. Правда, грибок становится как минимум не единственной причиной смерти, ведь заражает он ослабленный организм, который измотан борьбой с другой болезнью. Часть пациентов погибнут именно из-за нее. Тем не менее нельзя недооценивать и злополучный грибок. Основная проблема здесь в том, что его трудно отличить от других его сородичей, и врачи могут потратить бесценное время на попытки вылечить грибок теми препаратами, к которым он давно приобрел устойчивость.
Согласно гайдлайну (официальным рекомендациям) американских Центров по предотвращению и контролю распространения заболеваний, причиной для подозрений будет отсутствие гиф и псевдогиф — тонких нитей, формирующих грибницу (хотя иногда при высевании Candida auris все-таки их образует). Уточнить диагноз можно при помощи метода матрично-активированной лазерной десорбции/ионизации (МАЛДИ), при котором импульсы лазерного излучения воздействуют на матрицу, где находится изучаемое вещество. Если МАЛДИ не опровергает вину Candida auris, американским врачам предлагается алгоритм в несколько шагов, который поможет отбросить другие варианты. Даже не вдаваясь в детали, видно, что занятие это явно не для домашнего досуга, да и не в каждой российской клинике есть нужное оборудование. Доступность методов молекулярной биологии в каждой районной поликлинике, повышать которую призывают авторы обзора в Nature Reviews Disease Primers, безусловно, облегчила бы задачу, но сегодня для российских реалий это что-то из области фантастики.
Неуязвимых грибков нет, но это не точно
Бороться с грибками в среднем гораздо сложнее, чем с бактериями, ведь многие противогрибковые антибиотики вредят и человеку, поскольку наши клетки имеют больше общего с клетками грибов, чем бактерий. С Candida auris и здесь дело обстоит еще хуже, чем со многими другими грибками. С клиническими испытаниями против этого конкретного вида грибков все плохо из-за его устойчивости: для контрольной группы трудно подобрать и пациентов (которые находятся в очень тяжелом состоянии в разных госпиталях и могут умереть всего через три месяца после поражения), и препарат.
Назначать плацебо пациентам с опасным для жизни диагнозом — просто преступление, а хороший, действенный препарат («золотой стандарт» лечения), с которым можно было бы сравнивать новые лекарства, тоже подобрать трудно, ведь устойчивость быстро распространяется. Поэтому, как часто случается с антибиотиками и дезинфицирующими средствами наружного применения, методы лечения испытывают «в пробирке». Однако, как мы понимаем, у этого подхода есть свои минусы, ведь поражает грибок внутренние органы, а не просто полости или поверхность тела, где среда (а следовательно, и предсказанная эффективность лечения) может отличаться.
Прошлогодний обзор на страницах Science, посвященный резистентности грибков, указывает на не самые очевидные причины ее появления. Это, к примеру, азолы — огромная группа противогрибковых препаратов, которые давно стали доступными (что немаловажно и с финансовой точки зрения). Их повсеместно применяют не только для лечения людей, но и в ветеринарии, для защиты сельскохозяйственных растений от грибков, в покрытиях, предохраняющих от гниения древесину и пиломатериалы. Неудивительно, что в огромном количестве разнообразных местообитаний у самых разных грибков независимо возникают мутации, которые помогают им пережить азольную атаку. Обмениваясь ценными защитными признаками и передавая их потомкам, грибки становятся неуязвимы к новым и новым видам человеческого «оружия». То есть проходят почти тот же путь, что и бактерии, приобретающие резистентность к антибиотикам.
Чтобы избежать глобального коллапса, авторы обзора призывают развивать «разумное отношение к использованию известных нам химикатов, продвигать новые открытия противогрибковых препаратов и улучшать существующие технологии в поисках альтернативных решений». Звучит очень размыто — и мало касается личного выбора каждого, ведь в промышленных масштабах такие решения принимают корпорации и государства. Зато каждый из нас может внимательнее относиться к фунгицидам на своем огороде и, не используя антибиотики без надобности, поступать так же и с противогрибковыми препаратами.
Как мы выяснили, жертвами грибка становятся люди, здоровье (а иногда и жизнь) которых уже находится под угрозой. Странно советовать читателю не попадать в реанимацию, не болеть раком, ВИЧ, тяжелыми аутоиммунными заболеваниями или не пересаживать органы, ведь в этих случаях спасти жизнь могут препараты, подавляющие естественный иммунитет. Никто не спорит, что лучше быть здоровым и богатым, чем бедным и больным. Но если ваши близкие или вы все же оказались в такой ситуации, постарайтесь узнать, известны ли случаи инфицирования грибком в этой клинике. Если да, авторы нашумевшей статьи в The New York Times советуют попросить принять дополнительные меры предосторожности — хотя врачи и без этого будут стараться их принимать, если такая опасность есть. За больным в тяжелом состоянии нужно внимательно следить, и если появится подозрение на грибковое поражение внутренних органов, следует пройти доступные вам тесты — хотя бы чтобы успокоиться и исключить вероятность, что вы имеете дело с Candida auris.
Самолечением заниматься бесполезно — напомним, сами вы даже не поставите верный диагноз. Профилактика противогрибковыми препаратами обычно от кандидозов не помогает. К примеру, о кетоконазоле этот факт известен уже пару десятилетий. Напротив, чрезмерное использование лекарств, когда в них нет прямой необходимости, может стать причиной распространения устойчивости. При этом простые средства дезинфекции могут быть довольно надежным методом: к примеру, в этой работе пероксид водорода побеждает Candida auris в лабораторных условиях, хотя уже встречаются и устойчивые к нему штаммы.
Кроме того, эхинокандины — представители еще одного класса противогрибковых лекарств (помимо уже упомянутых азолов и амфотерицина В) — действенны против большинства штаммов Candida aurisкак минимум in vitro (1, 2) и на мышиных моделях. Правда, для того чтобы они сработали, нужна большая концентрация, чем против других грибков рода Candida. Но пока за ними не зря держится имя «противогрибкового пенициллина»: последний оплот еще держится, и устойчивость к нему пока что редка.
А в сочетании с некоторыми азолами сила эхинокандинов может возрасти. Согласно исследованию Американского микробиологического общества, микафунгин и вориконозол усиливают эффект друг друга.