Буллёзный дерматит
Общая информация
Буллёзный дерматит – это кожное заболевание, которое характеризуется образованием на ней пузырьков, заполненных жидкостью. Чаще всего эта болезнь возникает после контакта кожи с каким-либо внешним раздражителем, однако иногда он является симптомом эндокринных нарушений или других кожных заболеваний.
Причины
Существует ряд причин, вызывающих буллёзный дерматит:
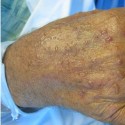
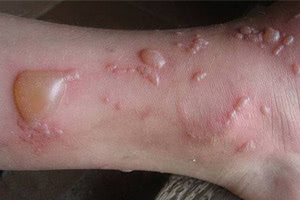
Буллёзный дерматит на руке
Чаще всего буллёзный дерматит обусловлен прямым воздействием раздражителя (простой контактный дерматит). Хотя иногда он может быть спровоцирован аллергической реакцией (аллергический контактный дерматит).
Нередко буллёзный дерматит является признаком других инфекционных заболеваний, а также метаболических нарушений, воспалений или врожденных болезней.
Симптомы
Существует несколько видов дерматита, и каждый из них характеризуется разными признаками.
Отморожение – это буллёзный дерматит от воздействия низких температур. Он характеризуется спазмом сосудов, за которым следует их расширение и последующее покраснение с чувством боли и жжения. Затем возникают отеки, появляются пузыри с кровянистым и серозным содержимым. После вскрытия пузырей образуются эрозии, которые начинают заживать и покрываются корочками. Клиническая картина ожогов похожа на картину отморожения, однако в случае с ожогом пузыри появляются сразу же после воздействия температуры. Буллёзный дерматит характерен для ожогов и отморожений второй степени.
После слишком длительного пребывания под солнцем развивается солнечный буллёзный дерматит. Для него характерно покраснение кожи, пузыри разных размеров, зуд, жжение, болезненность, а также общее ухудшение самочувствия.
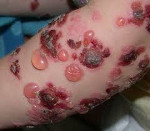
Буллёзный дерматит на ногах
После контакта с химическим веществом также может возникнуть буллёзный дерматит, иногда приобретающий обширный, генерализованный характер.
На фоне нарушений обмена веществ возникает метаболический буллёзный дерматит. Также существует наследственная форма заболевания, которая проявляется сразу после рождения.
В лечении дерматита главное – устранение фактора, вызывающего заболевания. Также нередко применяются мази и хирургическое вскрытие пузырей.
Лечение буллезного дерматита
Главное в лечении буллезного дерматита – устранение фактора, который его вызывает. Если дерматит спровоцирован другими заболеваниями или является их осложнением, то в первую очередь необходимо как раз вылечить основное заболевание.
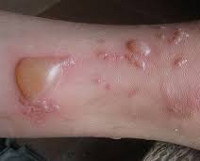
Буллёзный дерматит на пальце
В качестве наружного лечения используются антибактериальные и кортикостероидные мази (мази на основе противовоспалительных гормонов). Также используются противовоспалительные препараты и другие лекарства, которые способствуют заживлению оставшихся после эрозий пузырей.
При острой необходимости со строгим соблюдением стерильности пузыри вскрываются опытным хирургом.
Буллёзный дерматит
Буллёзный дерматит — это воспалительное поражение кожи с образованием на ней заполненных жидкостью пузырей. Чаще всего буллёзный дерматит возникает в результате контакта кожи с каким-либо агрессивным фактором внешней среды. Однако он может быть симптомом других дерматологических заболеваний, следствием метаболических и эндокринных нарушений или проявлением генетических аномалий. В диагностике буллёзного дерматита имеет большое значение определение воздействующего на кожу внешнего фактора, выявление сопутствующей патологии, лабораторная диагностики и биопсия.
Общие сведения
При буллёзном дерматите пузыри располагаются под эпидермисом (субэпидермально) или непосредственно в нем (интраэпидермально). Субэпидермальная локализация пузырей характерна для буллёзного пемфигоида, буллёзной формы системной красной волчанки, буллёзного эпидермолиза. Интраэпидермальные пузыри появляются при буллёзной эритродермии, болезни Хейли-Хейли. При размере более 5 мм пузыри называют буллами, менее 5 мм — везикулами.
Причины
К внешним факторам, вызывающим контактный буллёзный дерматит относится воздействие солнечных лучей и искусственных источников ультрафиолетового излучения, низких и высоких температур, агрессивных химических веществ (скипидар, урсол, краска для волос и т. п.), некоторых растений и лекарственных средств. При этом буллезный дерматит бывает обусловлен прямым воздействием фактора (простой контактный дерматит) или спровоцированной им аллергической реакцией (аллергический контактный дерматит).
Буллёзный дерматит может быть проявлением инфекционных заболеваний: герпес, буллёзная дерматофития, импетиго; воспалительных дерматозов: пузырчатка, буллёзная системная красная волчанка, буллёзный пемфигоид; метаболических нарушений: порфирия, пеллагра, диабетический буллёз, энтеропатический акродерматит; генетических аномалий: врожденная буллёзная эритродермия, болезнь Хейли-Хейли, буллёзный эпидермолиз.
Симптомы буллёзного дерматита
Буллёзный дерматит от воздействия низкой температуры — это отморожения. Они характеризуются первоначальным спазмом сосудов. Затем сосуды расширяются и на коже возникает покраснение, сопровождающееся чувством жжения и боли. Присоединяется отечность и появляются вялые пузыри с серозным или кровянистым содержимым. Эрозии, образующиеся после вскрытия пузырей, при заживлении покрываются корочками. Воздействие на кожу высокой температуры вызывает ожоги. Их клиническая картина сходна с отморожениями, но пузыри образуются сразу же после воздействия. Буллёзный дерматит возникает при отморожении или ожоге II степени.
Солнечный буллёзный дерматит развивается в течение нескольких часов после слишком длительного пребывания под прямыми лучами солнца. После покраснения кожи на ней образуются пузыри разного размера. При солнечном дерматите отмечается зуд, болезненность и жжение, возможно повышение температуры и нарушение общего самочувствия. После заживления эрозий на коже остаются участки гиперпигментации.
Буллёзный дерматит от химических факторов, возникая на участке кожи, контактировавшем с химическим веществом, может затем принимать генерализованный характер. Так, при контакте с урсолом излюбленное расположение пузырей при генерализации — это лицо и шея. Возникающий отек может захватывать веки с полным закрытием глазной щели.
Метаболический буллёзный дерматит развивается на фоне существующих эндокринных заболеваний или обменных нарушений. Диабетический буллёз возникает при сахарном диабете любого типа. При нем напряженные пузыри находятся на дистальных отделах ног или рук. Энтеропатический акродерматит связан с недостатком цинка и характеризуется локализацией пузырей на дистальных отделах конечностей, во рту, на губах и вокруг глаз.
Наследственный буллёзный дерматит обычно развивается сразу после рождения. Для буллёзного эпидермолиза характерно самопроизвольное внезапное появление пузырей и их образование в местах незначительного травмирования кожи. Болезнь Хейли-Хейли имеет клиническую картину пузырчатки, но передается наследственным путем.
Диагностика
В первую очередь проводится оценка клинической картины буллёзного дерматита. Имеет значение расположение пузырей, их характер, размер, количество и стадии развития, симметричность поражения, вовлечение слизистых оболочек.
В диагностике буллёзного дерматита контактной природы большое внимание уделяют выявлению провоцирующего фактора. При подозрении инфекционной природы пузырьков проводят бактериоскопию и посев содержащейся в них жидкости.
Одним из информативных методов диагностики буллёзного дерматита является биопсия с последующим гистологическим изучением. В качестве биопсийного материала берут свежий неповрежденный пузырь, немного захватывая расположенную вокруг него кожу. Для подтверждения аллергической природы дерматита в дополнение к гистологическом исследованию проводят реакции прямой и непрямой иммунофлуоресценции (РИФ).
Диагностику наследственных буллёзных дерматитов проводят с применением электронно-микроскопического исследования. При подозрении на порфирию исследуют мочу на наличие порфиринов, при подозрении на энтеропатический акродерматит в крови определяют концентрацию цинка.
Лечение буллёзного дерматита
В лечении контактного буллёзного дерматита основное — это устранение провоцирующего фактора. Если дерматит является проявлением или осложнением других заболеваний, то в первую очередь проводят лечение основного заболевания. При наследственных формах буллёзного дерматита проводится симптоматическое лечение.
Местно могут применяться кортикостероидные и антибактериальные мази, противовоспалительные смеси, средства способствующие заживлению эрозий, остающихся после пузырей. При необходимости производят вскрытие пузырей с тщательным соблюдением условий стерильности.
Буллезный дерматит: симптомы и лечение
Причины возникновения буллезного дерматита бывают внешние и внутренние. К внешним относятся: лекарственные средства, солнечные лучи, ультрафиолет, косметические средства, краска для волос, скипидар, температуры (очень низкие и очень высокие), посуда, ювелирные изделия, содержащие никель и т.д. К внутренним относятся: генетические дефекты и некоторые заболевания (герпес, диабет, импетиго). Особенность буллезного дерматита – симптоматика полностью зависит от причины появления.
Симптомы буллезного дерматита
Диагностика и лечение буллезного дерматита
Для того, чтобы правильно поставить диагноз, необходимо определить фактор, который спровоцировал заболевание. Если врач подозревает, что пузырьки инфекционного характера, то необходимо сделать бактериоскопию жидкости, находящейся внутри пузырьков. Для постановки диагноза очень эффективна биопсия, взятая из неповрежденного булла и эпителия вокруг него. Для определения аллергической природы заболевания проводят анализ на реакцию прямой и непрямой иммунофлуоресценции. Помимо гистологического исследования биоматериала, врач может назначить анализы мочи и крови. После постановки диагноза врач назначит лечение.
При бессоннице из-за сильного зуда назначают Персен. При тяжелом протекании болезни врачи вынуждены назначать очень сильные лекарственные средства (Азатиоприн, Дексамектазон). Вскрытие пузырьков, обработка ранок и кожи под пузырьками должна производиться в условиях стационара. Буллы, образовавшиеся вследствие ожогов (солнцем, огнем) или обморожения лечат в ожоговых центрах. Буллезный дерматит приносит много неудобств, поэтому лучше не допускать его возникновения: избегать прямых лучей солнца; не контактировать с экзотическими растениями; соблюдать технику безопасности при работе с лаками, красками и другими химическими средствами; при работе с вредными веществами пользоваться спецодеждой и перчатками и т.д.
Буллезный дерматит
терапевт / Стаж: 18 лет
Дата публикации: 2019-03-27
гинеколог / Стаж: 27 лет
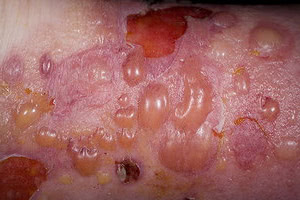
Первичными элементами сыпи при буллезном дерматите являются везикулы (пузырьки) — полостные образования на коже не более 0,5 см в диаметре, имеющие дно и покрышку, образованные выше- и нижележащими слоями кожи. Содержимое пузырька — серозный или геморрагический экссудат. Буллы (пузыри) — полостные образования со схожими характеристиками, но имеющие размер более 0,5 см. После вскрытия везикул и булл остаётся эрозия — вторичный элемент сыпи при буллезных дерматитах. Глубина залегания пузырей и пузырьков может достигать субэпидермальных слоёв кожи.
Образованием пузырей на коже (буллезным дерматитом) сопровождаются следующие заболевания:
Причины буллезного дерматита
Современная дерматология рассматривает следующие причины буллезного дерматита:
Симптомы буллезного дерматита
Любой буллёзный дерматит сопровождается образованием на коже пузырей и/или пузырьков. Это основной признак, общий для всех заболеваний из этой группы. Буллы и везикулы являются основными первичными элементами сыпи при буллёзных дерматитах. При нарушении целостности покрышки образования на месте разрушенного пузыря или пузырька остаётся эрозия, дном которой может быть субкорнеальный, интраэпидермальный или субэпидермальный слои кожи.
Симптомы буллёзного эпидермолиза следующие:
Болезнь Хейли-Хейли сопровождается следующими симптомами:
Симптомы буллёзного пемфигоида таковы:
Симптомы пемфигуса (пузырчатки):
Симптомы герпетиформного дерматита:
Симптомы синдрома Стивенса-Джонсона и синдрома Лайелла
Синдром Лайелла часто рассматривается как продолжение синдрома Стивенса-Джонсона (дальнейшее развитие патологии с более тяжёлым течением). Начало ССД сопровождается лихорадкой, слабостью, болевыми ощущениями в горле. Затем на слизистой оболочке конъюнктивы, рта и языка появляются пузыри и эрозии. Возможная локализация также включает в себя слизистую половых органов и прямой кишки. На коже возникает сыпь из округлых пятен 2-3 см в диаметре.
Синдром Лайелла начинается с признаков простудного заболевания, потому часто остаётся нераспознанным. Беспокоят кашель, насморк, слабость, лихорадка. От момента приёма препарата, на который возникает реакция, до начала симптомов может пройти несколько дней или недель. В развернутой фазе на коже тела пациента появляется быстро распространяющаяся красная пятнистая сыпь. Затем она трансформируется в огромные буллы из-за отслаивания кожи на поражённых участках вследствие тотального некроза. Такие же изменения наблюдаются на слизистых оболочках ротовой полости, дыхательных путей, пищевода, половых органов и роговице. Общее состояние тяжёлое, возможна кома, полиорганная недостаточность.
Диагностика и лечение буллёзного дерматита
Основой диагностики при буллёзных дерматитах является гистологический анализ кожи (биопсия) и иммуногистохимическое исследование биоптата. Микроскопия выявляет характерные признаки того или иного заболевания, а гистохимическое исследование позволяет выявлять отложения иммуноглобулинов (характерно для аутоиммунных заболеваний). Клиническая диагностика, основывающаяся на характерных признаках болезней, может ошибаться.
Тактика терапии зависит от причин, вызвавших буллёзный дерматит. Лечение проводится в основном патогенетически и направлено на ключевые моменты механизмов развития заболевания. Этиотропное лечение невозможно, так как наследственные и аутоиммунные болезни возникают на тонком молекулярном уровне и не поддаются коррекции существующими методами. При аутоиммунных и аллергических буллезных дерматитах основой терапии является местное и системное применение кортикостероидных препаратов (преднизолон, гидрокортизон и др.), иммуносупрессивная терапия (метотрексат, азатиоприн). Возможно назначение моноклональных антител (ритуксимаб). При герпетиформном дерматите эффективен дапзон, хотя механизм его действия при этой патологии точно неизвестен.
Введите ваши данные, и наши специалисты свяжутся с Вами, и бесплатно проконсультируют по волнующим вас вопросам.
Буллезный дерматит что это такое
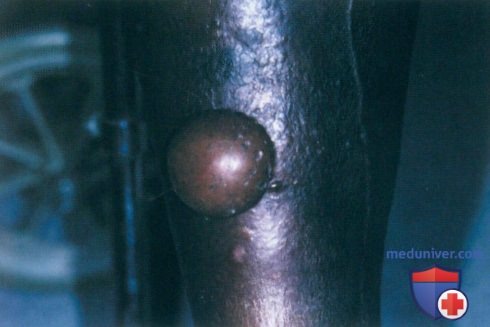
б) Особенности диагностики. Обследование пациента с пузырными заболеваниями начинается со сбора анамнеза и физикального исследования. Для установления окончательного диагноза могут потребоваться лабораторные исследования или биопсия кожи.
Анамнез:
• Когда появились высыпания и как они выглядели?
• Изменялись ли их внешний вид или локализация?
• Реагировали ли они на какое-либо лечение?
• Отмечались ли какие нибудь сопутствующие симпто мы или провоцирующие факторы?
• Как заболевание повлияло на жизнь пациента?
• Какие сопутствующие хронические состояния наблюдаются у пациента?
• Принимает ли пациент какие-либо медикаменты?
• Имеются ли какие-либо особенности семейного анамнеза?
• Где локализуются высыпания?
• Пузыри вялые или напряженные?
• Наблюдаются ли другие высыпания (эрозии, экскориации, папулы, волдыри)?
• Симптом Никольского положительный или отрицательный (отслаивается ли непораженная кожа около пузыря при боковом трении)?
• Симптом Асбо-Хансена положительный или отрицательный (происходит ли отслойка окружающей кожи при вертикальном надавливании на пузырь сверху)? Иногда симптом Асбо-Хансена также называется симптомом Никольского.
• Признак Дарье положительный или отрицательный (формируется ли волдырь при трении кожи)?
• Каково общее состояние кожи (подвержена ли она воздействию солнца; наблюдается ли поствоспалительная гиперпигментация, лихенификация, рубцевание)?
• Отмечается ли у пациента лимфаденопатия или гепатоспленомегалия?
1. Аутоиммунные буллезные заболевания:
— При буллезном пемфигоиде у пациентов наблюдаются обширные напряженные пузыри, которые первично поражают туловище, паховую область, подмышечные впадины, проксимальные участки конечностей и сгибательпые поверхности.
— Вульгарная пузырчатка характеризуется эрозиями и вялыми пузырями, которые часто поражают слизистую полости рта. Фактически, поражение слизистых оболочек может быть начальным проявлением заболевания. Если поражается кожа, симптомы Никольского и Асбо-Хансена становятся положительными.
— Листовидная пузырчатка представлена кожными эрозиями и никогда не поражает слизистые оболочки. Симптомы Никольского и Асбо-Хансена положительные.
— Вегетирующая пузырчатка характеризуется бородавчатыми бляшками, поражающими складки тела, особенно подмышечные впадины и паховую область.
— Эритематозная волчанка клинически напоминает сыпь на щеках при волчанке, при этом очаги локализуются на носу, щеках и ушных раковинах.
— Пемфигоид беременных развивается во время беременности или в послеродовом периоде. Это состояние характеризуется буллезным компонентом. У больных обычно наблюдаются уртикарные папулы и бляшки с пузырями, локализующиеся вокруг пупка и на конечностях. Затем сыпь становится генерализованной, поражаются ладони и подошвы. Лицо, волосистая часть кожи головы и слизистые оболочки, как правило, свободны от высыпаний.
— Буллезный приобретенный эпидермолиз отличается пузырями и эрозиями, вызванными травмой, возникающими обычно в дистальных отделах конечностей. У пациентов наблюдаются рубцевание, милиум и дистрофия ногтей. Повышен риск раз вития солидных опухолей, особенно аденокарциномы.
— Герпетиформный дерматит характеризуется классическими симметричными зудящими высыпаниями, поражающими разгибательные поверхности конечностей, волосистую часть кожи головы и ягодичную область. У пациентов отмечаются зудящие везикулы и крустозные папулы с поверхностными экскориациями.
— IgA линеарный буллезный дерматоз развивается у детей и часто имеет кольцевидную картину распределения высыпаний. В 50% случаев по ражаются слизистые оболочки.
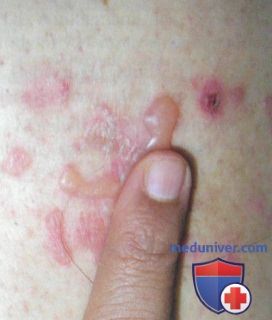

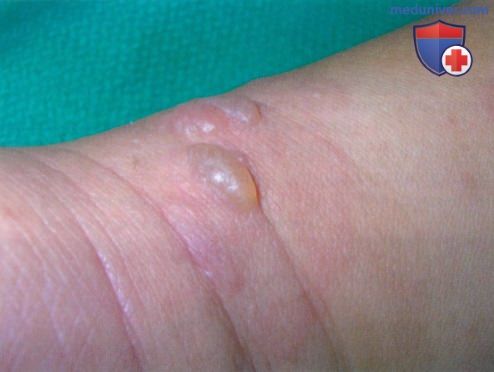


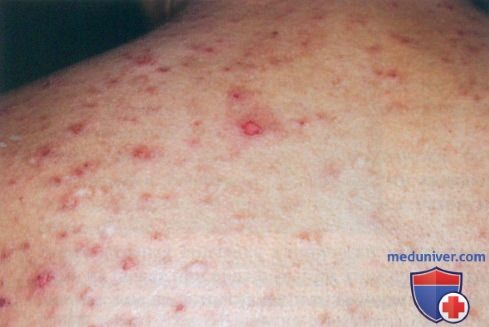
2. Травмы/физическая нагрузка как причина буллезных высыпаний:
— Пузыри формируются в результате трения в зонах, подверженных давлению и трению, какими чаще всего служат дистальпые отделы нижних конечно стей.
— Безболезненные диабетические пузыри развиваются после травмы у больных, страдающих сахарным диабетом, как правило, в акральных отделах.
— Послеожоговые пузыри, например, такие как наблюдаются в результате тяжелого солнечного ожога второй степени, появляются через несколько часов после воздействия повреждающего фактора.
— Потницу вызывает закупорка эккринных протоков кератином в жаркое время года. Маленькие поверхпостные везикулы могут возникать на лице, туловище или конечностях.
3. Метаболические причины буллезных высыпаний:
— При поздней кожной порфирии (ПКП) поражается открытая воздействию солнца кожа, особенно на тыльных поверхностях кистей, предплечьях, ушных раковинах и лице. У пациента нередко наблюдаются сопутствующие изменения, такие как милиум, рубцевание и нарушение пигментации. ПКП может ассоциироваться с инфекционным гепатитом С.
4. Иммунологические причины пузырей на коже:
— Парапсориаз лихеноидный и оспенновидный острый обычно проявляется папуло-некротическими высыпаниями, однако могут наблюдаться везикулы, напоминающие оспу. Обычно вовлечены передняя поверхность туловища, сгибательные поверхности верхних конечностей и подмышечные впадины. Общее состояние пациента не нарушено, хотя в большинстве случаев отмечается лимфаденопатия. CD8 Т-клетки являются преобладающим типом клеток в кожных очагах. Заболевание чаще всего встречается у молодых мужчин и может протекать хронически.
— Аллергический контактный и ирритантиый (раздражительный) контактный дерматиты при тяжелом течении могут проявляться пузырями. Особое внимание следует обратить на место расположения и рисунок поражения. Например, линейные вези кулы и пузыри предполагают дерматит, вызванный растениями, такими как ядовитый плющ, ядовитый дуб или ядовитый сумах. Пузыри в пупочной области обусловлены никелевым дерматитом. Очаги на боковой поверхности стоп часто отмечаются при «мокасиновом» (обувном) дерматите; аналогичным образом поражение боковых поверхностей ладоней связанно с «перчаточным» дерматитом.
5. Лекарственные препараты как причины булл на коже:
— При буллезпой токсидермии высыпания могут быть либо ограниченными двумя различными слизистыми поверхностями с минимальным вовлечением кожи, либо генерализованными с поражением всех слизистых оболочек и большей части поверхности кожи. Симтомы Никольского и Асбо-Хансена па пораженной коже положительные.
7. Гидростатические причины пузырей на коже:
— Отечные пузыри образуются при повышении осмотического давления, которое развивается во время выделения трансцеллюлярной жидкости. Такие пациенты, как правило, страдают сердечной недостаточностью, циррозом печени или почечной недостаточностью.
8. Врожденные причины пузырей на коже:
— Токсическая эритема новорожденных проявляется бессимптомными розовыми пятнами, папулами, пустулами или волдырями на лице, туловище, проксимальных отделах верхних конечностей или ягодичной области. Ладони и подошвы обычно остаются свободными от высыпаний. Заболевание отмечается с момента рождения и до двух недель жизни, а затем самопроизвольно разрешается. Встречается примерно у 10% всех новорожденных.
— Потница развивается вследствие закупорки эккринных протоков. Невоспалительные везикулы наблюдаются на лице, туловище пли конечностях. Заболевание возникает примерно у 15% новорожденных и наиболее часто встречается в странах с жарким климатом.
— Транзиторный неонатальный пустулезный меланоз проявляется пустулами или везикулами без сопутствующей эритемы, которые расположены группами на лбу, в заушной области, подбородке, шее, верхней части передней грудной стенки, спине, ягодичной области, животе и бедрах и спонтанно разрешаются, оставляя после себя пигментированные пятна. Заболевание развивается примерно у 4% доношенных младенцев и чаще всего наблюдается в популяции афроамериканцев.
— Акропустулез новорожденных развивается в первые недели или месяцы жизни и спонтанно разрешается к 2-3 годам. При этом состоянии гроздевидные скопления везикул или пустул поражают ладони и подошвы, вызывая зуд.
— Эозинофнльный пустулезный фолликулит является редким состоянием, при котором желтоватые пустулы поражают лицо, волосистую часть кожи головы, туловище и конечности, обычно вызывая зуд и раздражение. Исследования на бактериальную, вирусную и грибковую инфекции оказываются отрицательными. Может наблюдаться у ВИЧ-положительных пациентов.
— Неопатальный герпес беременных ассоциирован с материнским заболеванием. У новорожденных отмечаются эритематозные пятна, папулы, везикулы и пузыри, поражающие туловище, голову и конечности. Заболевание, как правило, спонтанно разрешается в течение первого года жизни, однако высыпания могут персистировать в течение двух первых лет.
— Неонатальная пузырчатка наблюдается у новорожденных, матери которых страдали активной вульгарной пузырчаткой (не листовидной пузырчаткой). Ребенок рождается с пузырями, которые спонтанно разрешаются в течение 1-2 недель.
— Буллезный эпидермолиз является врожденным заболеванием, при котором незначительное трение или травма вызывают появление везикул, пузырей и эрозий. Наиболее часто поражаются дистальные отделы конечностей.
— Врожденные инфекции, вызванные вирусом простого герпеса, обычно проявляются везикулами. Кроме того, везикулезные высыпания у новорожденных могут быть вызваны сифилисом новорожденных, который является единственной формой сифилиса с везикулезной картиной.
9. Гематологические причины пузырей на коже:
— Буллезный мастоцитоз обусловлен аккумуляцией тучных клеток в коже. Буллезная картина является очень редкой, однако высыпания обычно возникают в любой области тела. При обследовании симптом Дарье, как правило, положительный, отмечается дермографизм. Следует соблюдать осторожность, чтобы не вызвать реакцию раздражения, которая может спровоцировать генерализованную дегрануляцию тучных клеток. Необходимо тщательное обследование для выявления признаков системного поражения, включая тучноклеточный лейкоз. Для подтверждения лимфаденопатии и гепатосплепомегалии рекомендуются тщательная пальпация лимфатических узлов и исследование органов брюшной полости.
г) Анализы и обследования при заболевании. При неясной клинической картине для постановки диагноза применяются различные лабораторные исследования. Некоторые состояния необходимо подтвердить данными биопсии даже при кажущейся однозначности диагноза. Например, биопсию необходимо выполнить в любом случае при подозрении на пузырчатку, поскольку лечение предусматривает продолжительное применение потенциально токсических лекарственных препаратов.
Лабораторная диагностика буллезных заболеваний:
• Если подозревается простой герпес или опоясывающий лишай, можно выполнить прямую флюоресценцию с определением антител в соскобе из очага. Результат исследования в большинстве случаев становится известен в течение суток.
• Соскоб с каплей минерального масла для выявления чесотки.
• Исследование с КОН для выявления возможной буллезной грибковой инфекции (например, буллезной грибковой инфекции стоп).
• При подозрении на генетические дефекты рекомендуется направить пациента на генетическое консультирование.
Биопсия буллезных болезней кожи:
• Для патоморфологической оценки проводится 4-мм трепанобиопсия, при этом достоверным считается исследование материала, включающего край пузыря. Тангенциальная биопсия является альтернативой при условии, что эпидермис пузыря остается в материале биоптата.
• На иммунофлюоресцентное исследование направляется образец кожи, полученный с помощью 4-мм трепана из перифокальной зоны очага и помещенный в специальную среду. Исключением являются случаи, подозрительные в отношении герпетиформного дерматита: биоптат для иммунофлюоресценции должен быть получен из непораженного участка кожи.
• Если подозревается наличие инфекции, рекомендует ся выполнение двух 4-мм трепанобиопсий для исследования бактериальной, грибковой и вирусной культур, а также микроскопии окрашенного препарата, В тех случаях, когда культуральный анализ и другие менее инвазивные исследования малоинформативны. Образец помещается в стерильную чашку на стерильную марлю, смоченную стерильным изотопическим раствором. Если биопсия выполняется с целью про ведения культурального анализа, необходимо использовать анестетик без консервантов и изотонический раствор.
Другие методы исследования. Пациенты с рубцующимся пемфигоидом и токсическим эиидермальиым иекролизом нуждаются в осмотре офтальмолога. Пациентам с тяжелыми формами бул лезного эпидермолиза и герпетиформного дерматита необходима консультация гастроэнтеролога. При паранеопластических состояниях, таких как приобретенный буллезный эпидермолиз и рубцующийся пемфигоид, показаны тщательный скрининг для выявления опухоли и целенаправленный анализ симптомов.
д) Список использованной литературы:
1. Bolognia JL, Jorizzo JL, Rapini RP. Dermatology. London: Elsevier Health Sciences, 2003.
2. James WD, Berger TG, Elston DM. Andrews’ Diseases of the Skin: Clinical Dermatology. 10th ed. Philadelphia: Elsevier Health Sciences, 2005.
3. Schachner I,A, Hansen RC. Pediatric Dermatology. 3rd ed. New York: Mosby, 2003.
4. Spitz JL. Genodermatoses: A Clinical Guide to Genetic Skin Disorders. Philadelphia: Lippincott Williams & Wilkins, 2004.
Редактор: Искандер Милевски. Дата обновления публикации: 7.4.2021