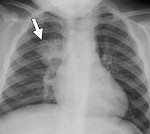
Бронхопневмония неуточненная (J18.0)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Очаговые пневмонии – наиболее частая форма. Очаги обычно единичные, размером 1 см и более, при этом множественные и более мелкие очаги характерны для хламидиоза. Очаговые пневмонии могут возникать как самостоятельное (первичное) заболевание или как вторичное (гипостатическая, аспирационная, ателектатическая, метастатическая пневмонии).
Очагово-сливные пневмонии отличаются долевым или более крупным затемнением, на котором могут быть видны более плотные участки клеточной инфильтрации или полости деструкции.
Этиология и патогенез
Вирусы
Возбудителем бронхопневмонии в первую очередь выступает вирус гриппа. В период вспышки истинного вирусного гриппа количество типичных бронхопневмоний у детей резко возрастает.
Первичная гриппозная пневмония является редким осложнением гриппа. Значительно чаще встречается так называемая «вторичная гриппозная пневмония», когда поражение обусловлено смешанной инфекцией (вирус гриппа + пневмококк). По сути дела она является сопутствующим гриппу заболеванием, которое обусловлено различной микрофлорой (до 40% всех бронхопневмоний).
Процент развития пневмоний при гриппе колеблется в различных регионах в различные годы, но принято предполагать, что он составляет в среднем около 20%.
Респираторно-синцитиальный вирус, аденовирус и прочие респираторные вирусы являются значительно более редкой причиной развития бронхопневмоний.
Патогенез
Воспалительный процесс начинается, как правило, в бронхе в виде бронхита и затем переходит на альвеолярную ткань, охватывая одну или несколько долек легкого (истинная бронхопневмония). Намного реже воспалительный процесс возникает в результате гематогенного распространения инфекции. Пневмонии при этом обычно мелкоочаговые, часто двусторонние.
Возможны очаговые пневмонии смешанного происхождения: гематогенная инфекция первоначально повреждает легочную ткань, облегчая развитие бронхогенной инфекции. Очаги поражения более часто появляются задних и задне-нижних сегментах легких (II, VI, VIII, IX, X).
Макроскопически выявляются множественные очаги консолидации в базальных долях легких, часто двусторонние. Такие поражения имеют размер в 2-4 см в диаметре, серо-желтые, сухие, часто сосредоточены на бронхиолах, плохо разделены и имеют тенденцию к слиянию, особенно у детей.
Характеристика клинико-морфологических особенностей некоторых видов бронхопневмоний:
5. Бронхопневмония, вызываемая кишечной палочкой. Возбудитель, как правило, попадает в легкие гематогенным путем при инфекциях мочевых путей, желудочно-кишечного тракта, после хирургических вмешательств. Пневмония часто двусторонняя с гемoррагическим экссудатом, очагами некроза, абсцедированием.
Эпидемиология
Отмечается четко выраженная сезонность заболеваемость бронхопневмониями, связанная с повышением заболеваемости острыми респираторными инфекциями.
Бронхопневмония в последнее время встречается значительно чаще, чем крупозная.
Факторы и группы риска
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Симптомы различаются в зависимости от формы бронхопневмонии, пути ее возникновения (бронхогенный или гематогенный), размеров очагов поражения, возраста и прочих факторов.
Кашель появляется практически всегда. Если он уже имеется (например, при бронхите), то он усиливается. Кашель сначала сухой, затем сменяется влажным. Мокрота сначала скудная слизистая, но быстро становится слизисто-гнойной.
Возрастные особенности. У пожилых или ослабленных пациентов, пациентов отделений интенсивной терапии, иммунокомпрометрованных пациентов, пациентов с хроническими заболеваниями, клиника может варьироваться от практически бессимптомного до острейшего течения, с быстрым развитием дыхательной недостаточности или превалированием симптомов интоксикации.
Физикальное обследование
Перкуссия далеко не всегда позволяет обнаружить очаги пневмонии, поскольку в первой фазе своего развития они чаще носят множественный характер и нередко окружены зоной эмфизематозной ткани. Только при крупноочаговой (унифокальной, бифокальной и плюрифокальной) пневмонии имеется более или менее ясное укорочение перкуторного звука с первых же дней заболевания.
Диагностика
Рентгенологические исследования
Классическая рентгенологическая картина: умеренное усиление легочного рисунка и появление нечетких инфильтративных теней. В некоторых случаях затемнение легочной ткани при мелкоочаговой пневмонии отсутствует, при других очаговых пневмониях затемнение неоднородное, неодинаковой интенсивности, не полностью занимает пораженные сегменты.
Контрольную рентгенограмму рекомендуется назначать не ранее чем через 2-3 недели при неосложненной, незатяжной, нетяжелой форме бронхопневмонии.
Компьютерная томография. Показания:
— при выраженной обструкции;
— при прикорневой пневмонии;
— при необходимости контрольного исследования больных с торпидным течением, плохо поддающимся терапии;
— для проведения дифференциальной диагностики с туберкулезом и раком легкого.
Лабораторная диагностика
2. Биохимия: изменения не типичны и разнонаправленны. Отмечается повышение концентрации С-реактивного белка. Рекомендуется однократное исследование при неотягощенном преморбидном фоне и отсутствии осложнений.
3. Общий анализ мочи не выявляет специфических изменений.
4. Исследование газов артериальной крови показано при выраженной дыхательной недостаточности и при отягощенном преморбидном фоне (как минимум однократно).
Примечание. Так как в данной подрубрике отсутствуют указания на этиологию, методы идентификации возбудителя не описываются.
Дифференциальный диагноз
Диагностика синдрома очагов и ограниченной диссеминации (по Милькaмaнoвич В.К.)
Схема диагностического поиска
После визуализации очагов и ограниченной диссeминации, следует определить локализацию очагов, их величину, плотность, очертания, склонность к слиянию, динамику рентгенологической картины.
Этиология пневмонии обуславливает очаги различной величины на рентгенограммах. Очаги множественные, имеют малую интенсивность тени, нерезкие очертания, склонны к слиянию. Очаги расположены на фоне усиленного легочного рисунка. В процессе лечения отмечается быстрое уменьшение и затем полное рассасывание очагов.
Очаги, представляющие собой первое проявление рака легкого, характеризуются отсутствием какой-либо клинической картины болезни и постепенным ростом (время удвоения объема образования в среднем составляет 100 дней).
Диссеминированный процесс в легких следует предполагать при выявлении у больного следующего симптомокомплекса:
При выявлении 1, 8, 10 и 11-го признаков вероятность заболевания, входящего в группу диссеминированных процессов в легких, не вызывает сомнения. Прогрессирование указанных симптомов, несмотря на антибактериальную и противовоспалительную терапию, подтверждает первоначальное предположение.
Этапы диагностической программы при диссеминированных поражениях:
1. Определение характера диссeминации.
2. Составление дифференциально-диагностического ряда.
3. Выявление групповой или нозологической принадлежности процесса на основании клинико-рентгенологических тестов.
4. Биопсия легкого и лимфатических узлов, если позволяет состояние больного, а характер процесса неясен.
Локализация изменений
При диссеминированном туберкулезе с подострым и хроническим течением наблюдается преимущественная локализация изменений в верхушечно-задних сегментах легких, а также их неравномерное распределение их в доле или сегменте.
При саркоидозе отмечается поражение в основном прикорневых зон и наружных сегментов легких.
При метастатическом раке изменения нарастают сверху вниз с максимальным вовлечением в патологический процесс нижних отделов легких.
Характеристика очагов
Туберкулез и силикотуберкулез: неправильная полигональная форма очагов, их склонность к слиянию и образованию конгломератов. При туберкулезе только отдельные элементы имеют четкие контуры, большинство же очагов разнообразны по величине, четкости контура и форме (полиморфизм). Туберкулез нередко дает полиморфную картину в виде очагов с распадом, одиночных полостей деструкции на фоне острой диссeминации и старых очагов с отложением извести. Полости распада лучше всего определяются на томограммах и видны даже на фоне густой монотонной мелкоочаговой диссeминации.
Саркоидоз: очаги с нечеткими контурами.
Метастатический рак: очаги правильной округлой формы с ровными четкими контурами.
Оценка динамики диссeминации
При острой бактериальной пневмонии и при эозинофильной пневмонии почти полное исчезновение (регрессия) очагов может произойти в течение нескольких дней.
При туберкулезе и саркоидозе наблюдается медленная 3-6-месячная регрессия диссeминации.
При раковом лимфангиите и милиарном карциноматозе отмечается неуклонное и быстрое прогрессирование диссeминации.
При крупноочаговой диссeминации, элементы которой имеют диаметр от 7 до 15 мм, дифференциальную диагностику в первую очередь следует проводить с туберкулезом, силикотуберкулезом, метастатическим раком, саркоидозом.
При мелкоочаговой диссеминании с диаметром ее элементов от 4 до 6 мм дифференциальная диагностика осуществляется между пневмокониозом, туберкулезом, карциноматозом, саркоидозом II стадии и редкими поражениями.
Милиарная диссеминация как частный вариант мелкоочагового поражения встречается только при милиарном туберкулезе и редких заболеваниях легких. Милиарный туберкулез характеризуется выраженными симптомами интоксикации, часто гематологическими изменениями. Редкие заболевания (например, протеиноз и гистиоцитоз) долгое время протекают с нерезко выраженной клиникой или бессимптомно.
Изучение анамнеза и клинической картины
Важное значение в дифференциальной диагностике диссеминаций приобретает изучение анамнеза и клинической картины.
Если диффузная диссеминация выявляется в легких у больного, страдающего какой-либо другой локализацией туберкулеза, то она, вероятно, также является туберкулезной.
Если диссеминация возникает у женщины вскоре после того, как у нее была удалена молочная железа, пораженная раком, то почти не остается сомнений в развитии метастатического карциноматоза легких.
Наличие митрального порока сердца всегда заставляет предположить венозное полнокровие в легких.
Длительная работа в условиях запыления легких является важным анамнестическим доводом в пользу пневмокониоза.
При затруднениях в верификации диагноза, необходимо исследование биоптата.
При отсутствии альтернативных диагнозов и рентгенологическом подтверждении (как минимум, не противоречии клиническому диагнозу) требуется:
1. Определить условия возникновения бронхопневмонии (внутрибольничная, внебольничная, аспирационная, пневмония у лиц с выраженным иммунодефицитом).
Дифференциальная диагностика по условиям возникновения способствует ограничению вероятного возбудителя и более рациональному эмпирическому выбору антибактериальной терапии. Считается, что у взрослых бронхопневмония чаще является госпитальной (внутрибольничной).
Осложнения
Лечение
Цели терапии:
— купирование симптомов заболевания и функциональных нарушений;
— нормализация лабораторных показателей;
— разрешение инфильтративных процессов в легких;
— профилактика осложнений.
Эмпирическая терапия
Вопрос эмпирической антибактериальной терапии является наиболее сложным и ответственным для различного возраста пациентов, различных условий возникновения бронхопневмоний (внутрибольничные/внебольничные), различной тяжести процесса.
Симптоматическая терапия (по показаниям) является важной составляющей, хотя бы потому, что бронхопневмонии развиваются чаще всего на фоне бронхиолитов (бронхитов) вирусной этиологии с выраженной обструкцией. Максимально раннее восстановление проходимости бронхиол ведет к быстрому угасанию процесса.
Показаны:
— ингаляции солевыми растворами;
— оксигенотерапия (по показаниям);
— применение бронхолитиков (ингаляционное);
— применение противокашлевых средств (мучительный, изнуряющий кашель встречается в небольшом проценте случаев бронхопневмоний).
Прогноз
Для оценки пневмонии как тяжелой необходимо наличие хотя бы одного из нижеперечисленных критериев:
Бронхиальная пневмония
Бронхиальная пневмония (бронхопневмония, очаговая пневмония) – это острое воспалительное заболевание с вовлечением в патологический процесс паренхимы легкого, бронхов и бронхиол. Она имеет очаговый характер и может поражать одну или несколько долек легкого. Бронхиальная пневмония – достаточно распространенное заболевание, которое возникает самостоятельно и как следствие других заболеваний. Важно полностью пролечить пневмонию для исключения осложнений и рецидивов. В Юсуповской больнице используются только самые эффективные методы доказательной медицины, которые показывают хороший результат. Для получения консультации врача можно записаться на прием по телефону.
Бронхиальная пневмония: причины
Чаще всего бронхиальная пневмония имеет бактериальную природу. Ее возбудителями являются:
Также заболевание могут вызывать грибковые инфекции. Бронхиальная пневмония развивается в результате нарушения дренажной функции бронхов. Предпосылками для развития патологии становятся острые респираторные вирусные заболевания, грипп, бронхит.
Люди со сниженным иммунитетом находятся в зоне риска развития бронхиальной пневмонии. Различные хронические заболевания, иммунодефицитные состояния, вредные привычки ослабляют защитные барьеры организма, в связи с чем инфекция начинает активно размножаться в легких.
Кроме того, бронхиальная пневмония возникает в результате воздействия токсических веществ и проникновения инородных тел в дыхательные пути.
Бронхиальное воспаление легких: симптомы
Бронхиальную пневмонию на начальной стадии трудно идентифицировать, поскольку чаще всего она развивается на фоне респираторного заболевания или острого бронхита. Начало может быть острым или нарастающим. Основные симптомы бронхиального воспаления легких:
Повышение температуры тела может достигать 40°С и колебаться в течение дня до субфебрильных показателей. Пациента мучает сухой непродуктивный кашель, позже появляется мокрота с гноем. При поражении плевры отмечаются болевые ощущения в области грудной клетки при кашле или глубоком вдохе. Частота дыхания учащается, возникает одышка даже при самых небольших физических нагрузках.
Характерным симптомом для бронхиальной пневмонии является несимметричность движения грудной клетки при дыхании. Во время аускультации слышны влажные хрипы в определенном участке легкого.
Бронхиальная пневмония: диагностика
Для постановки правильного диагноза врач-терапевт проводит клинический осмотр больного, выполняет перкуссию и аускультацию, анализирует жалобы. К основным лабораторным анализам относят исследование крови и бактериологический анализ мокроты. В крови будет обнаружен лейкоцитоз и повышенная СОЭ (скорость оседания эритроцитов), что говорит о развитии воспалительного процесса в организме. Исследование мокроты поможет выявить возбудителя воспаления для правильного подбора антибактериальных препаратов.
Рентгенологическое исследование является наиболее информативным методом диагностики бронхиального воспаления легких. На рентгенограмме будут хорошо видны участки локализации воспаления в легких и места закупорки бронхиол. Для уточнения диагноза при необходимости может быть назначена КТ, которая позволяет обнаружить все участки воспаления. Этот метод является самым точным.
При тяжелом течении бронхиальной пневмонии пациенту могут назначить видеобронхоскопию. Это инструментальный метод диагностики, который позволяет выявить участки закупорки бронхиол слизью и одновременно выполнить их санацию.
При выборе лечебного заведения при бронхиальной пневмонии необходимо обратить внимание на возможности проведения диагностики. Специалисты Юсуповской больницы применяют эффективные методы диагностики с использованием современного оборудования. Это дает возможность получить наиболее точный диагноз в короткие сроки, что важно для скорейшего назначения адекватной терапии.
Бронхиальная пневмония: лечение
В лечении бронхиальной пневмонии используют антибактериальную терапию. Важно начать лечение как можно раньше, поскольку заболевание может быстро прогрессировать и привести к серьезным осложнениям. Выбор антибиотиков будет зависеть от вида возбудителя воспаления. Решение принимает только лечащий врач-терапевт или пульмонолог на основании результатов обследования и лабораторных и рентгенологических исследований. Не исключено, что будет использоваться для лечения несколько видов антибактериальных препаратов из различных групп для получения наиболее результативного терапевтического эффекта. Чаще всего для лечения бронхиальной пневмонии применяют цефалоспорины и пенициллины. Препараты вводят внутримышечно или внутривенно, в дальнейшем переходят на пероральный прием. Антибиотики должны приниматься курсом в 10-14 дней. Продолжительность курса будет зависеть от течения заболевания и реакции на лечение. Нельзя прерывать курс терапии до полного выздоровления, даже если происходит значительное улучшение состояния через пару дней.
Дополнительно к антибиотикам пациенту назначают препараты, повышающие иммунологическую реактивность организма. Для вывода мокроты используют отхаркивающие средства. Больной должен соблюдать постельный режим, пить много жидкости (около двух литров в день), полноценно питаться, принимать витамины. Физиотерапевтические методы лечения и лечебная физкультура помогают быстрее справиться с недугом.
Юсуповская больница предлагает пациентам с бронхиальной пневмонией стационарное лечение в комфортных условиях. Пациентам оказывают качественную медицинскую помощь, уход происходит круглосуточно. Для лечения бронхиальной пневмонии терапевты Юсуповской больницы применяют эффективные методы лечения доказательной медицины, которые показывают наилучшие результаты.
Юсуповская больница расположена недалеко от центра Москвы и принимает пациентов 24 часа в сутки 7 дней в неделю. Обратиться за помощью, записаться на прием и получить консультацию специалистов можно по телефону и через форму обратной связи на сайте.
МКБ-10
Общие сведения
В структуре различных форм воспаления легких очаговые пневмонии составляют наиболее обширную группу – примерно 2/3 всех случаев. Воспаление при очаговой пневмонии нередко начинается с терминальных бронхов, захватывая в виде одиночного или множественных очагов одну или группу долек легкого. Поэтому очаговой пневмонии в пульмонологии соответствуют термины «бронхопневмония» и «лобулярная пневмония». В целом воспалительный процесс при очаговой пневмонии мене активен, а клиническая картина не столь выражена, как при крупозной пневмонии.
Причины
В большей части случаев очаговая пневмония является вторичной, выступая осложнением острых респираторных инфекций, протекающих с явлениями трахеобронхита и бронхита. Заболеваемость очаговой пневмонией резко возрастает в периоды эпидемиологических вспышек гриппа. Предполагается, что вирус гриппа в известной степени сенсибилизирует организм, изменяет ткани дыхательных путей и делает их более восприимчивыми к условно-патогенной и вирулентной флоре. Среди пневмотропных агентов встречаются респираторно-синтициальные вирусы, риновирусы, аденовирусы, вирусы парагриппа.
Вторичные очаговые пневмонии могут развиваться на фоне других первичных заболеваний – кори, коклюша, скарлатины, брюшного тифа, менингококкового менингита, перитонита, гнойного отита, абсцесса печени, фурункулеза, остеомиелита и др. В очаговой форме могут протекать застойная и аспирационная пневмония.
Патоморфология
Патоморфологические изменения при очаговой пневмонии соответствуют таковым при долевой пневмонии и проходят стадии серозного выпота, опеченения и разрешения.
В зависимости от величины фокуса воспаления различают мелкоочаговые и крупноочаговые пневмонии, развивающиеся в пределах дольки. Кроме этого, воспалительные очаги могут быть единичными или множественными. Чаще всего патологический процесс развивается в продольном направлении (с последовательным вовлечением бронхов, бронхиол и альвеолярных ходов), реже – путем поперечного (перибронхиального) распространения.
Симптомы очаговой пневмонии
Начало очаговой пневмонии может быть острым или постепенным, манифестирующим с продромальных явлений. Клиническое течение бронхопневмонии характеризуется лихорадкой с ознобами, потливостью, общей слабостью, головной болью. Отмечаются боли в грудной клетке при дыхании и кашле.
Осложнения
Течение стрептококковой очаговой пневмонии нередко отягощается развитием экссудативного плеврита или эмпиемы плевры. Очаговые пневмонии, вызываемые палочкой Фридлендера и стафилококковой инфекцией, могут сопровождаться абсцедированием, что проявляется усилением интоксикации, увеличением количества мокроты и изменением ее характера на гнойный. Кроме этого, стафилококковые пневмонии потенциально опасны в плане осложнения пиопневмотораксом, легочным кровотечением, гнойным перикардитом, амилоидозом, сепсисом.
Гипертоксические вирусные пневмонии, протекающие в форме крупноочаговых, сливных, субдолевых, долевых, часто осложняются развитием геморрагического синдрома: кровохарканьем, носовыми кровотечениями, микрогематурией, иногда легочными и желудочно-кишечными кровотечениями. Послеоперационные очаговые пневмонии опасны развитием дыхательной или сердечно-сосудистой недостаточности.
Диагностика
Дифференциальный диагноз очаговой пневмонии необходимо проводить с туберкулезом, альвеолярным раком легкого, абсцессом и инфарктом легкого. С этой целью выполняется комплекс рентгенологического и клинико-лабораторного обследования с оценкой результатов рентгенологом и пульмонологом.
Рентгенологическая картина при очаговой пневмонии может быть вариабельна. В типичных случаях с помощью рентгенографии легких определяются очаговые изменения на фоне периваскулярной и перибронхиальной инфильтрации. В сомнительных случаях рентгенологические данные должны уточняться с помощью КТ и МРТ легких, бронхоскопии.
Для выяснения этиологии очаговой пневмонии производится исследование мокроты или смывов бронхов (микроскопическое, цитологическое, ПЦР, на КУБ, бактериологическое). В крови выявляется нейтрофильный лейкоцитоз, увеличение СОЭ, повышение содержания сиаловых кислот и фибриногена, диспротеинемия, положительная реакция на С-реактивный белок. Для исключения септицемии при тяжелом течении очаговой пневмонии проводится исследование крови на гемокультуру.
Лечение очаговой пневмонии
При очаговой пневмонии требуется как можно более ранее назначение антибиотиков с учетом данных клинико-рентгенологической и микробиологической диагностики; целесообразна комбинация препаратов различных групп. В лечении пневмоний традиционно применяются пенициллины, цефалоспорины, фторхинолоны курсами не менее 10-14 дней. Кроме внутримышечных и внутривенных инъекций антибиотиков, используется также их внутриплевральное, эндобронхиальное, эндолимфатическое введение.
В остром периоде очаговой пневмонии проводится инфузионная дезинтоксикационная и противовоспалительная терапия, в тяжелых случаях в схему лечения очаговой пневмонии вводят кортикостероиды. Назначаются бронхолитические и муколитические препараты, разжижающие мокроту и облегчающие ее эвакуацию из бронхиального дерева (эуфиллин, теофиллин, бромгексин и др.), аэрозольные ингаляции (лекарственные, щелочные, масляные, ферментные). Активно применяются витамины и стимуляторы иммуногенеза.
Прогноз
Критериями разрешения очаговой пневмонии служат: исчезновение клинической симптоматики, нормализация рентгенологических и лабораторных показателей. Своевременная и рациональная терапия очаговой пневмонии предупреждает затяжное течение или рецидивирование воспаления. Реконвалесценты, перенесшие очаговую пневмонию, наблюдаться терапевтом-пульмонологом не менее 6 мес.
Наименее благоприятным прогнозом характеризуются стафилококковые пневмонии, протекающие с абсцедированием и деструкцией, а также вирусные пневмонии с молниеносным течением.